Последствия коронавируса для организма после выздоровления
Содержание:
- Механизм появления, стадии развития и симптомы ХБП
- Последствия лекарств от ковида
- Что говорят эксперты
- Сердце и сосуды
- В мышцах и суставах
- Ломит ли спину при пневмонии
- Профилактика болезней почек
- Советы врачей
- Клинические проявления
- Кто в группе риска
- Как болят легкие при коронавирусе?
- Что предпринимается?
- Как распознать инфекцию почек?
- Молодые тоже могут болеть тяжело
- Еще несколько интересных фобий
- Сколько заразен человек после коронавируса
- Советы врачей для профилактики осложнений после коронавируса
- Как оценить риски последствий
- Можно ли заразиться коронавирусом повторно?
- Как развивается тяжелая форма коронавируса?
- Откуда взялся коронавирус
- Что делать, если болят почки?
- Коронавирус: с какими рисками сталкиваются люди с заболеваниями почек?
- Что такое дисбактериоз
- Патологии легочной системы
- Неблагоприятные последствия для пожилых людей
- Профилактические меры – как предотвратить нарушения в почках при Ковид-19
- Почечная недостаточность
- Факторы, влияющие на здоровье почек
- Как именно COVID-19 может повлиять на сосуды?
- Что делать при почечном осложнении
Механизм появления, стадии развития и симптомы ХБП
Хроническая почечная болезнь развивается длительно, от нескольких месяцев до нескольких лет в зависимости от протекания заболевания-первопричины, степени его пролеченности, а также общего состояния организма. Она характеризуется потерей способности почек выводить из организма лишнюю воду, а вместе с нею — некоторые низкомолекулярные вещества. Это выражается в снижении скорости фильтрации крови в клубочке, что является следствием гибели нефронов. Одновременно с этим пораженная почка сокращает выработку эритропоэтина, что приводит к нарушениям в системе кроветворения — снижению выработки эритроцитов.
Из-за замедления фильтрации крови в организме накапливаются уремические токсины, бета-2-микроглобулин, цитокины и другие вещества.
Последствия лекарств от ковида
Последствия для организма после коронавируса могут провоцироваться теми препаратами, которые больной получал во время инфекции:
- Антибиотики: азитромицин, левофлоксацин, цефалоспорины могут стать причиной псевдомембранозого колита (частого жидкого стула с примесями слизи, болями в животе). Азитромицин и левофлоксацин способны без надлежащего контроля, особенно в сочетании с гидроксихлорахином провоцировать аритмии. От левофлоксацина могут наблюдаться боли в суставах. Также могут расти АлАТ, АсАТ, которые со временем приходят в норму.
- Калетра, еще недавно применявшаяся в качестве противоковидного препарата, помимо упорной диареи вызывала тошноту, боли в спине, мышечные боли, сыпи на коже, после нее мужчины страдали эректильной дисфункцией, женщины — расстройствами менструальной функции.
- Глюкоккортикоиды (дексаметазон, метилпреднизолон) создают высокие риски изъязвления слизистой ЖКТ, повышают сахар крови.
Что говорят эксперты
Сердце и сосуды
Считается, что инфекция негативно влияет на сердце и сосуды. Вирусный миокардит – распространенное осложнение. Заболевание заключается в воспалении сердечной мышцы, которое может возникнуть через 6 месяцев после инфицирования.
Опасность коронавирусной инфекции заключается в разрушении сердца. Это может не проявляться при терапии, и лишь после выписки появляются признаки осложнения:
- беспричинная слабость;
- субфебрилитет;
- гипотония;
- тахикардия;
- аритмия.

Многие не придают значения данным симптомам. В дальнейшем может наступить инфаркт или инсульт. Это опасные состояния, угрожающие здоровью и жизни человека.
Есть и другие осложнения на сосуды, сердце. Сердечная недостаточность сложно выявляется во время коронавируса, так как одышка появляется по 2 причинам: блокирование альвеол и потеря сократительной функции сердца. Отделить данные факторы сложно.
После восстановления все меняется. Если человеку сложно подняться даже на 2-й этаж, хотя раньше это не доставляло проблем, то может развиваться хроническая сердечная недостаточность.

В мышцах и суставах
Самая распространенная причина болей в мышцах и суставах при коронавирусе — проникновение в ткани вырабатываемых патогенами токсинов. Происходит это примерно спустя 3-7 дней после инфицирования. Коронавирусы начинают усиленно размножаться, выделяя в окружающее пространство токсичные продукты своей жизнедеятельности.
При коронавирусе пациенты жалуются на мигрирующие, блуждающие суставные и мышечные боли
Вирусное поражение мышц и суставов часто наблюдается при протекающих (а иногда и уже вылеченных) инфекциях — гриппе, ОРВИ. Не становится исключением и коронавирус. После перенесенного заболевания организм становится слабым, иммунная система полностью не выполняет своих защитных функций. Поэтому возможна постоянная боль в мышцах и суставах на протяжении еще нескольких недель.
Ломит ли спину при пневмонии
Пневмония — это воспаление легких, в большинстве случаев вызываемое вирусами или бактериями. Это самое частое и опасное осложнение коронавирусной инфекции.
Начинающаяся вирусная пневмония может проявлять себя
- болью в голове,
- миалгией,
- слабостью,
- одышкой,
- нарастающим кашлем.
Таким образом, ломота в спине при пневмонии возможна. Болевые ощущения бывают между лопатками, усиливаются, когда больной кашляет. Так же проявляется в некоторых случаях бронхит или плеврит.
При воспалении легких повышается температура, а у людей со слабым иммунитетом или пожилых возможно ее понижение. Также могут быть озноб, насморк, сухой кашель без мокроты, редко — тошнота, рвота, кишечные расстройства.
Пневмония, вызванная вирусом SARS-CoV-2, уже в первые сутки может привести к серьезной дыхательной недостаточности, при которой необходима искусственная вентиляция легких. Если вы отмечаете у себя затруднение дыхания, высокую температуру, кашель, вызовите скорую помощь.
Профилактика болезней почек
В большинстве случае легче предотвратить болезнь, чем лечить.
Поэтому самой важной профилактикой болезней почек является здоровый образ жизни и отсутствие вредных привычек. Плохим образом на работе почек сказываются переутомления, стрессы, неврозы и переохлаждения
При этом в них нарушается водно-солевой баланс и почки перестают нормально функционировать. Очень важно соблюдать режим дня и выделять достаточное время на полноценный сон и отдых
Плохим образом на работе почек сказываются переутомления, стрессы, неврозы и переохлаждения. При этом в них нарушается водно-солевой баланс и почки перестают нормально функционировать
Очень важно соблюдать режим дня и выделять достаточное время на полноценный сон и отдых
Советы врачей
Клинические проявления
Средний инкубационный период составляет пять дней (средний диапазон: 3–7, максимум 14 дней). Во время фазы репликации вируса, у пациентов могут наблюдаться легкие симптомы в результате воздействия вируса и врожденного иммунного ответа. Вовлечение нижних дыхательных путей происходит тогда, когда иммунная система не в состоянии остановить распространение и репликацию вируса, а респираторные симптомы возникают в результате цитопатического воздействия вируса на клетки легких.
Основными клиническими проявлениями COVID-19 являются лихорадка, сухой кашель, одышка и острый респираторный дистресс-синдром. Однако многие инфицированные субъекты могут протекать бессимптомно или иметь легкие симптомы, такие как головная боль, непродуктивный кашель, слабость, миалгия и аносмия.
Ниже показана частота симптомов 1099 госпитализированных пациентов с SARS-CoV-2 в Ухане. У некоторых пациентов тяжелый острый респираторный синдром может развиться через неделю после появления симптомов, что может привести к летальному исходу. Общая смертность оценивается в 8% и обусловлена дыхательной недостаточностью с гипоксией или полиорганной недостаточностью.
Приобретенная иммунная система действует во время второго заражения, и вирусная нагрузка SARS-CoV-2 снижается. Однако у некоторых пациентов наблюдался тяжелый синдром системного воспалительного ответа, возможно обусловленная высвобождением цитокинов, и напоминающая гемофагоцитарный лимфогистиоцитоз, вызванный другими вирусными инфекциями.
Наиболее уязвимой группой населения являются пожилые и тяжелобольные пациенты. Артериальная гипертензия (24%), сахарный диабет (16%), ишемическая болезнь сердца (6%), цереброваскулярная болезнь (2,3%) и хроническая обструктивная болезнь легких (3,5%) являются наиболее распространенными сопутствующими заболеваниями при тяжелых формах COVID-19.
Частота симптомов, ассоциированных с COVID-19 (n = 1099 пациентов):
- Кашель — 68%
- Боль в горле — 14%
- Слабость — 38%
- Озноб — 12%
- Отделение мокроты — 34%
- Заложенность носа — 5%
- Одышка — 19%
- Тошнота, рвота — 5%
- Миалгия/артралгия — 15%
- Понос — 4%
- Головная боль — 14%
- Гиперемия конъюнктивы — 1%
Кто в группе риска
В первую очередь, это люди преклонного возраста. Проведенные исследования и расчеты ученых подтвердили, что у пожилого человека увеличивается в несколько раз вероятность появления тяжелых признаков инфицирования и поражения внутренних органов (почек, ЖКТ, сердца). Риск острого течения коронавируса драматическим образом растет, начиная с 50-летнего возраста пациентов.
По мнению британских специалистов, у таких больных иммунная система вырабатывает меньше специализированных Т-лимфоцитов, которые призваны на протяжении всей жизни бороться с опасными незнакомыми агрессорами (вирусами, инфекциями). В молодом возрасте тимус (вилочковая железа) выделяет в 10 раз больше Т-клеток, которые успешно выполняют свое основное предназначение.
В группе риска также находятся лица с хроническими болезнями мочеиспускательной системы, независимо от возрастной группы. Нефрологические проблемы на фоне развития коронавируса обостряются и могут привести к полной утрате гомеостатических и специфических функций почек. Кроме того, коронавирус может поражать почки беременных женщин и маленьких детей.
Таким образом, нефрологические осложнения на фоне COVID-19 характерны для людей с ослабленным иммунитетом (онкобольные, пожилые), а также с хроническими заболеваниями мочевыделительной системы.
Как болят легкие при коронавирусе?
Не так давно китайскими учеными был выпущен «Справочник по профилактике и лечению ковид-19». В нем подробно описывается симптоматика заболевания и мероприятия по ее устранению.
В справочнике отмечено, что болевые ощущения в области груди при коронавирусной инфекции говорят об осложненной форме болезни. При легком течении ковида болевой синдром не возникает.
В первые дни боль в груди у человека не распознать. Она появляется только при отсутствии лечения и прогрессировании вируса (обычно не раньше 10 дня после заражения ковид-19).
Если в легких чувствуется дискомфорт и тем более боль, нужно немедленно вызвать скорую помощь. Затягивать уже нельзя, так как болевые ощущения говорят о поражении легочной ткани.
Опасность заключается в том, что сама по себе легочная ткань не может сильно болеть, поскольку в ней небольшое количество нервных рецепторов (в основном они отвечают за процессы газообмена). Чувствительных окончаний, которые передают сигналы о боли в мозг, практически нет. Поэтому о поражении легких зараженный долгое время не знает.
Стоит отметить, что в большинстве случаев болит не диафрагма, а спина. Поэтому больные и не подозревают, что виной тому может быть ковид-19
Чтобы избежать усугубления ситуации, обращайте внимание на сопутствующие симптомы коронавируса по дням
Основные характеристики болевых ощущений при заболевании короновирусной инфекцией:
- внутри груди чувствуется давление, сильное распирание изнутри;
- во время глубокого дыхания появляются неприятные ощущения, обычно болезненность в районе ключиц, по бокам шеи (появляется чувство, как будто что-то выпирает в указанных участках тела);
- во время кашля или чихания чувствуется боль между ребрами (такой признак сигнализирует о том, что дыхательная мускулатура перенапряглась);
- при резкой попытке глубоко вдохнуть начинается сильный, долго непрекращающийся кашель;
- в случае продолжительного нахождения в статичном положении появляется чувство жжения в груди посередине (похожее на то, что возникает при беге или дыхании на холоде).
Если хотя бы один из перечисленных симптомов наблюдается у больного, обязательно нужно провести рентгенографию, которая позволит оценить состояние легких.
Поскольку боль в груди может говорить и о других проблемах со здоровьем, стоит ознакомиться с сопутствующими симптомами коронавирусной инфекции:
- длительное повышение температуры тела;
- надсадный кашель без мокроты;
- дискомфорт в горле (ощущения напоминают пересушенность слизистой);
- учащенный сердечный ритм (до 120 ударов в минуту);
- затрудненное дыхание.
Что предпринимается?
Пациенты с Covid-19, страдающие различными почечными патологиями, нуждаются в обязательной госпитализации и интенсивной терапии. Она включает искусственную вентиляцию легких, кислородную поддержку, замещение почечной функции, зондовое питание и другие реанимационные мероприятия. Одним из видов замещения почечной функции является непрерывный вено-венозный гемодиализ (CVVHD)

Из-за устойчивости коронавируса к иммуносупрессивным препаратам и высокой чувствительности почек к нехватке кислорода и снижению кровоснабжения у ослабленных пневмонией людей вероятность летального исхода увеличивается на 25-30%. Поэтому им, как никому, требуется обязательное соблюдение социальной дистанции, ранняя диагностика, срочная и адекватная интенсивная терапия.
Как распознать инфекцию почек?
Заболевание одной или даже сразу обоих почек обычно начинается в результате попадания в этот орган вредных бактерий, они провоцируют воспаление и нарушают естественную работу почек. Кроме того, воспаление почек отражается и на органах мочевыводящих путей. Поэтому запомни: изменение цвета и/или консистенции мочи, а также боль при мочеиспускании – это первые симптомы заболевания почек! Итак, сейчас мы подробнее остановимся на причинах симптомах почечных инфекций.
Причины развития почечной инфекции:
- Попадание бактерий в почки.
- Инфекция мочевого пузыря.
- Камни в почках
- Почечным инфекциям наиболее подвержены женщины
- Сахарный диабет
- Генетические аномалии в почках
- Киста почки
- Один из видов анемии (малокровия)
- Пониженный иммунитет и ослабленная защитная система организма (например, после перенесенного тяжелого заболевания)
Молодые тоже могут болеть тяжело
Врач скорой помощи Игнас Демейер (Бельгия) отметил в своей больнице большое число молодых людей от 30 до 50 лет с серьезными симптомами и осложнениями. Многие не курят и не имеют серьезных заболеваний.
Британская врач и член парламента Розена Эллин-Хан рассказала о значительном числе молодых людей, которые были совершенно здоровы, а теперь лежат в больнице. Некоторым из них меньше 40, но они нуждаются в искусственной вентиляции легких.
В Москве 3 апреля скончался мужчина 34-х лет сподтвержденным коронавирусом, у которого врачи обнаружили хронический бронхит, а также проблемы с сердцем и поджелудочной железой и полнокровие внутренних органов. 2 апреля в Коммунарке от осложнений коронавирусной инфекции в виде острого респираторного дистресс-синдрома скончался пациент 39 лет с ожирением и артериальной гипертензией. Были и другие случаи смерти достаточно молодых людей с сопутствующими заболеваниями.
Еще несколько интересных фобий
Сколько заразен человек после коронавируса
Советы врачей для профилактики осложнений после коронавируса
Медики рекомендуют после перенесенной инфекции более внимательно относиться к здоровья и сразу же идти к врачу, если заметили необычные симптомы. Кроме того, некоторые осложнения могут протекать без клинических проявлений, поэтому врачи советуют сдать анализ мочи, пройти УЗИ почек, сделать кардиограмму и контрольную КТ легких уже после выздоровления, чтобы не пропустить болезнь на ранней стадии.
Специалисты подчеркивают, что очень важен психологический настрой. Если пациент спокоен и уверен в выздоровлении, болезнь у него проходит быстрее и дает меньше негативных последствий. Если вы ощущаете растерянность, тревогу, панику или депрессию, желательно обратиться к психологу. Сейчас есть много сервисов, где предоставляют помощь онлайн, что удобно для больных, находящихся на самоизоляции.
Как оценить риски последствий
При наличии слабости и одышки через месяц или два после излечения от коронавируса следует проверить функциональные возможности легких (спирометрией, пульсоксиметрией). По результатам врач примет решение:
- О целесообразности КТ.
- Также следует выполнить ЭКГ (расшифровка), ЭХО-КС для исключения сердечных патологий.
- Целесообразно оценить биохимические показатели крови, отражающие состояние свертывающей системы, критерии воспаления и работу печени, поджелудочной железы и почек.
В случае, когда показатели не выходят за границы нормы, стоит заняться реабилитацией и, возможно, психотерапией. Самочувствие большинства перенесших ковид со временем прогрессивно улучшается. Но многим в это время требуется поддержка специалистов: врачей или психологов. Коронавирусная инфекция не всегда проходит бесследно.
Даже бессимптомный коронавирус может оставить отдаленные последствия в виде погрешностей иммунитета или склонности к аутоиммунным процессам в щитовидной железе, почках или сердце. Но даже при затянувшихся последствиях для излечившихся есть шанс на улучшение и возвращение к полноценной жизни.
Можно ли заразиться коронавирусом повторно?
Как развивается тяжелая форма коронавируса?
Сначала часто возникают легкие симптомы – не сильно беспокоящие кашель, головная боль. Людям может показаться, что они попаравляются, но через 5-7 дней возникает резкое ухудшение: жар, сильная усталость, усиливающийся кашель, проблемы дыхания. Клиническое ухудшение в течение второй недели болезни врачи считают одной из ключевых характеристик COVID-19.
При тяжелом течении заболевания коронавирус дает ряд осложнений, в том числе на сердце, у 12% переболевших развивается миокардит. Вирус даже может привести к инвалидности, считает главный врач Ильинской больницы в Московской области Алексей Жиров.
Откуда взялся коронавирус
Что делать, если болят почки?
Конечно, нужно обратиться к специалисту. Однако лечение проблемы почек не может начаться немедленно, так как сначала нужна диагностика. До постановки диагноза можно немного облегчить состояние сухим теплом. Это единственная мера, которую можно использовать в данном случае. Сделать это просто: нужно обернуть поясницу теплым шарфом или платком. Через 1-2 часа станет немного легче. Однако облегчение состояния не должно привести к отказу от похода к врачу.
В тех случаях, когда болят почки и температура повышается, нужно обращаться к врачу или вызывать скорую помощь. Эти проявления могут быть симптомами серьезного заболевания.
Коронавирус: с какими рисками сталкиваются люди с заболеваниями почек?
Пациенты с хронической болезнью почек признаны Национальной Службой Здравоохранения группой высокого риска заболевания коронавирусом. Последние данные также показывают, что пациенты, нуждающиеся в диализе (процессе искусственного выведения продуктов жизнедеятельности и избыточной жидкости из организма в случаях, когда почки не в состоянии выполнять свои функции), имеют более высокую смертность от коронавируса, чем пациенты, у которых нет каких – либо заболеваний почек.
Существует целый ряд потенциальных причин, по которым пациенты с заболеваниями почек чаще страдают от тяжелых осложнений, если они заражаются коронавирусом.
Во-первых, они более склонны к сердечно-сосудистым заболеваниям, вызванными заболеваниями почек, включая высокое давление и подверженность сердечным приступам и инсультам.
Сердечно-сосудистые заболевания, как известно, увеличивают риск смерти, особенно если вы заболеете коронавирусом. Это, вероятно, связано с повышенным стрессом, которому подвергается поврежденная сердечно-сосудистая система пациента, и неспособностью справиться с ним, когда легкие больше не в состоянии обеспечить достаточное количество кислорода для организма.
Пациенты с прогрессирующим заболеванием почек также чаще страдают диабетом. Диабет может вызывать серьезные сердечно-сосудистые проблемы, а также подвергать пациентов риску развития осложнений от коронавируса.
Во-вторых, у пациентов с заболеваниями почек обычно наблюдается иммуносупрессия — это означает, что они менее способны бороться с инфекциями. Это может быть связано с их основным заболеванием почек или потому, что они должны принимать лекарства для лечения почек, подавляя свою иммунную систему. Эти препараты имеют решающее значение после пересадки почки, чтобы гарантировать, что иммунная система организма не отторгает новую почку.
Подавленная иммунная система ослабляет организм и делает его менее способным противостоять вирусу при заражении. Однако, есть также некоторые доказательства того, что «сверхактивная» иммунная система после первых нескольких дней инфекции вызывает более серьезные осложнения коронавируса. Ослабление реакции иммунной системы с помощью иммуносупрессивных препаратов может быть полезным – именно поэтому в настоящее время проводятся многочисленные клинические исследования этого вопроса.
Наконец, существует более высокая доля мужчин и людей из чернокожих, азиатских и этнических меньшинств с тяжелыми проблемами почек, требующими диализа почек или трансплантации. Было доказано, что эти факторы предсказывают худший исход при заболевании коронавирусом.
Текущие данные из Китая, Италии и Испании показывают, что дети гораздо реже умирают от коронавируса по сравнению со взрослыми. Возможно, это связано с тем, что более молодая, развивающаяся иммунная система лучше справляется с новыми вирусными инфекциями и очищает себя от них.
Однако, дети с заболеваниями почек все еще могут подвергаться более высокому риску серьезно заболеть коронавирусом. Но этот риск ниже по сравнению со взрослыми, так как у многих детей с заболеваниями почек нет сопутствующих сердечно-сосудистых заболеваний или других факторов риска. В настоящее время в Великобритании нет подтверждений того, что дети с заболеваниями почек испытывают тяжелые осложнения от коронавируса.
Что такое дисбактериоз
Патологии легочной системы
Еще несколько месяцев назад считалось, что одной из основных проблем излечившихся от коронавируса людей является легочный фиброз. Однако данное осложнение проявляется не у всех и оказалось отложенным по времени. Данные о статистически значимом фиброзе по результатам КТ отсутствуют. Должно пройти от 3 до 12 месяцев, чтобы иметь достоверную информацию о прогрессировании фиброзирующего процесса.
Сейчас врачи могут с уверенностью говорить, что еще некоторое время после коронавируса у больных сохраняется одышка и кашель. Часто наблюдается чувство першения в горле. Кашель обычно сухой или с небольшим отделением прозрачной мокроты. У пациентов с сопутствующими заболеваниями легочной системы не исключается вероятность повторного присоединения бактериальной инфекции. При этом мокрота может менять цвет на зеленый.
Легочный фиброз
В случае коронавируса часто говорят о высоком риске развития легочного фиброза. Это состояние, при котором ткани органа начинают замещаться соединительнотканными элементами. Они практически не дают кислороду проникать.
Во время диагностики важно провести измерение плотности легочной ткани, а впоследствии следить за данным показателем в динамике. Если участки уплотнений будут сохраняться или даже расширяться, необходимо принимать соответствующие меры
Таким пациентам рекомендуется дыхательная гимнастика, физиотерапия. Когда уплотнения локализуются ближе к центру легкого, подключают небулайзерную терапию и различные ингаляции.
Неблагоприятные последствия для пожилых людей
Последствия коронавируса 2020 у пожилого человека нередко тяжелы, симптомы отягощаются сопутствующими заболеваниями. По отзывам специалистов, у этой категории людей весьма велик риск осложнений.
Заболевание в таком возрасте проходит тяжело из-за ослабления местного иммунитета и снижения защитных функций организма. В результате инфицирования могут присоединиться другие патологические состояния. У пациента развиваются тяжелые бронхиты, пневмония, сепсис. В самых сложных ситуациях больной может умереть, несмотря на усилия врачей и своевременное лечение.
Чтобы избежать заражения новым типом вируса, рекомендуется соблюдение масочно-перчаточного режима. Следует отказаться от посещения массовых мероприятий. Также не стоит подходить к чихающим, кашляющим людям, а также к тем, у кого есть признаки патологии.
Боитесь ли вы заразиться коронавирусом?
Да, очень 45.76%
Нет, это не страшнее обычной простуды 18.71%
Боюсь, но морально готов(а) переболеть 35.53%
Проголосовало: 2325
Пережив болезнь, человек может столкнуться с целым рядом неблагоприятных последствий коронавируса для здоровья. Чтобы быстро оправиться после заболевания, необходимо придерживаться рекомендаций врача.
Читайте далее:

Как развивается пневмония при коронавирусе

Как протекает коронавирус у взрослых и детей по отзывам выздоровевших

Осложнения после коронавируса на сердце
Мне нравится4Не нравится
Фильтр:
Все
Ждет ответа
СортировкаПросмотрыОтветовГолоса
Можно ли носить контактные линзы при коронавирусе?
Дмитрий 1 месяц
7326 просм.
1 ответ.
голос.
Можно ли заразиться через открытую рану?
Мария 1 месяц
6163 просм.
4 ответ.
1 голос.
Переносят ли комары коронавирус?
Фёдор Исаев 1 месяц
6058 просм.
6 ответ.
-4 голос.
Профилактические меры – как предотвратить нарушения в почках при Ковид-19
Значительно снизить риск поражения почек при Ковид-19, как утверждают специалисты, помогут простые профилактические меры. Врачи рекомендуют соблюдать следующие правила:
- держать под контролем артериальное давление, при необходимости принимать препараты, не допускающие резких скачков АД (прием лекарств проводить только с назначения врача, самолечение не допускается);
- контролировать уровень сахара в крови;
- не допускать ожирения – избыточный вес провоцирует дополнительную нагрузку на все системы организма;
- употреблять только здоровую пищу (от соли и острых специй лучше отказаться или уменьшить их содержание в блюдах);
- не злоупотреблять обезболивающими препаратами.
Рекомендуется также отказаться от курения. Помимо отрицательного воздействия на дыхательные органы, смолы и никотин также способствуют накоплению вредных веществ в почечной ткани. При заражении коронавирусом органы останутся беззащитными, ведь иммунная система будет активно сопротивляться незнакомой инфекции в организме.
О повышенной чувствительности почек к любым инфекциям с уверенностью может рассказать каждый врач, поэтому важно следить за их здоровьем, причем постоянно, а не только в период коронавируса. Если правильно составить рацион, своевременно лечить даже легкие заболевания, придерживаться здорового образа жизни и постоянно укреплять иммунитет, даже Ковид-19 будет бессильным и не причинит особого вреда здоровью
Почечная недостаточность
Приблизительно у 30% пациентов, перенесших коронавирусную инфекцию, появляются проблемы с почками. Встречаются они даже у тех людей, у которых ранее не было проблем с мочевыделительной системой. В некоторых случаях врачи проводят гемодиализ и иные экстренные процедуры прямо в профильном моногоспитале. Врачи рекомендуют всем переболевшим коронавирусом сдать общий анализ мочи и пройти ультразвуковую диагностику почек. Это необходимо даже тем пациентам, у которых отсутствуют признаки поражения мочевыделительной системы.
При появлении отечности и болей в суставах, субфебрильной температуры или задержке жидкости в организме нужно сразу обратиться к врачу. Подобные симптомы обычно указывают на почечные патологии или прогрессирующий миокардит.
Факторы, влияющие на здоровье почек
Как именно COVID-19 может повлиять на сосуды?
Западные медики и ученые обращают внимание, что COVID-19 плохо влияет на сосуды: могут возникнуть тромбы, произойти инфаркт, инсульт, легочная эмболия, потому что тромб может оторваться и переместиться в легкие или мозг. Заметили ли что-то подобное на практике и наши врачи?. Заместитель директора по терапевтической помощи РНПЦ «Кардиология», кандидат медицинских наук Елена Курлянская говорит, что на фоне COVID-19 возможно увеличение сердечно-сосудистых катастроф, потому что вирус вызывает системное воспаление в организме
Простыми словами, у заболевшего могут разорваться «немые» атеросклеротические бляшки (жировые образования на стенках артерий), которые есть у многих, и как итог возникнут инсульты и инфаркты. Такие, не беспокоящие до поры до времени человека бляшки, встречаются и у молодых людей
Заместитель директора по терапевтической помощи РНПЦ «Кардиология», кандидат медицинских наук Елена Курлянская говорит, что на фоне COVID-19 возможно увеличение сердечно-сосудистых катастроф, потому что вирус вызывает системное воспаление в организме. Простыми словами, у заболевшего могут разорваться «немые» атеросклеротические бляшки (жировые образования на стенках артерий), которые есть у многих, и как итог возникнут инсульты и инфаркты. Такие, не беспокоящие до поры до времени человека бляшки, встречаются и у молодых людей.
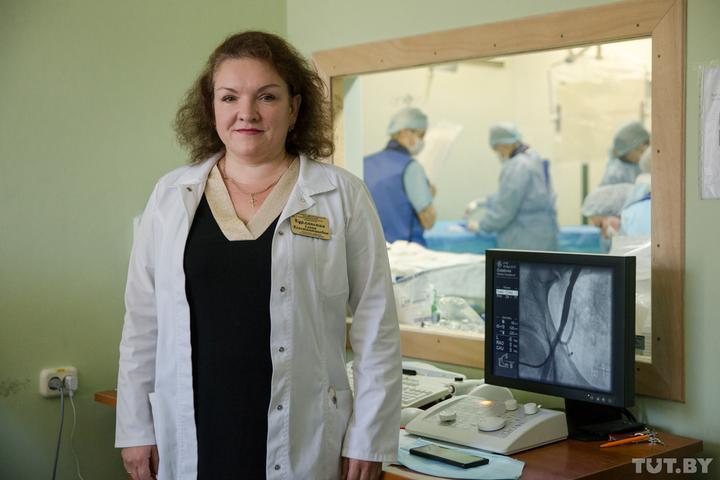 Заместитель директора по терапевтической помощи РНПЦ «Кардиология», кандидат медицинских наук Елена Курлянская. Фото: Дарья Бурякина, TUT.BY
Заместитель директора по терапевтической помощи РНПЦ «Кардиология», кандидат медицинских наук Елена Курлянская. Фото: Дарья Бурякина, TUT.BY
— Новые атеросклеротические бляшки не будут появляться на фоне вируса. Речь идет о том, что может обостриться именно та бляшка, которая существовала до этого и просто стала нестабильной на фоне COVID-19, — говорит она.
У пациентов с ишемической болезнью сердца атеросклеротическая бляшка находится в спокойном состоянии. Но при попадании вируса в организм эта бляшка в коронарной или в брахиоцефальной артерии может оказаться нестабильной и разорваться — в итоге случится инфаркт миокарда или инсульт.
Тромб может образоваться и по другой причине. Сосуды выстланы эндотелием — это тоненький слой эндотелиальных клеток. И из-за вируса возникает эндотелиальная дисфункция, повреждается сам эндотелий, который присутствует во всех органах.
Елена Курлянская объясняет, что на дестабилизацию бляшки также может повлиять и стресс, когда человек узнал, что у него коронавирус, поэтому очень важны объективная оценка своего состояния и спокойствие.
 Фото: Дарья Бурякина, TUT.BY
Фото: Дарья Бурякина, TUT.BY
По мнению специалиста, сложно определить, что именно вирус повлиял на то, что бляшка стала нестабильной. Также нельзя однозначно сказать, насколько специфично COVID-19 влияет на сердце и сосуды по сравнению с другими вирусами — для этого нужно проводить исследования, глубоко изучать вопрос.
Специалист делится еще одним очень интересным наблюдением белорусских медиков: на фоне COVID-19 у пациентов независимо от возраста поднимается артериальное давление.
— Этот момент не сильно описан в литературе, это наши наблюдения, которые мы уже обсудили с коллегами. И вот если давление повысилось, надо проконсультироваться с врачами и снижать его антигипертензивными препаратами (даже если человек ранее не страдал артериальной гипертензией), чтобы это не привело к инсульту.
Что делать при почечном осложнении
Не все знают, когда болят почки при гриппе, что делать. В таком состоянии следует сразу обратиться к врачу-урологу и сдать следующие анализы, которые покажут четкую клиническую картину состояния больного:
- Анализ мочи на белок.
- Общий анализ мочи.
- Общие анализы крови.
- Расширенный биохимический анализ крови.
- УЗИ почек и мочевой системы.
- Анализ крови на уровень креатинина.
Чаще всего грипп провоцирует следующие осложнения в органах фильтрации мочи:
- Гломерулонефрит. Он приводит к нарушению процесса фильтрации в почках и образованию тромбов. Это в свою очередь, провоцирует потемнение мочи и нарушение мочеиспускания (может полностью перекрываться отток мочи). При этом, больной будет страдать от сильных болей в области поясницы.
- Пиелонефрит — это острое воспалительное заболевание, которое обычно поражает сразу обе стороны парного органа. В таком состоянии у человека воспаляться каналы почек, лоханка и сосуды, окружающие данные органы. Следует также отметить, что пиелонефрит способен перейти в хроническую форму либо вызвать гнойный абсцесс, поэтому с его лечением затягивать нельзя.
Отдельно стоит сказать о том, что оставлять данное состояние без лечения может быть опасно для репродуктивной системы мужчин и женщин.
Таким образом, пиелонефрит может вызвать цистит и воспаление придатков у женщин, а у мужчин дать толчок к развитию простатита и прямого следствия этого – бесплодия.







