Что делать при подозрении на коронавирус
Содержание:
- Если сосед с подозрение на COVID-19, что делать
- Основные стадии коронавируса
- Динамика симптомов COVID-19
- Что такое коронавирусная пневмония
- Что делать при подозрении на коронавирус самостоятельно дома
- Диагностические показатели
- Основы терапии
- Что мы знаем о коронавирусе
- Действия клинического учреждения
- Симптомы коронавируса
- Что такое коронавирус
- Первые симптомы коронавируса
- Уборка помещения при COVID-19
- Лечение заболевания дома
- Что сделают прибывшие врачи?
Если сосед с подозрение на COVID-19, что делать
Если подозрение на COVID-19 обнаружено у соседа, живущего в отдельной квартире, то необходимо:
- при выходе из дому использовать маску;
- не касаться дверных ручек, поручней, кнопок лифта незащищенными руками (лучше надеть одноразовые перчатки, а потом обязательно вымыть руки с мылом, обработать антисептиком);
- после возвращения домой всегда мыть руки, но лучше принять душ и вымыть волосы;
- ежедневно проводить влажную уборку.
После выявления заболевшего централизованно проводят дезинфекцию в подъезде.
Можно ли написать отказ от госпитализации
При легкой степени тяжести коронавирусной инфекции и отсутствии факторов риска лечение проводится на дому, отказ от госпитализации можно написать при условии, что нет признаков пневмонии и дыхательной недостаточности. Больной не только принимает на себя дальнейшие риски в отношении своего здоровья при наличии воспаления легких, но и подписывает информированное согласие на полную самоизоляцию.
За нарушение карантинных мер (например, выход из дому без маски) предусмотрена даже уголовная ответственность, таким людям грозит срок заключения на 5 лет. Такие жесткие меры необходимы в отношении этого опасного инфекционного заболевания из-за его способности к быстрому распространению.
Будет ли больничный лист при подозрении
Так как подозрение на коронавирус требует изоляции, то на срок до получения 2-х результатов анализа (чаще до 1 недели) может быть выдан больничный лист. Затем при отсутствии симптомов болезни и отрицательном тесте лист нетрудоспособности закрывают. Если же есть температура и признаки ОРВИ, то пациент получает больничный по обычным критериям – до выздоровления. При подтвержденном диагнозе потребуется лечение и лабораторное подтверждение выздоровления (2 отрицательных ПЦР-теста).
Основные стадии коронавируса
Стадии коронавируса (правильнее – коронавирусной инфекции COVID-19) выделяют условно, они помогают врачу определиться с тактикой ведения больного:
1 стадия: скрытая, или инкубационный период (от заражения до первой симптоматики);
2 стадия: начальных проявлений, похожа на обычные острые респираторные вирусные инфекции (например, на грипп);
3 стадия: выздоровление или присоединение пневмонии;
4 стадия: осложнения пневмонии в виде дыхательной недостаточности, респираторного дистресс-синдрома, сепсиса (заражения крови), септического шока.
Некоторые врачи-инфекционисты выделяют 6 стадий развития симптоматики коронавируса, отмечая прогрессирование болезни по дням.
Первые 3-4 дня
После скрытого (бессимптомного) инкубационного периода (от 1 до 14 дней) в первые дни больные жалуются на:
- повышение температуры тела;
- общую слабость;
- мышечные, суставные боли;
- болезненность при глотании и першение в горле;
- сухой кашель.
Реже заболевание COVID-19 начинается с тошноты, поноса и рвоты.
5-6 день
Температура при легком течении коронавирусной инфекции нормализуется, а при состоянии средней тяжести сохраняется высокой, присоединяется одышка, нарастает сильная общая слабость.
6-7 день
Этот период называют поворотным моментом, так как может начинаться либо выздоровление, либо ухудшение состояния. Во втором случае нарастает одышка, больной испытывает ощущение нехватки воздуха даже в состоянии покоя. Температура остается высокой или повышается повторно после кратковременной нормализации.
8-10 день
При присоединении воспаления легких учащается ритм дыхания и пульс, снижается или растет давление крови (возможны перепады), в легких развивается пневмония.
Больной задыхается, а для облегчения дыхания принимает положение сидя, опирается на руки. На этой стадии беспокоит упорный сухой кашель, жжение и боль в груди, ощущение сдавления грудной клетки.
12-16 день
К концу второй недели продолжается активная фаза пневмонии, она характеризуется сохранением всей основной симптоматики (температура, сухой кашель, одышка, слабость). К признакам ухудшения дыхания может присоединиться посинение кожи, боли в животе, оглушенное состояние. Часть пациентов чувствуют себя лучше с 12-14 дня болезни.
17-22 день
При благоприятном исходе наступает выздоровление. Температура снижается, дышать становится легче, кашель стихает или беспокоит реже, одышка и тахикардия уменьшаются в покое, но есть при движении. Приведенный классический вариант течения коронавирусной инфекции может видоизменяться у пациентов с сопутствующими болезнями сердца и легких, у них прогрессирование болезни проходит быстрее.
Динамика симптомов COVID-19

Если вы сомневаетесь, что у вас – банальное ОРВИ или заболевание коронавирусом – рекомендуем ознакомиться с таблицей, где симптомы расписаны по дням. В целом длительность заболевания варьирует от 12 до 22 суток.
Первые признаки COVID-19 возникают после инкубационного периода. Он длится от 2 суток до 14 дней, в среднем, первые проявления возникают спустя 5-6 дней.
5-6 день
Дыхание может затрудняться, может возникать ощущение, что не хватает воздуха, кашель учащается, становится более «глубоким» и тяжелым.
7 сутки
Дыхательные расстройства усугубляются, в это время крайне желательно уже находиться в стационаре, чтобы получать помощь врачей.
8-9 сутки
Наступает пик инфекции – если заболевание протекает тяжело, может развиваться дыхательная недостаточность, и важно проведение кислородотерапии или перевод пациента на ИВЛ, в тяжелых случаях – проведение процедуры ЭКМО (аналог искусственного кровообращения, при котором кровь насыщают кислородом за счет аппаратов, когда легкие временно не справляются даже на ИВЛ).
10-11 день
Пик инфекции пройден, наступает процесс выздоровления, состояние легких улучшается, дыхание нормализуется, кислород начинает поступать через легкие более активно, угасает воспаление.
12 сутки
Снижается температура, и на протяжении следующей недели, примерно до 20-22 дня пациент постепенно приходит в себя, у него восстанавливается легочная ткань, все органы и системы. Как только все анализы и общее состояние нормализуется, получены отрицательные анализы на COVID-19 – человек выписывается домой.
Что такое коронавирусная пневмония
Поражение легочной ткани носят неоднозначный характер.
С одной стороны, развивается вирусно-бактериальная пневмония
- Для нее характерно нарастание частоты дыханий.
- Боли в спине при кашле или глубоком вдохе.
- Считается, что вирус, предварительно сбив иммунную защиту, облегчает присоединение бактериальной инфекции (пневмококков, стафилококков, реже микоплазм). Двойная инфекционная агрессия ведет к выраженной интоксикации (слабости, разбитости, болях в мышцах, суставах, голове), скачкам температуры с суточным разбросом от 37, 5 до 40, ознобу и потливости.
- Из-за нарастающей дыхательной недостаточности падает доставка кислорода к тканям, появляется синюшность носогубного треугольника, кончиков пальцев.
- Затем цвет кожи может тотально меняться на бледно-синюшный.
- При выраженной недостаточности дыхания человек занимает вынужденную позицию сидя с опорой на руки, дышит часто и непродуктивно, ощущает нехватку воздуха, может впадать в панику и терять сознание.
- У части пациентов дыхательная недостаточность вызывает острые нарушения психики.
Альвеолит
- Однако, при COVID-19, помимо типичных инфильтратов в легких появляются также явления альвеолита.
- При этом самые мелкие элементы дыхательного дерева (альвеолы) просто заливаются патологическим выпотом и не участвуют больше в газообмене.
- Кроме того, воспаление и тромбоз мелких сосудов, оплетающих альвеолу и несущих от нее кровь, богатую кислородом, тоже больше не работают.
Развивается респираторный дистресс-синдром
- Легкие больше не функционируют и не могут освоить даже аппаратно подаваемый (респираторной маской из баллона или аппаратом искусственной вентиляции) кислород.
- Респираторный дистресс-синдром может протекать в несколько фаз.
- Острая занимает от двух до пяти суток и может благополучно разрешиться на кислородотерапии или ИВЛ.
- При неблагоприятном течении может развиваться подострая фаза воспаления. Которая затягивает сроки респираторной поддержки или ведет к неблагоприятному исходу.
- Хронический вариант — это фиброзирующий альвеолит — замещение альвеол рубцовой тканью и выключение из работы части легких. Это ведет к хронической дыхательной недостаточности (одышке в нагрузке или в покое).
Что делать при подозрении на коронавирус самостоятельно дома
При подозрении на коронавирус необходимо дома:
находиться в отдельной комнате, оптимально, если семья и домашние животные не будут проживать рядом, но им также важен 14-дневный карантин в случае подтверждения диагноза;
попросить о доставке продуктов и необходимых медикаментов родственников, они должны оставить продукты за дверью, можно заказать и доставку или обратиться к волонтерам;
выделить себе отдельную посуду, полотенце, предметы гигиены;
если дома есть семья, то всем нужно носить маску, важно, чтобы заболевший ее использовал постоянно при возможном контакте;
регулярно проветривать помещение и увлажнять воздух;
проводить ежедневную влажную уборку;
чихать и кашлять следует в изгиб локтя или одноразовую салфетку, ее потом нужно скомкать и выбросить;
как можно чаще дезинфицировать поверхности, к которым касается больной;
мусор упаковывать в плотные пакеты (минимум двойные) и попросить их утилизировать знакомых или волонтеров.
Не рекомендуется при подозрении на коронавирус:
- покидать пределы своей квартиры до окончательного снятия диагноза;
- самостоятельно идти в больницу, даже в маске;
- спать в одной постели с партнером или ребенком, возле постели должна быть ширма из любых подручных материалов;
- касаться предметов в доме незащищенными руками, нужно чаще использовать салфетки, одноразовые перчатки, а после посещения ванной и туалета все дезинфицировать;
- контактировать с друзьями, родственниками, особенно пожилыми, с болезнями сердца;
- скрывать от врача лиц, с которыми был личный контакт.
Скорая помощь при подозрении на коронавирус должна быть вызвана сразу же при ухудшении состояния, повышении температуры, затруднении дыхания, а все остальное время рекомендуется поддерживать связь с лечащим врачом. Принимать медикаменты до установления диагноза можно только при температурной реакции выше 38,5 градусов. Подойдет Парацетамол, Нурофен. Если лихорадка тяжело переносится, то жаропонижающие используют и при более низких показателях.
Необходимо пить как можно больше теплой жидкости (чай с лимоном, морс, компот), так как это поможет облегчить респираторные симптомы (кашель и боль в горле). Самостоятельно применять для лечения противовирусные средства, иммуностимуляторы и антибиотики нельзя.
Для того, чтобы предупредить тяжелое течение коронавирусной инфекции, следует исключить курение, злоупотребление алкоголем
Важно обеспечить достаточную продолжительность ночного сна, избегать стрессов и физического перенапряжения, так как это в дальнейшем может негативно повлиять на иммунную систему
Питание должно быть основано на овощах, фруктах, ягодах, кисломолочных напитках, разрешено есть рыбу, курицу, сыр, творог, а сократить в рационе необходимо сладости, мучные и колбасные изделия, консервы, полуфабрикаты.
Диагностические показатели
Дифференциация патологии с гриппом и ОРВИ проводится при помощи лабораторных и инструментальных исследований. Для оценки состояния назначают:
- общий и биохимический анализ крови;
- определение уровня свертываемости крови;
- измерение электролитов, С-реактивного белка, прокальцитонина, лактатдегидрогеназы и креатинкиназы;
- оценку состояния почек и печени;
- рентгенологическое исследование грудной клетки – компьютерная томография.
Практически у всех больных наблюдается стойкое снижение количества тромбоцитов (тромбоцитопения) и лимфоцитов, повышение АСТ и других ферментов, увеличение значения С-реактивного белка. На рентгеновских снимках отчетливо видно двустороннее затемнение, а также патологическое изменение структуры альвеол в легких (синдром «матового стекла»). У пациентов с нетяжелым COVID-19 отклонений при сканировании рентгеновскими лучами не наблюдается.
Основы терапии
Вопрос о ведении пациента на дому или в условиях стационара на сегодня решается на основании тяжести состояния и наличия мест в стационаре. Изначально предполагалось, что основная масса пациентов будет вестись на стационарном этапе. Однако, с ростом заболеваемости, легкое течение все чаще будет амбулаторным.
Специфической терапии, действующей непосредственно на COVID-19, сегодня нет.
Приоритетными задачами терапии патологии становится упреждение развития всех возможных симптомов, включая легочные поражения и осложнений (ДВС-синдрома, системного васкулита, дыхательной недостаточности, септического состояния). Лечению подлежат подтвержденные тестами и вероятные случаи с подозрительной клиникой.
Лекарственных средств, действующих непосредственно на возбудителя инфекции, сегодня не найдено. Поэтому лечение направлено на устранение проявлений болезни и торможение механизмов ее развития.
Противовирусные препараты
которые присутствуют на сегодня в 8 версии рекомендаций Минздрава РФ, — это фавипиравир (арепливир), ремдесивир, умифеновир (арбидол). Упоминается и интерферрон альфа в форме капель или спрея в нос. Последний рекомендован в качестве медикаментозной профилактики для взрослых и беременных.
- Фавипиравир — японская разработка 2002 года, нацеленная на вирусы гриппа A, B и COVID-19. В основе действия — подавление вирусного размножения за счет угнетения РНК-полимеразы. Хорошо всасывается при приеме в таблетках, достигая максимальной концентрации в тканях через полтора часа. Выводится в основном почками. Противопоказан до 18 лет, беременным, кормящим, лицам с тяжелой печеночной и почечной (СКФ< 30 мл в час) недостаточностью. Ограниченно применяется у больных с подагрой, пожилых, при средне тяжелой почечной недостаточности. Основные побочные действия касаются: ЖКТ (тошнота, рвота, диарея), системы кроветворения (падение уровня лейкоцитов, нейтрофилов), обмена веществ (рост мочевой кислоты, триглицеридов, редко — падение калия), печени (рост АЛАТ и АСАТ, ГГТ, билирубина). Также могут проявляться аллергические кожные реакции (зуд, сыпь), выделения из носа, першение в горле, затрудненное дыхание из-за бронхоспазма. Цена порядка 135 $. В РФ от 14 до 20 тысяч рублей за упаковку.
- Русский аналог фавипиравира — Арепливир, отличающийся от оригинального препарата дополнениями, заявленными производителем, как инновационные наработки. Цена упаковки порядка 12 000 рублей.
- Широко применявшаяся на предыдущих этапах борьбы с COVID-19 комбинация антиретровирусных лопинавира с ритонавиром (Калетра) признана недостаточно эффективной и ушла из рекомендаций.
Противомалярийные средства
Они подавляют избыточный иммунный ответ. Это Гидроксихлорахин. В Европе используется оригинальный французский Плаквенил. Таблетки в дозах 200 и 400 мг. На сегодня признано нецелесообразным применять средства на амбулаторном этапе лечения, когда не возможен регулярный и тщательный мониторинг ЭКГ и электролитов кровяной плазмы. Основная целевая группа пациентов для терапии — стационарный этап у пациентов с легким и средне тяжелым течением патологии в первые 3-5 дней болезни. Использование низких доз позволяет избегать кардиологических осложнений от применения лекарства.
Препараты донорской плазмы
призваны создавать пассивный иммунитет за счет введения больному готовых антител к вирусу. Используется плазма лиц, переболевших инфекцией и находящихся в стадии выздоровления в разведениях 1:160 или 1:80. Считается, что антиковидная плазма эффективна в первую неделю от развития симптомов. Ею нельзя лечить лиц с аллергией и аутоиммунными заболеваниями.
Антибиотики
подключаются для подавления бактериальной флоры в случаях пневмоний или полиорганной недостаточности. Предпочтительны Цефалоспорины, Макролиды, аминогликозиды. (см. Все антибиотики при пневмонии, Азитромицин при коронавирусе, 11 правил как пить антибиотики, Левофлоксацин при ковиде, Антибиотики широкого спектра).
Что мы знаем о коронавирусе
С первых же случаев заболевания в Китае, вирус начали активно исследовать все лаборатории мира. За три месяца пандемии коронавируса ученые накопили гораздо больше знаний о вирусе и вызываемом им заболевании COVID-19.
По сути, этот коронавирус – новая версия очень распространенной инфекции. Он принадлежит к семейству вирусов, которые существовали всегда. Например, другие коронавирусы составляют примерно одну треть всех распространенных простудных заболеваний, которыми дети и взрослые заболевают каждый год.
Существует семь известных типов коронавируса человека, и четыре из них циркулируют по всему миру каждый год, заражая как детей, так и взрослых, но практически не причиняя вреда. Три других мутировали в более опасные версии.
- Один вызвал вспышку тяжелого острого респираторного синдрома, или SARS, в 2002-2004 гг.
- Другой был причиной респираторного синдрома на Ближнем Востоке, или MERS, который впервые появился в 2012 году.
- Третий – текущая версия вируса, с научной точки зрения известная как SARS-CoV-2, поскольку она похожа на прежнюю версию SARS.
Вам также может быть интересно
Как повысить активность иммунной системы в борьбе с коронавирусом
Коронавирус: опасен ли он россиянам?
Биологи считают, что молодые стали чаще болеть коронавирусом не из-за его мутаций
Читать полностью
В Нидерландах синтезировали антитела к коронавирусу
Читать полностью
Действия клинического учреждения
Когда у пациента появляются первые симптомы болезни, врачи должны выявить причину. Заболеваемость коронавирусной инфекцией высока. Поэтому врачи обязаны использовать защитные маски, очки, костюмы. Пациенту запрещается самостоятельно приходить в больницу или поликлинику, возможно заражение остальных людей. Вызывают скорую помощь, после чего проводят алгоритм действий:
- период изоляции – пациенту рекомендуется не выходить из дома, не посещать общественные места;
- опрос пациента о последних контактах;
- забор биоматериала для проведения лабораторного исследования с целью определения причины состояния (его рекомендуется брать с 3 суток после первых симптомов, чтобы с точностью определить микроорганизм);
- если диагноз коронавирусной инфекции подтвержден, назначают препараты, соответствующие самочувствию больного (специфическое лекарство, действующее непосредственно на covid-19 отсутствует);
- врач звонит пациенту каждые 3 дня, чтобы выявлять его состояние.
У многих больных определяется носительство, легкая форма патологии. Поэтому массовая госпитализация людей не требуется. Пациенты должны сохранять изоляцию, употреблять назначенные лекарства. Тогда риск осложнений снижается. После 2-3 недель терапии, завершения всех клинических симптомов повторно сдают мазок. Если тест показал дважды отрицательный результат – заболевание завершилось.
Важность разжижения крови
Коронавирус опасен осложнениями для сердечно-сосудистой системы. Поэтому в схему лечения коронавируса у людей при патологии средней или тяжелой степени обязательно входит Гепарин. После его применения образуется в следующее фармакологическое действие:
- препятствие образования сгустков из тромбоцитов и факторов свертываемости;
- стабилизация кровотока;
- отсутствие закупорки сосудов, капилляров.
При развитии коронавирусной инфекции Гепарин вводят в область живота. Это дает пациенту преимущества, так как эффект развивается постепенно, отсутствует риск внезапных кровотечений. Действие препарата продлевается, требуется меньше инъекций. Шприц оснащен тонкой, длинной иглой, поэтому болевые ощущения при инъекции уменьшаются.
Препарат запрещено использовать с другими антикоагулянтами, сердечными гликозидами, тетрациклинами, пенициллинами.
Его применяют в строго ограниченной дозировке и курсе лечения. Обычно уменьшение свертываемости крови наблюдается в течение 12 часов, затем требуется осуществлять повторную инъекцию.
Как пить жаропонижающие препараты?
При наличии коронавирусной инфекции жаропонижающие средства требуются не всегда. Их используют при повышении температуры более 38,5 градусов. Использование препарата осуществляется по следующим правилам:
- дозировка лекарства подбирается в зависимости от возраста, для детей она в 2 раза меньше;
- прием препарата каждые 4-5 часов, но с учетом повышения температуры более 38,5 градусов;
- таблетку запивают большим количеством воды.
Если у человека лихорадка, высок риск сильного спазма сосудов, особенно на фоне коронавируса. Тогда используют литическую смесь, вводимую в виде уколов или таблеток. Можно сочетать прием жаропонижающего средства, Но-шпы, Супрастина. Сосуды расширяются, лекарство быстро проникает в системный кровоток, снижая температуру тела.
Если в ходе лечения температура опустилась ниже 38 градусов или пришла в норму, дальнейшее употребление жаропонижающих лекарств прекращается.
Если продолжить их прием, возможно уменьшение температуры ниже нормальных показателей, падение артериального давления. Могут появиться другие побочные эффекты, указанные в инструкции.
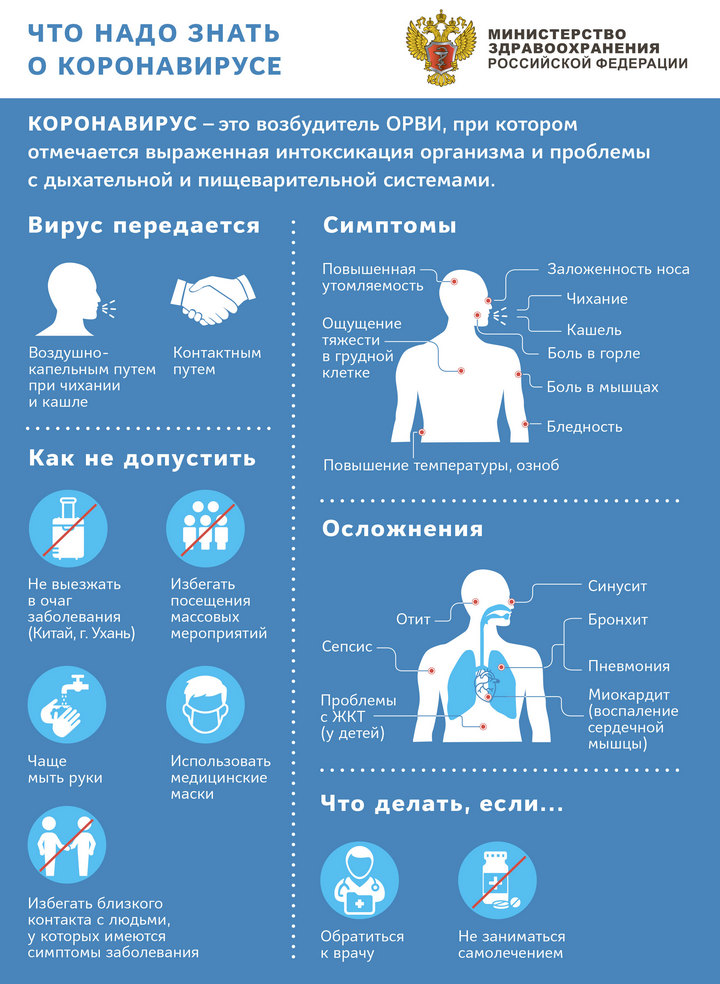
Симптомы коронавируса
Когда COVID-19 только начинал распространяться по всему миру, говорилось лишь о трех симптомах, среди которых:
- кашель с мокротой;
- высокая температура тела;
- утомляемость.

Симптомы схожи с обычным респираторным заболеванием. Иногда на них даже не обращают никакого внимания, предполагая, что это обычная простуда.
Однако иногда могут наблюдаться такие симптомы:
- диарея;
- заложенность носа;
- конъюнктивит;
- затрудненное дыхание;
- тошнота;
- рвота;
- фарингит;
- болезненные ощущения в области груди.
Особенно боли усиливаются после того, как был применен ингалятор. В некоторых случаях заболевание вовсе может не иметь симптомов. Такое в основном наблюдается среди детей, которые достаточно легко переносят коронавирус. Дети даже не нуждаются в госпитализации в медицинское учреждение. Все лечение проводится в домашних условиях с помощью лекарственных препаратов, которые были выписаны врачом.
Согласно данным Всемирной организации здравоохранения, 80% пациентов, у которых был подтвержден коронавирус, выздоравливают.
Что такое коронавирус
Представители семейства Коронавирусов часто становятся причинами инфекционных недугов, от легкой простуды и до летальных форм пневмонии.
За последние несколько лет человечество столкнулось с такими серьезными инфекциями, как ближневосточный респираторный синдром (MERS-CoV) и (SARS-CoV) – атипичная пневмония.
Виновник нынешней пандемии штамм (SАRS-CoV-2). Ранее не встречался у человека и вызывает заболевание под названием СOVID-19.
Например, SARS-CoV мигрировал от циветтовых котов, а MERS-CoV — от верблюдов. Изначальными носителями SARS-СоV-2 всего скорей были летучие мыши.
Первые симптомы коронавируса
Больных людей с каждым днем становится все больше и исследования тоже не стоят на месте. Ученым и медикам удалось выделить характерные симптомы для коронавирусной инфекции (в разных источниках они немного отличаются).
Коронавирус проявляется в виде следующих симптомов:
Повышенная температура
Это один из первых признаков коронавируса у человека, однако такой симптом может быть и при гриппе. Обычно температура повышается до 37-38ºС, в редких случаях она более высокая. Показатели температуры зависят от тяжести заболевания коронавирусом, эффективности иммунной системы, наличия хронических и других заболеваний.
Кашель
Еще один признак как распознать коронавирус у человека, симптомы которого схожи с гриппом и ОРВИ. Легкое покашливание переходит в приступообразный сухой кашель и вызывает затруднения дыхания, нарастает боль в горле и груди. Он может быть сухой или с небольшим количеством мокроты.
Одышка и затрудненное дыхание
Это отличительные симптомы коронавируса у взрослого человека. При поражении легкие не способны полностью выполнять свою функцию, человеку трудно сделать вдох.
Слабость
Среди первых симптомов также выделяется боль в мышцах и общая слабость (около 44%). Повышенная утомляемость служит сигналом прислушаться к своему здоровью. В случае легкого недомогания — лучше остаться дома и пронаблюдать за состоянием здоровья.
Боль в горле
Болезненные ощущения в горле тоже встречается достаточно часто, в 14% случаев.
Ниже рассмотрим симптомы, которые у больных коронавирусом встречаются реже или имеют слабо выраженный характер.
Диарея, рвота, тошнота
Расстройство желудка и другие проблемы с ЖКТ наблюдаются у 3% зараженных.
Учащенный пульс, скачки давления и насморк не являются основными симптомами коронавирусной инфекции и встречаются у инфицированных людей редко.
Уборка помещения при COVID-19
Лечение заболевания дома
Поскольку Covid-19 представляет собой обычное ОРЗ, его можно лечить в домашних условиях. Обычно назначается комплексное лечение, включающее простые мероприятия.
Постельный режим
Он важен на первом этапе болезни, поскольку является своеобразной зарядкой аккумулятора организма. Накопление ресурсов для борьбы с коронавирусом позволит справиться с ним быстрее и результативнее.
Рацион питания
Всем инфицированным SASR-CoV-2 рекомендуется обильное питье. В качестве жидкости используются: вода, напитки не содержащие алкоголь и кофеин, соки, компоты и супы.
Меню питания больного рекомендуется составлять из легких продуктов и блюд. Прием пищи желательно разделить на небольшие порции и потреблять 5-6 раз в день. Подобная схема питания позволяет избежать тошноты и потери аппетита.
Отслеживание температурного режима
Пациенту необходимо измерять температуру тела дважды в день: утром и вечером. В случаях повышения температуры до 38 градусов рекомендуется сообщить об этом врачу, который лечит больного. Также оповестить медицинского работника необходимо, если температуры повысилась до 39 градусов и выше, и не помогают жаропонижающие препараты.
Изоляция в отдельном помещении
В случаях, когда с пациентом, у которого подтвердили наличие SASR-CoV-2 в организме, проживают другие домочадцы, больного необходимо поместить в отдельную комнату. Также ему выделяются отдельные приборы, предметы пользования, одежда, полотенца и прочее.
Контакт с зараженным SASR-CoV-2 должен быть минимизирован. Все общение между родственниками проходит только в средствах личной защиты. Желательно, чтобы общением и уходом за больным занимался только один человек, не входящий в группу риска (младше 65 лет, без хронических болезней).
Также важно стараться сохранять социальную дистанцию в 1.5-2 метра. Особенно в первые дни проявления болезни
Поскольку, по утверждениям медиков, вирус наиболее агрессивен в последние пару дней до проявления симптомов, и в первые дни с момента их появления.
Комната, где размещен пациент, должна регулярно проходить санитарную обработку и проветриваться. Дезинфекции также подвергаются и предметы личного пользования больного (полотенца, постельное белье, одежда). Родственникам необходимо либо кипятить все, с чем контактирует больной, либо использовать мыло, растворы хлора и прочие обеззараживающие средства.
Что сделают прибывшие врачи?
Наталия: Врачи приехали довольно быстро — в течение получаса. Вся бригада была в защите — очки, маски, костюм, думаю, что они готовы к тому, что многие болеют Covid-19. Врач поговорил со мной, послушал легкие, сразу взял тест. Дал рекомендации по лечению — сбивать температуру, пить больше жидкости, полоскать горло, при необходимости рассасывать леденцы. Через пять дней мне позвонили и сказали, что тест положительный, велели ждать бригаду инфекционистов.
Во временных методических рекомендациях Минздрава по профилактике, диагностике и лечению новой коронавирусной инфекции , что прибывший по вызову врач должен опросить пациента, выяснить, не посещал ли человек в течение последних 14 дней эпидемически неблагополучные страны, а также не был ли в контакте с кем-то, у кого был подтвержден Covid-19.
Врач соберет жалобы пациента и проведет обследование: оценит видимые слизистые оболочки верхних дыхательных путей, перкуссию легких, осмотрит лимфатические узлы, проведет пальпацию брюшной полости и измерит температуру тела. Кроме того, врач должен взять анализ на коронавирус.
Алексей Безымянный: «Результат анализа будет готов через два-три дня: он либо подтвердит, либо опровергнет наличие инфекции. Впрочем, вне зависимости от результата человек должен провести 14 суток дома. Если анализ положительный, то к пациенту врач придет еще раз, чтобы оценить состояние заболевшего и назначить лечение. В том случае, если результат отрицательный, ухудшений нет и нет повода для повторного обращения — врач может и не приходить, но пациент должен две недели провести дома. Если состояние становится хуже (например, если не было кашля, а он появился), то нужно повторно вызвать врача из поликлиники».







