Саркоидоз: что собой представляет заболевание?
Содержание:
- Клинические проявления
- Методы диагностики
- Жизнь в больницах
- Стадии саркоидоза легких
- Эффект часовой бомбы
- Причина тяжелых последствий коронавируса: патогенез заболевания
- Причины и механизмы развития
- Лечение саркоидоза сердца
- Сердечно-сосудистые заболевания
- Последствия для организма после коронавируса у пожилых
- Лечение саркоидоза легких
- Иммунитет — это не навсегда
- Саркоидоз: прогноз для жизни
- Заболеваемость (на 100 000 человек)
- Что нужно пройти при подозрении на саркоидоз легких
- Симптомы
- Онкологические заболевания
- Выводы исследования
Клинические проявления
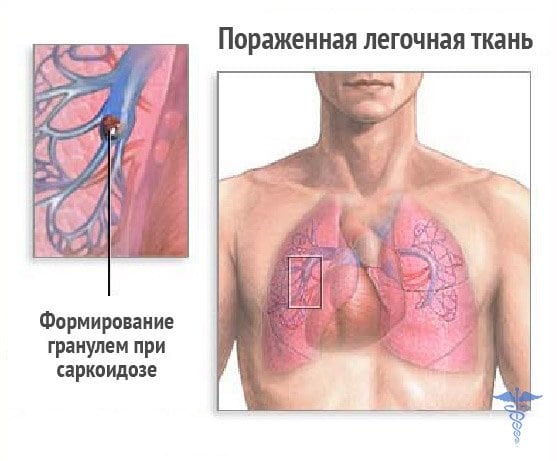
Особенностью заболевания является отсутствие специфических признаков, которые бы однозначно на него указывали. Саркоидоз может длительно протекать бессимптомно, обнаруживаться случайно при обращении к врачу по другому поводу. Иногда он маскируется под другие болезни, поэтому в амбулаторных условиях количество ошибочных диагнозов у этих пациентов достигает 30%. В развёрнутой стадии заболевания симптомы поражения лёгких сочетаются с общими проявлениями и признаками вовлечения других органов.
Общие признаки:
- Усталость, слабость, снижение работоспособности.
- Ноющие боли в суставах. Они не сопровождаются припухлостью, покраснением, ограничением подвижности, не приводят к развитию деформаций. Не путать с острым артритом, возникающим иногда в дебюте заболевания!
- Лихорадка – повышение температуры тела до субфебрильных значений.
- Мышечные боли, которые возникают вследствие интоксикации или развития гранулём.
Выраженность общих проявлений у разных пациентов варьирует.
Методы диагностики
Своевременное выявление и лечение болезни – залог быстрого выздоровления человека. Поэтому необходимо не пропускать ежегодные профилактические осмотры, обращаться к врачу при ухудшении самочувствия.
К наиболее информативным методам диагностики относятся:
- определение количества кальция в моче и крови;
- анализ крови на обнаружение ангиотензинпревращающего фермента;
- рентгенография грудной клетки;
- биопсия и исследование легочной ткани;
- спиральная компьютерная томография.
Врач обязательно расспрашивает о наличии саркоидоза легких в анамнезе родителей и родственников.

Жизнь в больницах
Сказали идти на КТ. Там же и написали в заключении «саркоидоз 2 степени». Я – в слезы, думала, что на этом жизнь и закончилась. Начались постоянные обследования. Я почти жила в клиниках, дважды исключали туберкулёз. В конце концов, ревматолог выписал Медрол 6 мг.
Нашла по совету пульмонолога и она уже увеличила дозу до 16 мг (4 таблетки), выписала витамин Е 400 мг, Трентал 200 мг и Омепразол 20 мг. Сомнений, что это саркоидоз, у нее не было. При этом на биопсию меня все же оправили (хотя я уже начала лечение). В августе 2019 сделали биопсию в Институте хирургии имени Вишневского. Было конечно больно, страшно. Еще страшнее было ждать результат, не покидало чувство страха онкологии, но диагноз «саркоидоз» подтвердился.
Первый снимок был в октябре – там значительная положительная динамика. Затем в феврале почти без динамики. Осенью дозу гормонов начали снижать и 19 апреля я перестала пить таблетки.
За время курса я пережила десятки панических атак, у меня была постоянная тревога, развилась ипохондрия. Тревожность у меня появилась за почти год до обнаружения болезни и она не знала куда себя направить. Потому все вылилось в итоге в боязнь за жизнь и здоровье. Я читала что саркоидоз связан со стрессом, но не могла перестать нервничать и искать проблемы со здоровьем дальше, я была уверена что у меня проблемы с сердцем, глазами, желудком, сосудами. Появились боли в ногах и я думала что это тромбы, сделала раз 7 УЗИ вен.

Стадии саркоидоза легких
По своему развитию саркоидоз легких подразделяется на четыре стадии:
• 0 стадия протекает бессимптомно. У пациентов, проходящих профилактические медицинские осмотры, не будет выявлено заболевания даже на рентгеновских снимках;
• на 1-й стадии ткань легких остается неизмененной, но наблюдаются небольшие увеличения внутригрудных лимфатических узлов;
• на 2-й стадии наблюдается патологический процесс в легочной ткани, внутригрудные лимфатические узлы значительно увеличены;
• 3 стадия сопровождается значительными изменениями легочной ткани, однако, лимфатические узлы не увеличиваются;
• 4 стадия сопровождается образованием фиброза – это необратимый процесс уплотнения ткани легких с формированием рубцов на ней (легочная ткань заменяется соединительной).
Первые три стадии клинически не проявляются. Больные могут узнать о наличии саркоидоза легких лишь по результатам профилактического рентгенологического исследования во время осмотра. На снимках будут заметны изменения легочной ткани. Довольно редко встречаются больные с ранними стадиями саркоидоза легких, у которых температура тела повышается, суставы конечностей опухают, лимфатические узлы увеличены.
Эффект часовой бомбы
Фиброз легких — самое очевидное проявление COVID-19. Но формируется он не только из-за рубцевания в зоне повреждения, рассказала Галина Рева. Поскольку причиной фиброза становятся «выброшенные» в кровь мегакариоциты, аналогичные явления могут происходить в тканях всех паренхиматозных (плотных) органов: легких, печени, селезенки, почек, поджелудочной и щитовидной железы.
COVIDоносцы: найдено объяснение большого числа бессимптомников Ученые выдвинули гипотезу о толерантности части зараженных к коронавирусу
— Это процесс агрессивный, хотя может быть медленным и протекать относительно доброкачественно, без клинических проявлений. Появляются анемия (уменьшение количества эритроцитов и гемоглобина в крови. — «Известия»), одышка, тахикардия (учащение пульса. — «Известия»), но человек может этого не заметить, — отметила Галина Рева. — При этом уменьшается количество функционально активных клеток органов. Иногда локальные изменения принимают вид крупного фиброзного образования — опухолевидного. Патология очень опасна, поскольку клинические признаки могут появиться, когда эти необратимые процессы повредили значительный объем органа.
Другими словами, повреждения в различных органах могут обнаружить себя через длительное время после выздоровления, причем даже у тех, кто болел без явных дыхательных симптомов.
Причина тяжелых последствий коронавируса: патогенез заболевания
Новый коронавирус SARS-CoV-2 сферической формы, покрыт состоящим из белка капсидом. Внутри находится одноцепочечная, связанная с нуклеопротеином РНК. Ранее специалисты были уверены, что SARS-CoV-2 стабилен и не способен к мутации. Но анализируя информацию, полученную в ходе исследований, проведенных на базе Сингапурского национального университета, доктора пришли к противоположному выводу. Считают, что коронавирус мутировал в феврале 2020 года.
Из-за перемен в геноме вириона на первых фазах заражения патоген стал менее активен и, соответственно, не так «заметен» для иммунитета. Это привело к изменению клинической картины и повышению риска осложнений после коронавирусной инфекции. Также сравнительно недавно были опубликованы полученные китайскими учеными данные о наличии двух подтипов COVID-19: L (диагностируется в 70% случаев) и S, который считают «изначальной версией».
Проникновение вирусной частицы в клетку происходит при помощи S-белка (под микроскопом он внешне напоминает булаву). Этот протеин отличается сродством к специфическим рецепторам мембраны АСЕ2 (Angiotensin Converting Enzyme 2 или, в переводе, ангиотензин-превращающий фермент 2 типа — АПФ2). Они присутствуют практически во всех тканях. Это нейроны головного мозга, что и обуславливает один из наиболее типичных симптомов — потерю обоняния и вкуса, легочные альвеолы, гладкая мускулатура, сосудистый эндотелий.
Важно! Причина осложнений после коронавируса и вариабельности клинических проявлений заключается в особенностях взаимодействия вириона с рецепторным аппаратом АПФ2 не только легких, но и печени, почек, других паренхиматозных органов
Что происходит после заражения

Уже доказано, что «входными воротами» является эпителий верхних и нижних отделов бронхолегочного тракта. Вскоре после инфицирования вирионы проникают внутрь клетки, и ее ресурсы задействуются в репликации вирусной РНК. Когда этот процесс заканчивается, клеточная мембрана разрушается. Частицы вируса «выходят» в межклеточное пространство, и таким образом продолжается распространение патологии.
На начальных стадиях недуга нарастают повреждения кровеносных сосудов легких. Из-за повышения проницаемости альвеолярно-капиллярной мембраны плазма попадает в просвет альвеол, в самих легких накапливается жидкость и белок, разрушается сурфактант (эпителиальная «пленка», покрывающая клетки дыхательной системы). Это приводит к снижению газообмена, ухудшению микроциркуляции в капиллярной сети и формированию тромбов (ДВС-синдром). Быстро развивается функциональная острая дыхательная недостаточность.
Из-за вызванных «короной» повреждений повышается угроза «присоединения» других инфекций, есть вероятность крайне тяжело поддающейся лечению вирусно-бактериальной или грибковой пневмонии. При выздоровлении очаги пораженной легочной ткани замещаются соединительной (этот процесс называют фиброзом). Поэтому иногда самочувствие после коронавируса (даже после выписки из стационара и окончания курса поддерживающей терапии) резко ухудшается, что связывают с недостаточным насыщением крови кислородом.
Причины и механизмы развития
Точные причины заболевания окончательно не установлены, поэтому этиология и механизмы развития саркоидоза являются предметом исследований учёных всего мира.
Наследственная теория
Встречаются семейные случаи саркоидоза. Описано одновременное его развитие у двух сестёр, живущих в разных городах. Выявлена связь заболевания и вариантов его течения с носительством определённых генов.
Инфекционная теория
Ранее считали, что саркоидоз вызывают микобактерии туберкулёза. В пользу этой теории свидетельствовали факты развития болезни у лиц, ранее перенёсших туберкулёз. Пациентов пытались лечить Изониазидом (противотуберкулёзным препаратом), который не давал ожидаемого эффекта. Однако при исследовании материала лимфатических узлов больных саркоидозом возбудители туберкулёза обнаружены не были.
В качестве возможных возбудителей саркоидоза рассматривали:
- Helicobacter pylori;
- вирус гепатита С;
- вирус простого герпеса;
- Боррелии;
- Chlamydia pneumoniae.
В сыворотке крови пациентов были обнаружены высокие титры антител к этим инфекционным агентам. Согласно современным представлениям, патогенные микроорганизмы выступают в роли провоцирующих факторов развития патологии.
Лечение саркоидоза сердца
- При саркоидозе сердца лечение фокусируется на симптоматической терапии патологических процессов: применяются, например, блокаторы, ингибиторы АПФ, мочегонные препараты и другие лекарственные средства. Также используется большинство препаратов, оказывающих иммуносупрессивное воздействие на организм: преднизолон или метотрексат.
- Лечащий врач обычно назначает противоаритмические препараты при наличии нарушений сердцебиения (это может быть амиодарон, этацизин и другие, что зависит от вида аритмии). Альтернативой применению данных препаратов служит катетерная абляция, которая блокирует аномальные электрические импульсы в сердце.
- В некоторых случаях может возникнуть необходимость в использовании имплантируемых дефибрилляторов – устройств, которые обеспечивают электрический импульс для нормализации сердцебиения. Аппарат включается только в случае возникновения аритмии.
- Прогнозы для женского пола при сердечной патологии хуже, чем у мужчин.
Сердечно-сосудистые заболевания
От сердечно-сосудистых заболеваний (ССЗ) ежегодно умирает больше людей, чем от какой-либо другой болезни. По данным ВОЗ, в 2016 году они стали причиной смерти почти 18 млн человек, это треть всех смертей в мире. В 85 процентах смерть наступила от сердечного приступа (инфаркта) или инсульта. К ССЗ относится ишемическая болезнь сердца, при которой кровеносные сосуды не в состоянии снабжать кровью сердечную мышцу, и болезнь сосудов, снабжающих кровью головной мозг.
Любое инфекционное заболевание для людей с подобными проблемами может закончиться летальным исходом. Это же относится к тем, кто страдает нарушениями работы сердечных клапанов: вирусные инфекции могут дестабилизировать работу всего организма.
Последствия для организма после коронавируса у пожилых
После коронавируса пожилые пациенты чаще, чем другие категории выздоровевших, страдают от:
- одышки при ходьбе;
- снижения функций легких;
- длительного кашля;
- бессилия;
- боли в сердце;
- отеков на ногах из-за слабости сердечных сокращений;
- нарушений сердечного ритма;
- перепадов артериального давления;
- повторной пневмонии.
При наличии фоновых заболеваний (например, стенокардии, сахарного диабета) происходит их декомпенсация, то есть течение становится более тяжелым, снижается эффективность медикаментов, которые раньше помогали. Поэтому всем пациентам рекомендуется находиться под наблюдением врача по месту жительства не менее полугода.
Последствия искусственной вентиляции легких

Если больной находился на аппаратной вентиляции легких, то последствиями могут быть:
- присоединение другой вирусной, бактериальной или грибковой инфекции;
- баротравма – высокое давление подаваемого кислорода может стать причиной перехода его в легочную ткань, под кожу, в полость плевры, кровеносное русло с закупоркой сосудов;
- разрыв легкого с заполнением воздухом грудной клетки (пневмоторакс);
- нарушения обмена, защелачивание крови;
- самостоятельное травмирование трахеи – при непрочной фиксации и недостаточной глубине медикаментозного сна больной выдергивает трубку из дыхательных путей.
Побочные эффекты медикаментов
Применяемые препараты при лечении коронавируса очень токсичны, они нередко назначаются пациентам с сопутствующими хроническими болезнями, поэтому есть высокий риск побочных реакций. Последствия зависят от схемы терапии, возможны:
- нарушения зрения;
- аллергические реакции;
- тошнота, рвота;
- поражение печени;
- потеря слуха;
- судороги;
- мышечная слабость;
- приступы аритмии, замедления проводимости в сердечной мышце (блокады);
- угнетение кроветворения в костном мозге;
- кровотечения из кишечника;
- язвы слизистых оболочек желудка и двенадцатиперстной кишки;
- острое нарушение кровотока в сердечной мышце, головном мозге;
- повышение сахара, холестерина в крови;
- почечная недостаточность.
Лечение саркоидоза легких
Лечение проводится глюкокортикоидными препаратами, назначаемыми при:
- генерализации процесса;
- комбинированных поражениях разных органов;
- значительном увеличении внутригрудных лимфоузлов;
- выраженной диссеминации и прогрессирующем течении.
«Преднизолон» можно назначать по двум схемам. Первая состоит в ежедневном приеме препарата сначала по 20–40 мг в течении 3–4 месяцев, затем ежедневно 15–20 мг на протяжении 3–4 месяцев, после этого переходят на поддерживающую терапию с дозой 5–10 мг. Согласно второй схеме назначается прием «Преднизолона» через день по 20–40 мг на протяжении 3–4 месяцев, далее доза постепенно снижается. Оба варианта лечения обладают примерно одинаковой результативностью.
Возможно и комбинированное лечение: в первые 4–6 месяцев принимают «Преднизолон», а затем постепенно переходят на прием нестероидных противовоспалительных препаратов. Помимо этого в лечении используют «Делагил» или «Плаквенил», витамин Е.
Применяют в лечении и экстракорпоральные методы: плазмаферез (2–5 процедур с интервалом 5–8 дней), лимфоцитоферез и экстракорпоральную модификацию лимфоцитов.
Чем раньше выявлено заболевание и назначено лечение, чем моложе больной, тем благоприятнее прогноз.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
-
Преднизолон (ГКС для системного применения). Режим дозирования: применяется несколько схем лечения преднизолоном.
- Первая схема — ежедневный прием препарата в дозе 20-40 мг в сутки в течение 3-4 мес. с постепенным уменьшением дозы до 15-10 мг в сутки, которую сохраняют еще в течение 3-4 мес.; в дальнейшем показана поддерживающая доза 5-10 мг в сутки в течение 4-6 мес. В общей сложности лечение продолжается 6-8 мес. и более в зависимости от клинического эффекта.
- Вторая схема — прерывистое применение преднизолона по 20-40 мг в сутки через каждые 1 или 2 дня с последующим постепенным снижением суточной дозы. По такой схеме преднизолон назначается больным с предполагаемым нежелательным проявлением действия глюкокортикоидов, например, ожидаемым ухудшением течения сопутствующих заболеваний (сахарного диабета, гипертонической болезни и др.).
- Хлорохин (Делагил) — иммунодепрессант. Режим дозирования: применяют внутрь по 0,5 г 2 раза/сут. в течение 7 дней, затем — по 0,5 г ежедневно в течение 6-8 месяцев.
- Реопирин (нестероидное противовоспалительное средство). Режим дозирования: Реопирин внутрь рекомендуется назначать в суточной дозе 4-6 драже в сутки. Препарат принимается после еды, не разжевывая, запивая достаточным количеством воды. Реопирин в ампулах назначается внутримышечно (инъекцию следует проводить глубоко в большую ягодичную мышцу в течение 2 минут), по 5 мл один раз в сутки. Препарат назначается ежедневно или через день на 0,5-2 месяца.
- Токоферола ацетат (Витамин Е) — витамин, антиоксидант. Режим дозирования: назначают в капсулах или масляном растворе по 300 мг в сутки (100 мг 3 раза в день) в течение 2-3 месяцев.
Иммунитет — это не навсегда
Сколько длится иммунитет после того, как человек переболеет? И как узнать, что иммунитет исчерпан?
Леонид Дьяков: Стойкого иммунитета не формируется. Иммунитет понятие специфическое, человек приобретает его, но существуют многие разновидности вирусов, и они изменяются столь стремительно, что пожизненный иммунитет человек так и не приобретает. А узнать, что он исчерпан — просто: человек снова заболевает.
Люди, тяжело переболевшие COVID-19, рассказывают о поражении части легкого, иногда до 40 процентов. Восстанавливаются ли ткани? Или они замещаются соединительными и нефункциональными? Как жить, образно говоря, с половиной легкого? Чего надо остерегаться? Есть какие-то ограничения по профессиональной, спортивной деятельности?
Леонид Дьяков: На самом деле, легочная ткань хорошо компенсируется. Даже альвеолы восстанавливаются.
Ограничения после тяжелого течения болезни могут существовать для работ, связанных с изменением атмосферного давления — на глубине, на высоте. Ограничения могут сказаться и на спортивной карьере.
Нередки случаи, когда заболевали не только люди группы риска, но полные сил здоровые люди, регулярно занимавшиеся спортом. Когда им можно возвращаться к тренировкам?
Леонид Дьяков: В первые дни после выписки должна быть совсем небольшая нагрузка, нужно поберечься. Ходить немного и постоянно следить за своим состоянием.
Сколько может длиться период восстановления?
Леонид Дьяков: Реабилитация займет достаточно длительный период, особенно если пришлось прибегнуть к помощи ИВЛ. Очень хорошая старая советская система восстановления отводила на лечение обычной пневмонии три месяца, и этот период обязательно включал в себя санаторно-курортное лечение.
Это был крайне важный этап. Раньше, еще до революции, больные ездили «на воды» и дышать воздухом. Кое-где еще сохранились курортологические технологии, климатолечение. Целебен сухой морской, хвойный воздух. Это Крым, Геленджик.
Леонид Леонидович, сейчас есть какая-то программа реабилитации для людей, перенесших COVID-19?
Леонид Дьяков: Проблема коронавируса — новая. И программы такие только-только появились. Есть рекомендации различных сообществ реабилитологов. Есть рекомендации для реабилитации после внебольничных пневмоний.
В советские времена за человеком, перенесшим пневмонию, в течение трех месяцев пристально наблюдали, потом еще год контролировали
В этот период важно вовремя распознать начавшиеся осложнения, чтобы человек не стал инвалидом
После пневмонии в легких остается рубец, как после травмы или инфаркта, так называемый фиброз. Его можно минимизировать, чтобы орган максимально эффективно функционировал. Для этого необходима программа реабилитации, причем каждому конкретному больному индивидуальная. Кому-то достаточно дыхательной гимнастики, кому-то показано электролечение, массаж, кинезиотерапия, кинезиотейпирование, бальнеологические процедуры и т. д.
Сейчас в нашей стране сохранилось примерно 1700 санаториев, в некоторых проводят нужные процедуры. Существует ряд технологий, которые можно применять амбулаторно на уровне поликлинической помощи.
Специальность «реабилитолог» появилась совсем недавно. Их пока очень мало. И целая проблема выстроить эту цепочку после госпитальной помощи больным
Но делать это крайне важно и как можно быстрее, чтобы последствия коронавируса не откликнулись всем нам в ближайшем будущем
Саркоидоз: прогноз для жизни
Саркоидоз легких: сколько с ним живут? Перспективы саркоидоза меняются. Многие люди оправляются от этой болезни с незначительными проблемами со здоровьем (а иногда и вообще без таковых).
Более половины пациентов достигают ремиссии в течение 3 лет после постановки диагноза. Термин «ремиссия» означает, что болезнь неактивна и не прогрессирует, однако может обостриться вновь.
Более того, около 70% людей имеют стойкую ремиссию спустя 10 лет после установления диагноза. Это значит, что людей никак не беспокоит заболевание и они вполне способны вести нормальную и активную жизнь. Рецидив (возобновление) заболевания после ремиссии возникает очень редко – лишь в 5% случаев. У пациентов с синдромом Лефгрена вероятность рецидива самая минимальная.
Почитать реальные отзывы о заболевании можно здесь.

Негативные последствия заболевания
Примерно у одной трети пациентов болезнь приводит к повреждению органа: повреждение может развиваться постепенно на протяжении нескольких лет (иногда вовлекаются несколько органов).
В тяжелых случаях, когда у пациента наблюдается системный саркоидоз, прогноз для жизни характеризуется прогрессией патологических процессов с низким откликом на проводимую терапию. Если симптомы сохраняются на протяжении 2 лет, несмотря на лечение, заболевание можно считать хроническим, что также может ухудшить качество жизни. Сопутствующая патология легочной или сердечно-сосудистой системы осложняет течение заболевания.
В редких случаях саркоидоз может привести к фатальным последствиям: смерть обычно является результатом серьезных проблем с легкими, сердцем или мозгом (смотрите осложнения саркоидоза).
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст,лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-возаболевших | 10 | 35 | 60 | 60 | 10 | 35 | 60 | 60 |
Что нужно пройти при подозрении на саркоидоз легких
- 1. Рентгенография
- 2. Анализ на ревматоидный фактор
Анализ на ревматоидный фактор
Показатель ревматоидного фактора выше нормы.
Симптомы
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Быстрая утомляемость при физической нагрузке (утомление, ослабление сил) | 70% |
| Кашель с выделением вязкой слизистой мокроты | 60% |
| Постоянная или периодическая одышка без связи с положением тела, нагрузками | 60% |
| Постоянный сухой кашель | 50% |
Онкологические заболевания
Выводы исследования
«Наши результаты не показали значительной связи между саркоидозом и смертностью. Тем не менее, риск интубации и искусственной вентиляции легких (ИВЛ) или внутрибольничной смертности был самым высоким у пациентов с умеренным и/или тяжелым нарушением легочной функции», – пишут исследователи.
Статистический анализ показал, что факторами риска, как и у людей без саркоидоза, являлись следующие моменты:
- Пожилой возраст.
- Мужской пол.
- Наличие сердечных заболеваний.
- Сахарный диабет.
- ХОБЛ.
- Хронические болезни почек.
- Избыточная масса тела.
Следует отметить, что научная команда признала: исследование не имеет статистической мощности.
Учитывая малое количество пациентов с саркоидозом в выборке, более глобальный анализ способен скорректировать полученные данные. Однако, по всей вероятности, «пациенты, у которых саркоидоз легких и коронавирус, при уже имеющемся умеренном или тяжелом нарушении легочной функции, с большей вероятностью окажутся на ИВЛ; не исключен и летальный исход», – пишут исследователи.

«Результаты нашего исследования могут стать основой для будущих проспективных исследований, в которых будут изучены результаты у пациентов с саркоидозом, инфицированных SARS‑CoV‑2», – добавили они.
В настоящее время есть и более обнадеживающие статистические данные по саркоидозу и коронавирусу. Об этом подробнее можно узнать здесь.