Что такое синдром кавасаки?
Содержание:
Диагностические мероприятия
Ревматологи ставят предварительный диагноз больному, если у него сохраняется лихорадка на протяжении пяти дней и имеются характерные клинические признаки. Но несмотря на специфические симптомы патологии, обязательно проводится полное диагностическое обследование пациента. Синдром Кавасаки развивается намного чаще, чем распознается. При наличии у больного лихорадки, длящейся больше недели, следует подумать о данной болезни.
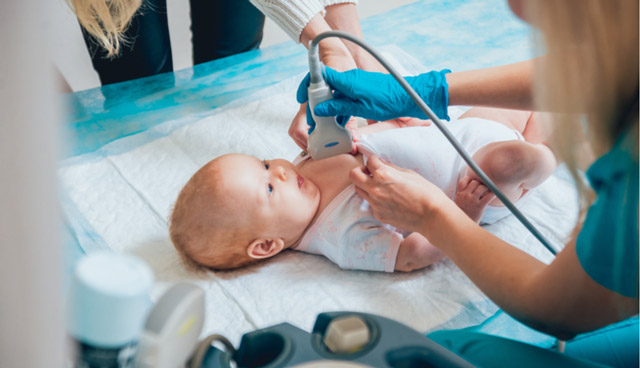
Лабораторная диагностика необходима для подтверждения предполагаемого диагноза.
- Гемограмма — увеличение числа лейкоцитов и тромбоцитов, незначительное снижение эритроцитов и гемоглобина, ускорение СОЭ.
- Биохимия крови – повышение активности трансфераз, уровня билирубина.
- Иммунограмма — появление в крови специфических антител и циркулирующих иммунных комплексов.
Диагностические методики, позволяющие обнаружить признаки поражения сердца:
- ЭКГ — раннее выявление ишемического некроза сердечной мышцы или ее воспаления,
- Рентгенография органов грудной клетки — определение границ сердца, выявление кардиомегалии,
- УЗИ сердца — оценка состояния структур сердца, аорты и крупных артериальных стволов,
- Коронарная ангиография — обнаружение стеноза, истончения, расширения и проходимости артерий.
После постановки диагноза специалисты назначают соответствующее лечение.
Диагностика болезни Кавасаки
Болезнь Кавасаки определяют на основании диагностических критериев, поскольку однозначных клинических признаков и специфических тестов не существует
При подозрении на болезнь Кавасаки важно рекомендовать госпитализацию, чтобы провести тщательную оценку и подтвердить диагноз
Типичная первоначальная лабораторная оценка может включать:
- общий анализ крови (ОАК);
- анализ электролитов;
- тестирование почечной функции;
- анализ ферментов печени, альбумина;
- определение скорости оседания эритроцитов (СОЭ);
- анализ крови на C-реактивный белок (CРБ);
- общий анализ мочи (ОАМ) .
При острой стадии заболевания на ОАК часто выявляется анемия лёгкой и средней степени тяжести.
Во время подострой стадии распространён тромбоцитоз — повышение уровня тромбоцитов. Количество тромбоцитов начинает расти на второй неделе от начала заболевания и продолжает увеличиваться на третьей неделе. Повышение уровня маркеров воспаления, таких как СОЭ и СРБ, ― частое явление, но иногда они лишь незначительно возрастают.
Повышенные или умеренно высокие уровни сывороточных трансаминаз или гамма-глутамилтранспептидаз встречаются у 40–60 % пациентов, а лёгкая гипербилирубинемия (увеличение количества билирубина в крови) ― у 10 %. Гипоальбуминемия связана с более тяжёлым и длительным острым заболеванием. Анализ мочи может показывать пиурию (выделение гноя с мочой) у 80 % детей.
Для острой фазы болезни Кавасаки характерно нарушение липидного обмена, которое в конечном итоге приводит к снижению общего холестерина в сыворотке, особенно ЛПВП (липопротеинов высокой плотности), и увеличению триглицеридов.
При подозрении на болезнь Кавасаки выполняют эхокардиографию (ЭхоКГ). В дальнейшем исследование повторяют через 1–2 недели и через 5–6 недель после начала заболевания.
На электрокардиографии (ЭКГ) может определяться тахикардия, удлинённый интервал PR, изменение волны ST-T и снижение напряжения R-волн, указывающие на миокардит. Изменения волн Q или ST-T могут указывать на инфаркт миокарда.
Отдельной группе пациентов может потребоваться катетеризация сердца и ангиография. Ангиография сосудов позволяет детально исследовать артерии, но это может быть связано с большим риском осложнения во время манипуляции, особенно при выполнении в острой фазе заболевания. Коронарная компьютерная томографическая ангиография и магнитно-резонансная ангиография также будут полезны при оценке состояния и наблюдении за коронарными артериями.
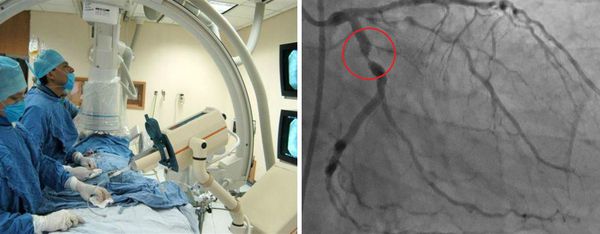
Ультразвуковое исследование показано при дисфункции того или иного органа. Пациентам с клиническими признаками менингита проводят люмбальную пункцию (взятие пробы спинномозговой жидкости).
Что это такое
Синдром Кавасаки – это воспаление сосудов разных по величине (васкулит), основанием которого является иммунологическое поражение. Если вовремя не заняться лечением, болезнь перерастет в выпуклость стенки артерии, расширение артерий, появление тромбов в сосудах, разрыву аневризмы. Заболевание Кавасаки часто проявляется зимой и весной.
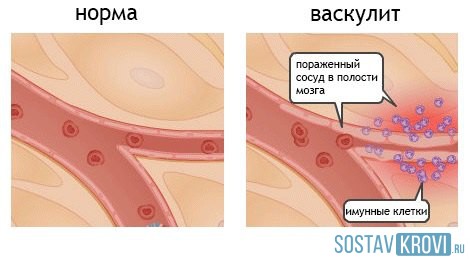 Нормальные кровеносные сосуды и при васкулите
Нормальные кровеносные сосуды и при васкулите
Коронарные артерии обеспечивают кровоснабжением миокарда. Поскольку сердечная мышца постоянно сокращается, ей необходимо постоянное поступление кислорода и питательных веществ.
При болезни Кавасаки возникает воспаление коронарных артерий. Внутри сосуда происходит следующее:
- В норме стенка сосуда покрыта эндотелием, который защищает стенку и препятствует выходу крови за пределы сосудистого русла.
- При болезни Кавасаки неизвестные клетки приводят к активации клетки эндотелия. В результате клетки иммунной системы проникают в стенку сосуда, выделяют химические сигналы, которые способствуют еще большему проникновению клеток иммунной системы в стенку сосуда. Таким образом, вызывается воспаление сосудов (васкулит).
- Введение иммунного препарата гасит этот процесс. Вследствие воспаления происходит увеличение сосуда.
Симптомы болезни
Различают 3 периода генерализованного васкулита:
- Острый. Длиться первые 7–10 дней.
- Подострый с продолжительностью 2–3 недели.
- Период реконвалесценции (выздоровления). Занимает от нескольких месяцев до 2 лет.
Синдром Кавасаки у детей начинается резко и бурно. Температура поднимается до 39,0–40,0 градусов, носит перемежающийся характер, сохраняется на протяжении первых 5–7 дней, а без лечения – до 2 недель. Увеличение продолжительности лихорадочного периода – плохой признак для дальнейшего прогноза. На фоне фебрильной температуры увеличиваются региональные (чаще шейные) лимфоузлы, присоединяются симптомы выраженной интоксикации – сильная слабость, учащение пульса, боли в животе, тошнота, диарея. Ребенок тяжело переносит болезнь, становясь раздражительным, беспокойным. Он часто плачет, отказывается от пищи, плохо спит.
Кожные проявления развиваются на протяжении первых 5 недель болезни. На теле появляются мелкие волдыри, скарлатино- или кореподобная сыпь. Ее элементы располагаются на конечностях, теле, в паху. Постепенно на стопах и ладонях появляются покрасневшие участки, кожа уплотняется, начинает болеть, из-за чего ограничиваются движения пальцами. Стопы отекают. Высыпания проходят через 7 дней после появления, а эритема сохраняется до 3 недель, после чего кожа начинает шелушиться.
Поражение слизистых в остром периоде проявляется в виде конъюнктивита обоих глаз. У некоторых к нему присоединяется передний увеит – воспаление одновременно нескольких элементов сосудистой оболочки глаз. Слизистая рта краснеет, становится сухой, губы покрываются болезненными кровоточащими трещинками, миндалины увеличиваются, цвет языка меняется на малиновый.
 Симптомы синдрома Кавасаки: покарснение глаз, покарснение и уплотнение кожи стоп, малиновый цвет языка, увеличенные шейный лимфоузлы
Симптомы синдрома Кавасаки: покарснение глаз, покарснение и уплотнение кожи стоп, малиновый цвет языка, увеличенные шейный лимфоузлы
Изменения со стороны сосудов и сердца при болезни Кавасаки у детей приводят к развитию миокардита с болями, тахикардией или аритмией, одышкой, осложняющегося часто острой недостаточностью сердца. Реже воспаляется околосердечная сумка – перикард – и формируется митральная либо аортальная недостаточность. У 25% больных на 5–7 неделе возникают расширения отдельных участков стенок коронарных сосудов. Не исключено появление аневризм подключичных, локтевых или бедерных артерий.
Поражение суставов выявляют примерно у 35% больных, у которых воспаляются как мелкие, так и крупные суставы с соответствующей симптоматикой.
Воспаление коронарных артерий при синдроме Кавасаки у взрослых приводит к потере их эластичности и множественным аневризмам (расширениям), вследствие чего у них резко возрастает риск развития дистрофии или инфаркта миокарда, тромбозов, кальциноза и раннего атеросклероза. Пациентов беспокоят боли в сердце и суставах, нарушение сердечного ритма и работы пищеварения. В отдельных случаях возможно развитие менингита, уретрита, поражения органов пищеварительного тракта.

У больного возникают проблемы с выполнением привычной физической нагрузки. Некоторые повседневные действия, такие как подъем в гору, быстрая ходьба или бег, поднятие тяжестей, становятся затруднительны.
После лечения патологические расширения стенок сосудов у взрослых остаются, но со временем уменьшаются и могут исчезнуть полностью.
Признаки и симптомы

У многих больных детей начальным симптомом, связанным с болезнью Кавасаки, является высокая температура, обычно поднимающееся и опускающееся (ремиттирующая лихорадка) с длительность примерно одну-две недели если не лечить.
В некоторых случаях лихорадка может сохраняться в течение примерно трех-четырех недель.
Дополнительные характерные проявления синдрома включают:
- воспаление белых глаз (двусторонний конъюнктивит);
- воспаление слизистых оболочек рта и горла, в результате чего появляются сухие, красные, потрескавшиеся губы и землянично-красный язык;
- воспаление лимфатических узлов на шее (шейный лимфаденит);
- покраснение и отек рук и ног;
- красноватая сыпь, обычно поражающая туловище и часто поражающая область паха.
Примерно ко второй или третьей неделе кожный эпидермис шелушиться с кончиков пальцев и может прогрессировать, вовлекая в процесс руки и ноги.
Во многих случаях у больных детей могут появиться дополнительные симптомы и признаки, такие как:
- раздражительность;
- диарея;
- рвота;
- кашель;
- воспаление суставов (артрит);
- боли и отеки.
Другие связанные нарушения могут включать:
- увеличение печени (гепатомегалию) и увеличение селезенки (спленомегалию);
- воспаление защитных оболочек, покрывающих мозг (асептический менингит);
- воспаление среднего уха (средний отит) и/или другие осложнения.
Многие люди с болезнью Кавасаки также могут иметь проблемы с сердцем. В 50% случаи может развиться воспаление сердечной мышцы (миокардит), что может быть связано с аномально увеличенным частотой сердечных сокращений (тахикардией), снижением функции желудочков (нижних камер сердца) и, в тяжелых случаях, нарушением способности сердца эффективно перекачивать кровь в легкие и остальную часть тела (сердечная недостаточность).
Кроме того, в некоторых случаях вовлечение в процесс сердца может включать воспаление мембранного мешочка, окружающего сердце (перикардит), утечку определенных клапанов сердца (недостаточность аорты или митрального клапана) или другие патологии.
Наиболее серьезное сердечное осложнение — воспаление артерий, доставляющих богатую кислородом кровь к сердечной мышце (коронарный артериит) и возможное ослабление, расширение и выпуклость (аневризмы) пораженных стенок артерий.
Увеличением объёма камер сердца и образование аневризмы встречаются примерно у 3-20% пациентов. В тяжелых случаях осложнения могут включать развитие тромбов в зоне вздутия сосудов с обструкцией кровотока, разрыв аневризмы или сердечный приступ, что может привести к потенциально опасным для жизни последствиям.
Сообщалось также о некоторых случаях, когда у пациентов, особенно младенцев, была лихорадка с менее чем четырьмя другими признаками заболевания и впоследствии развивалась ишемическая болезнь коронарных артерий.
Симптомы
Болезнь Кавасаки характеризуется наличием нескольких специфичных симптомов. Диагностика заболевания преимущественно основывается на обнаружении данных клинических признаков.
Появление только одного симптома не является диагностически значимым. Для установления диагноза потребуется обнаружение не менее 4 признаков.
К наиболее специфическим симптомам относят:
Появление сыпных элементов на теле.
Практически все туловище, включая конечности и даже паховую область, покрывается сыпью. Она напоминает внешне коревую. Элементы могут быть настолько многочисленными, что кожные покровы приобретают равномерный красный, «пылающий» цвет. В ряде случаев сыпь появляется только на ногах.
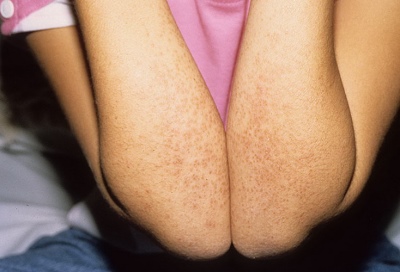
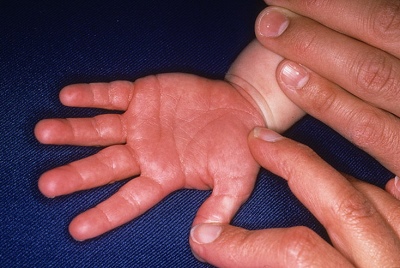
Покраснение ладошек и стоп.
Они становятся ярко-малиновыми. С течением болезни кожа начинает шелушиться и отторгаться. На ногтях можно увидеть многочисленные канавки и борозды.
-
Изменения в ротоглотке и зеве.
Ротовая полость становится ярко-красного или даже малинового цвета. На языке могут образовываться пупырышки и различные воспаления. Губы растрескиваются. На красной кайме рта и слизистых оболочках появляются корочки. -
Развитие конъюнктивита.
Склеры становятся инъецированными. Усиливается слезотечение и светобоязнь. Глаза сильно краснеют. В некоторых случаях появляется отек век. Часто малыши стараются находиться в полутемных помещениях, так как это приносит им выраженное улучшение самочувствия.
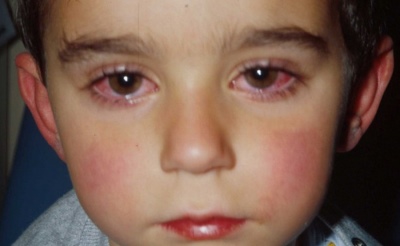
Увеличение шейных лимфатических узлов.
Они становятся уплотненными, спаянными с кожей. Обычно лимфатические узлы увеличиваются от 1,5 до 2 см. При тяжелом течении их становится видно даже со стороны.
Все течение заболевания проходит в своем развитии несколько последовательных стадий:
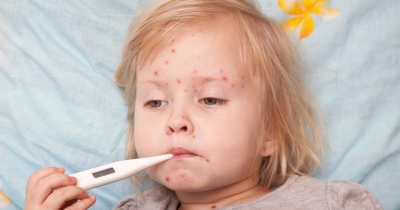
Острой лихорадки.
Обычно развивается в первые 7-10 дней с момента начала болезни. Сопровождается появлением высокой лихорадки — более 39-40 градусов. Она плохо поддается снижению, даже несмотря на использование жаропонижающих средств. К концу данного периода появляется конъюнктивит, а также специфичные изменения со стороны полости рта и на кожных покровах.
-
Подострый период.
Длится около 6 недель. Характеризуется нормализацией температуры тела и появлением первых аневризм в кровеносных сосудах. Сопровождается стойкими кожными проявлениями. Если во время данного периода температура тела резко нарастает вновь, то это может быть весьма неприятным предвестником нового рецидива заболевания. -
Период выздоровления.
Постепенно проходят все неблагоприятные симптомы. Самыми последними видимыми изменениями становятся лишь поперечные полоски на ногтях. Возникшие аневризмы кровеносных сосудов постепенно проходят. Это происходит только при своевременно назначенной интерферонотерапии. - Если заболевание было выявлено достаточно поздно, что привело к развитию у ребенка осложнений, то в таком случае говорят о переходе болезни в хроническую форму.
Она сопровождается развитием отдаленных неблагоприятных последствий. Такие детки требуют постоянного наблюдения у инфекциониста и врача-кардиолога.

Симптомы и признаки
У заболевания имеется полная и неполная форма. Общим для них является стойкая лихорадка, с температурой тела малыша в 39-40 градусов, которая длится более 5 дней.
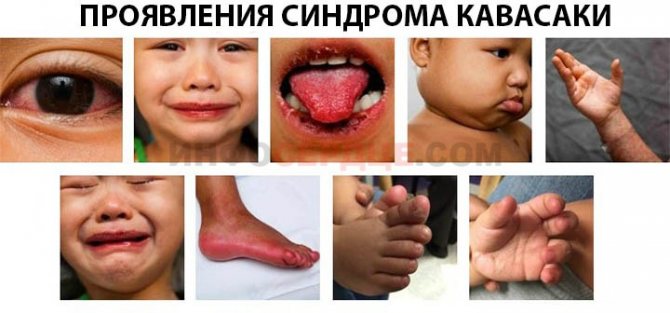
Для точного определения разновидности смотрят на следующие обязательные признаки:
- Двусторонний конъюнктивит.
- Изменения слизистых носоглотки, рта и языка («клубничный», ярко выраженного цвета, язык), трещины губ, гиперемия щек, покраснение горла.
- Локальные эритемы на ладонях и стопах, плотные отеки, отшелушивание кожи на пальцах.
- Ярко красная крапивница, без корочек и пузырьков.
- Набухание лимфоузлов в области шеи, без отделения гноя.
При наличии всех признаков врачами диагностируется полная форма болезни, при отсутствии 2-3 из представленного списка — неполная.
Вот как они выглядят на фото:
Остальная симптоматика может присутствовать, но она не является обязательной для постановки точного диагноза.
Ее можно разделить на следующие виды:
- Кожные проявления, поражения опорно-двигательного аппарата.
- Проявления на слизистых.
- Поражения сердца и сосудов.
Проявления на коже, в суставах
На поверхности тела заболевание выражается макулярной сыпью и волдырями.
Появляются они по причине разрушения кровеносных сосудов. Располагаются обычно на туловище или конечностях, могут возникать в паховой области и подмышках — местах наибольшего трения кожи.
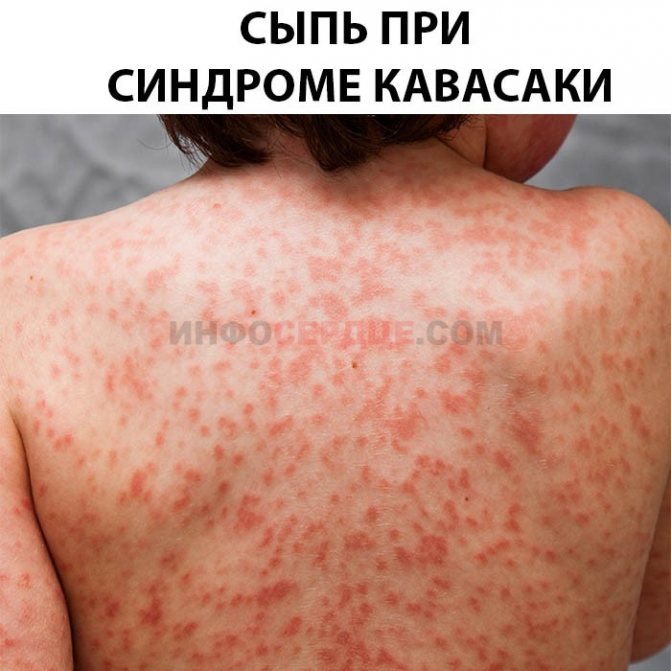
Со временем на поверхности кожи образуется эритема — сильное покраснение, которое отмечается болезненностью. Частые места появления — подошвенная поверхность рук и ног. Сильное уплотнение ограничивает двигательную активность пальцев.
Аневризмы сосудов и их разрушение влияет на суставы. Внутрисуставные кровотечения, артралгия, артриты проявляются в трети случаев. Суставной синдром длится до одного месяца, после чего следует стойкая ремиссия с восстановлением двигательной активности.
Проявления на слизистых оболочках
Зачастую повреждается слизистая глаз и полости рта. На глазах это выражается конъюнктивальным кровотечением, развивается конъюнктивит. Они постоянно красные, отлично видны прожилки крови.
Особые изменения претерпевает язык. Из-за лопающихся сосудов может проявиться клубничный или малиновый цвет сосочковой поверхности языка, который представлен на фото ниже:
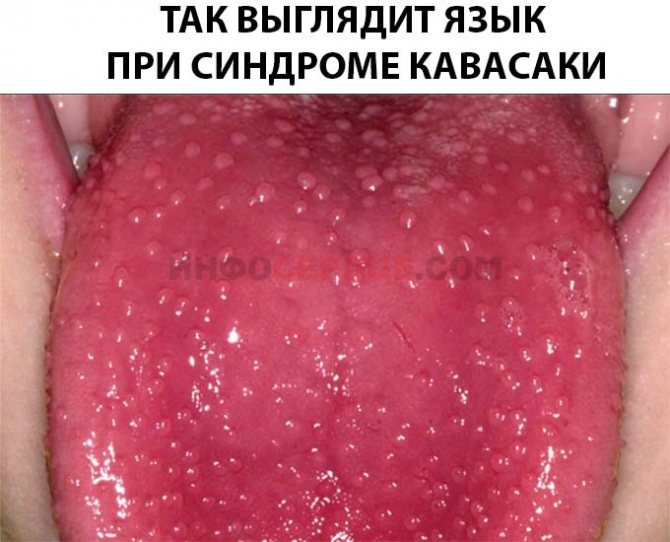
На слизистых оболочках щек и деснах отмечаются кровотечения, имеются симптомы воспаления в глотке — покраснение, увеличение гланд, возможно развитие гнойной ангины. Губы трескаются и кровоточат.
Симптомы со стороны сердечно-сосудистой системы
Синдром Кавасаки опасен поражением сердца: в коронарных артериях образуются аневризмы, ухудшается кровоснабжение, возникает ишемия миокарда.
Нередко проявляется миокардит с тахикардией, болезненностью в сердце, аритмическими расстройствами. При отсутствии терапии возможно развитие острой сердечной недостаточности с высокой вероятностью летального исхода.
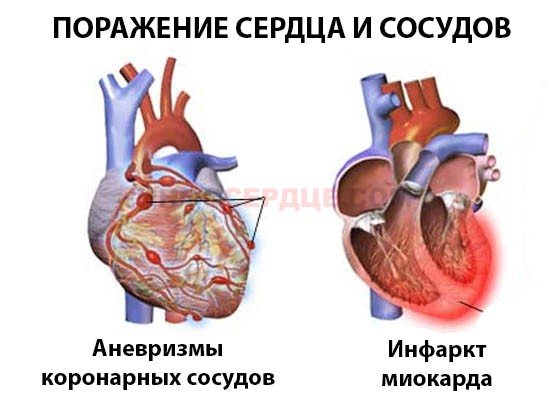
Реже возникают: перикардит, аортальная и митральная недостаточность. Возможен дефект трискупидального клапана, проблемы с легкими из-за нарушения сердечной деятельности.
Лечение синдрома Кавасаки
Лечение сердца при синдроме Кавасаки
На сегодняшний день радикального лечения синдрома Кавасаки не существует. Однако применяемые методы терапии существенно уменьшают риск осложнений болезни на сердце. Прежде всего, ребенку прописывается курс иммуноглобулинов — это основа лечения, поскольку эти медикаменты помогают приостанавливать воспалительный процесс в сосудах. Вводятся препараты внутривенно, в стационаре, после чего оценивается состояние больного. Терапию можно считать эффективной в том случае, если у ребенка проходит лихорадка. В лечении сердца при синдроме Кавасаки иммуноглобулины дают наилучший результат, если применяются в течение 7-10 дней после проявления первых симптомов.
Дополнительно ребенку назначаются такие препараты:
Аспирин. Сегодня ацетилсалициловая кислота не рекомендована для применения именно в детском возрасте, поскольку доказана ее связь с развитием синдрома Рейе (острая энцефалопатия)
Но все же именно при лечении болезни Кавасаки аспирин входит в число важных лекарств, поскольку снижает риск тромбообразования и является важной частью противовоспалительной терапии.
Кортикостероиды. Сейчас применение этих препаратов ставится под вопрос
Японские исследования показали, что на фоне введения иммуноглобулинов кортикостероиды не улучшают состояние больного — жар держится те же 1-2 дня, уровень реактивного С-белка в крови не снижается. Кроме этого, процент осложнений на сердце одинаков у тех пациентов, которые принимали только иммуноглобулины и у тех, которым дополнительно назначались кортикостероиды.
Очень важно в процессе лечения проводить кардиологический мониторинг. Как правило, это УЗИ сердца (заменяет рентген, который нельзя делать слишком часто) и ангиография коронарных сосудов.
Диагностика
Обследованием пациентов с подозрениями на синдром Кавасаки занимаются педиатры, кардиологи, ЛОР-врачи. Иногда и другие специалисты.
При оценке состояния, доктора опираются на формальные критерии ВОЗ:
- Двустороннее воспаление структур глаза: конъюнктивит.
- Увеличение регионарных шейных лимфоузлов.
- Поражение слизистой горла, полости рта вообще.
- Кожные высыпания любого характера.
- Проявления со стороны суставов рук и/или ног. Признаки воспаления. Отечность, покраснение.
Для того чтобы констатировать болезнь Кавасаки, нужно хотя бы 4 симптома из названных. Это надежные критерии.
Выявить патологию просто: достаточно даже визуальной оценки состояния пациента. Но тут и скрывается основной подвох.
Синдром очень похож на прочие заболевания. Будь то васкулит, ревматоидный артрит и др. Потому не обойтись без полного комплекса исследований. Это уже вопрос подтверждения (верификации) диагноза.
- Консультация ЛОР-врача с осмотром. Врач оценивает состояние ротовой полости, глотки. Любые отклонения, покраснения и признаки воспаления рассматриваются как положительный диагностический результат.
- Консультация офтальмолога. Конъюнктивит выявляется сразу. Осмотр педиатра. Позволит исследовать прочие критерии. Подтвердить симптомы, выведенные ВОЗ.
- В рамках первичной верификации, нужен общий анализ крови. Специфических признаков этим способом найти не удастся. Косвенно на патологию указывают повышенные лейкоциты, СОЭ. Если бушует иммунитет, появляются отклонения по эозинофилам.
- Рентгенография грудной клетки. Чтобы исключить пневмонию и проблемы с легкими.
- ЭКГ. Специфическое исследование функционального состояния сердца. На фоне синдрома Кавасаки как минимум развивается тахикардия. Стабильная. Длится она от нескольких часов до суток непрерывно. Иногда даже более. Прочие расстройства тоже возможны.
- Эхокардиография. Или же УЗИ сердца. Применяют его скорее как способ исключить опасные осложнения здесь и сейчас.
- По необходимости назначают биохимическое исследование крови.
- При явном поражении суставов показана консультация ортопеда или ревматолога.
- Пальпация. Возможно, УЗИ внутренних структур опорно-двигательного аппарата.
Работы много. Врачи действуют в тандеме. Болезнь не терпит пренебрежения. Начинать коррекцию нужно быстрее. От этого зависят риски осложнений.
Симптомы синдрома Кавасаки
По статистике, первые признаки болезни у ребенка появляются в возрасте до 5 лет, в отдельных случаях до 8. При этом синдроме можно выделить три этапа:
- острый (около недели);
- подострый (от двух недель);
- выздоровление (полтора-два года).
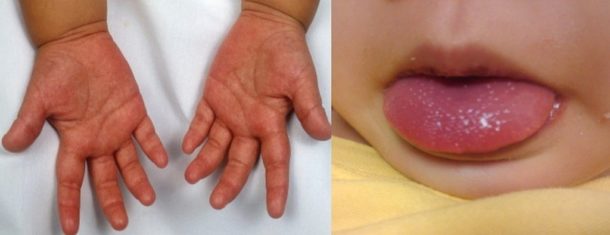
Симптомы синдрома Кавасаки
Родителей должна насторожить лихорадка – это первый симптом. Она может длиться около двух недель. Если этот период увеличивается, то с каждым днем прогнозы болезни ухудшаются. Помимо повышения температуры тела, существуют ярко выраженные симптомы на коже:
- Макулярная сыпь – маленькие плоские пятнышки на коже, которые очень похожи на проявление кори или скарлатины. Сыпь в основном проявляется на теле и проксимальных конечностях (те, которые находятся ближе к корпусу), а также в паховой области.
- Через какое-то время сыпь сходит, а вместо неё появляется шелушение на разных частях тела.
- Кожа на ладонях и ступнях уплотняется, краснеет и увеличивается.
- Конъюнктивит обоих глаз проявляется уже в первую неделю болезни.
- Поражаются слизистые – на губах появляются трещинки, наблюдается «клубничный язык», увеличиваются лимфоузлы.
- Поражаются сердечные сосуды и сердце. Это может проявляться в качестве тахикардии, одышки или аритмии. Коронарные сосуды сердца расширяются, что может привести к инфаркту миокарда.
Для выявления болезни проводят:
- общий анализ крови;
- биохимический анализ;
Для диагностики этого недуга , нужно сдать биохимический анализ крови
- иммунологический анализ;
- ЭКГ;
- ЭхоКГ;
- коронарную ангиографию;
- анализ мочи.







