Кашель с мокротой при коронавирусе
Содержание:
- Каким может быть кашель при коронавирусе
- Что поможет выставить правильный диагноз?
- Сухой кашель при коронавирусе
- Что делать, если сухой кашель долго не проходит
- Появляется красная мокрота во время простуды: что делать
- Другие причины изменения цвета мокроты
- Бывает ли насморк при коронавирусе у взрослых?
- Чем лечить сухой кашель при коронавирусе в домашних условиях
- Лечение ринита при коронавирусе
- К какому врачу обратиться?
- Озноб
- Какой кашель при коронавирусе?
- Кровь в мокроте при кашле
- Течение болезни по дням
- Причины появления мокроты с кровью
- Слюна что это
Каким может быть кашель при коронавирусе
Кашель при коронавирусе у большинства больных сухой, а выделение скудной мокроты встречается не чаще, чем в 30% случаев. Он не имеет каких-либо особенностей или необычного звука, которые помогают отличить его от кашля при других вирусных заболеваниях с поражением дыхательных путей.
Для типичного развития болезни характерно появление упорного постоянного кашля, он может длиться часами, не проходит на протяжении 2-3 недель, а иногда беспокоит более одного месяца. При длительном и надсадном появляется боль в грудной клетке, коронавирус вызывает также ощущение сдавления за грудиной.
Коронавирусная инфекция чаще всего сопровождается одновременным появлением кашля и повышением температуры, но возможно и возникновение покашливания в первый день, а лихорадки на второй или третий
Важно учитывать, что коронавирусы могут мутировать, то есть менять свои свойства, поэтому данные, например, от китайских и французских медиков отличаются
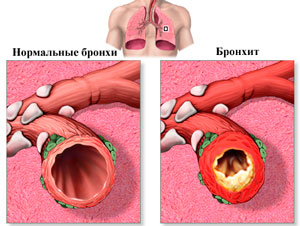
Также многое зависит и от наличия у пациента сопутствующих болезней сердца, бронхиальной астмы, хронического бронхита, в этих случаях коронавирус может вызвать ухудшение их течения, а симптоматика становится нетипичной.
Поэтому, какой бы ни был кашель, когда он сопровождается лихорадкой и сильной слабостью, нужно обязательно вызывать врача и провести тестирование на коронавирус. Только по симптоматике диагноз COVID-19 не ставится.
Сухой, лающий или легкий
Легкий сухой кашель (покашливание) часто бывает в самые первые дни заболевания, вызванного коронавирусом SARS-CoV-2, а лающий характерен для 3-5 дня болезни (периода разгара вирусной инфекции).
Это объясняется тем, что после проникновения в эпителий верхних дыхательных путей коронавирусы начинают активно размножаться, а клетки при этом погибают. Слизистые оболочки лишаются защитного слоя, из-за этого происходит раздражение кашлевых рецепторов при каждом вдыхании воздуха.
Отсутствие мокроты при этом характерно для любой вирусной инфекции. У части больных усиление кашля происходит в ночное время, возникает жжение и боль в грудной клетке.
Лающий звук кашля объясняется сильной отечностью гортани и трахеи. Из-за этого у пациентов с коронавирусом еще до развития пневмонии существенно ухудшается дыхание, они описывают это как постоянную нехватку воздуха, похожую на погружение под воду.
Для облегчения состояния больной садится с опорой на руки. При сильном кашле возможно раздражение рвотного центра с позывами на рвоту.
Влажный, с мокротой
Влажным и с отделением небольшого количества мокроты кашель становится при переходе воспаления с верхних на нижние дыхательные пути, то есть после развития пневмонии. Если воспалительный процесс вызван только коронавирусом, то откашливается слизистая и прозрачная мокрота.
Так как вирусы «открывают путь» для бактерий, то находят пневмонию смешанного происхождения у подавляющего большинства заболевших COVID-19. Тогда характер мокроты меняется на гнойный, она имеет желтый или желто-зеленый цвет.
С кровью
Кашель с кровью встречается при коронавирусе из-за сильного притока крови к стенкам бронхов в сочетании с высоким внутригрудным давлением, вызванным надсадным кашлем. Развивается чаще всего на 5-7 день болезни, когда в легких идет активный воспалительный процесс.
Обычно в мокроте есть только прожилки крови. Но при присоединении пневмококковой инфекции цвет откашливаемой слизи может стать коричневым или приобретает оттенок ржавчины.
Без температуры
Сухой кашель возникает до появления температуры, но он слабый. По мере развития воспалительного процесса показатели могут подниматься, иногда незначительно, до 37,2 ˚С.
С температурой
Это характерная клиническая картина для пациентов с COVID-19. Сухой кашель и температура — первичные признаки.
Какая у пациента температура, зависит от реакции иммунной системы и наличия осложнений. У одних больных она держится в пределах 37,3–38 ˚С, у других — повышается до 39–40 ˚С.
Как правило, на фоне высокой температуры появляются самые тяжелые симптомы коронавируса COVID-19:
- удушье;
- приступы сильного сухого кашля;
- мышечная и головная боль;
- слабость, отсутствие аппетита;
- потеря вкуса и обоняния;
- сильная боль в грудной клетке, которая не позволяет сделать вдох или выдох.
Когда температура повышается выше 38,5 ˚С, организм перестает бороться, побеждает вирус, больному нужна квалифицированная врачебная помощь, иначе есть риск летального исхода.
Что поможет выставить правильный диагноз?

Анамнез заболевания и жизни
Тщательное изучение анамнеза является одним из ключей постановки корректного диагноза
В первую очередь важно провести дифференциальную диагностику между желудочным и легочным кровотечением. Необходимо уточнить у пациента, появилась ли кровь в мокроте при рвоте или при кашле
Важной информацией являются данные о количестве выделяемой крови, внезапности или постепенном нарастании жалоб, наличии лихорадки, анамнеза заболевания туберкулезом или контакта с больными, выезда в эндемичные районы, курения, онкопатологии, наличия ночной потливости, потери массы тела, анамнез терапии антикоагулянтами
Объективное исследование пациента
Физикальное исследование пациента начинается с оценки статуса по протоколу АВС (airways, breathing, circulation; оценка проходимости дыхательных путей, эффективности дыхания и кровообращения). Исследование дыхательных путей необходимо для оценки их проходимости и исключения (или установления) проксимального источника кровотечения (гортань, ротоглотка).
Особое внимание при физикальном исследовании обращается на исключение внелегочного источника кровотечения (носовое кровотечение или желудочно-пищеводное кровотечение). Оценка кожных покровов и скорости капиллярного наполнения позволяет своевременно определить показания для инфузии кровезаменителей
Исследование легких (пальпация, перкуссия, аускультация) позволяет уточнить локализацию и симметричность (одно- или двусторонний) патологического процесса.
Определение объема кровопотери при кровохарканьи позволяет оценить необходимость экстренных мероприятий медицинской помощи пациенту. Следует помнить, что объем так называемого анатомического мертвого пространства дыхательных путей составляет около 200 мл, поэтому в пределах данного объема кровопотери достаточно сложно дать ее точную количественную оценку.
При этом очевидно, что наличие у пациента таких клинических признаков, как беспокойство, одышка и гипоксия является показателем жизнеугрожающего кровотечения. При таком объеме кровопотери на первое место выступает необходимость проведения экстренных лечебных мероприятий, а целесообразность количественной оценки ее становится сомнительной.
Лабораторно-инструментальные исследования
- Общеклинический анализ крови позволяет косвенно оценить объем кровопотери по показателям гемоглобина и гематокрита, а также выявить наличие тромбоцитопении.
- Биохимический анализ крови (BMP, базовая метаболическая панель) позволяет оценить наличие и выраженность уремии, а также определить группу крови, совместимость с потенциальной донорской кровью (crossmatch-тест) и показатели системы гемостаза.
- Рентгенография груди в прямой проекции позволяет выявить очаговые изменения легочной ткани. Компьютерная томография груди позволяет определить источник кровотечения в 45 – 65 % случаев и установить его причину в 25 – 35 % случаев. При стабильном состоянии пациента данный метод исследования считается предпочтительнее фибробронхоскопии в качестве первой линии диагностических инструментов для уточнения источника и причины кровотечения.
- Фибробронхоскопия позволяет непосредственно визуализировать источник кровотечения, а также очистить дыхательные пути от крови и фибриновых сгустков. Прямая визуализация источника кровотечения дает возможность осуществить гемостаз с последующей установкой бронхиального блокатора (устройства, позволяющего одновременно проводить вентиляцию интактного легкого и тампонаду очага кровотечения).

Сухой кашель при коронавирусе
Если сухость и першение в горле могут появиться в первый же день заболевания, то сухой кашель с характерными лающими нотками навестит вас скорее всего суток через 3-5.
При помощи такого кашля организм старается избавиться от слизи, возникающей в дыхательных путях. Сухой кашель является непродуктивным, он осложняет дыхание человека, делает его свистящим. Может развиться отек горла, одышка. Кислородное голодание может спровоцировать головокружения и обмороки. Поэтому такой кашель подлежит обязательному лечению.
Важно! Кашель при коронавирусе имеет характерную черту-наличие приступов. Он то стихает, то начинается еще с большей силой
Такой волнообразный характер кашля изматывает человека, не дает ему передышки. На активизацию коронавирусов указывает резкое повышение интенсивности кашля.
Пациент испытывает сильнейшее желание кашлять, даже ночью. Иногда, чтобы ослабить приступ кашля, ему приходится принимать сидячую позу с наклоном вперед.
Что делать, если сухой кашель долго не проходит
Появляется красная мокрота во время простуды: что делать
Кашель с кровью при простуде возникает редко. Если в слизи замечены алые прожилки, значит, состояние пациента только ухудшилось. Сильное воспаление будет сопровождаться высокой температурой тела. Иногда кашель кровью, причины имеет безобидные. При изнурительном спазме могут лопаться мелкие кровеносные сосуды. Для детей такое состояние более опасное, чем для взрослых. В любом случае нужно показаться педиатру или терапевту.
Мокрота с кровью при бронхите явление частое, но во время простуды такие образования должны пугать. Особенно опасно для здоровья сочетание кровавых прожилок и гноя. Откашлянную слизь всегда нужно рассматривать, чтобы вовремя заметить патологию.
Вот, что пишет один из пациентов Тверской частной клиники: «Я заметил, что харкаю кровавой массой. Заподозрил у себя бронхит, кашель при этом не мучал регулярно. Наверное, около месяца тянул с посещением к доктору. Пошел в больницу, когда понял, что отхаркиваю не только что-то красное, но и гной. При этом состояние резко ухудшилось, температура повысилась. В медицинском учреждении провели диагностику. Оказалось, что появляется такая мокрота с кровью при пневмонии. Терапия длилась долго и мучительно
А все могло бы быть проще, если бы я не перенес простуду на ногах и обратил бы внимание на цвет слизи во время спазмов бронхов»
Может ли человек избежать таких осложнений? Кровь в мокроте при бронхите, пневмонии и простуде возникают только в том случае, если не предпринимать лечения на ранних этапах заболевания. Чаще всего такое состояние появляется в запущенных случаях, кровавое отхаркивание может привести к летальному исходу, если продолжать халатное отношение к собственному здоровью.
Другие причины изменения цвета мокроты
При обычной простуде может отходить просто слизь. Но если возникли осложнения, то мокрота может отхаркиваться с гноем. Особенно должно вызывать опасения, когда гной появился при отхаркивании у ребенка. Секрет начинает обильно отделяться при наличии хронического бронхита, а начинается он с сухого кашля. После может возникнуть воспаление легких, если не лечить должным образом, хотя проявляться признаки будут поначалу одинаково.

Если откашливается мокрота с коричневыми прожилками, это обозначает, что в легкие попала пыль, краска и другие вещества, которые могут раздражать слизистую.
Бывает ли насморк при коронавирусе у взрослых?
Этот вопрос до сих пор остается спорным среди ученых и врачей. Дело в том, что COVID-19 относится к нетипичным вирусным заболеваниям. Это означает, что у каждого отдельного пациента болезнь может протекать в различных проявлениях (в зависимости от уровня иммунитета). Если кашель и температура возникают практически у всех заболевших, то остальные симптомы могут варьироваться.
Согласно сведениям ВОЗ (Всемирной Организации Здравоохранения) и историям болезни пациентов со всего мира, насморк проявляется крайне редко. Сопли тревожили только 5-6% людей от общего числа зараженных. Остальные 95-94% переболевших не имели проблем с выделением слизи из носовых ходов. Но эти цифры касаются только взрослых, у детей болезнь протекает по-другому.
Бывают ли сопли при коронавирусе у детей?
Несмотря на то, что иммунитет у детей разных возрастов не сформирован в силу возраста, большинство из них болеют коронавирусом в легкой и бессимптомной форме.
По официальным данным ВОЗ, лечение в больнице прошли единицы несовершеннолетних, если считать детей до 14 лет.
Тем не менее, это не говорит о том, что каждый ребенок защищен от этого заболевания. В детском возрасте коронавирус проявляет себя другими симптомами:
- чихание (першение в носу), иногда сопли;
- сухой кашель;
- слабость;
- боль в горле.
Сопли у детей при коронавирусе появляются чаще, чем у взрослых. Да и заболевание начинается не с покашливания, как привыкли многие, а с насморка. После этого ненадолго может подняться температура, но чаще болезнь начинает спадать и затем полностью исчезает.
Иногда вместо сильного насморка появляется некоторая заложенность носа при коронавирусе, но слизи практически не наблюдается. Но в любом случае не нужно впадать в панику, коронавирусная инфекция успешно лечится, как и любые ОРВИ.
Чем лечить сухой кашель при коронавирусе в домашних условиях

Многие рекомендации не включают советов лечить появившийся кашель, если он непостоянный и длится меньше недели. Обычно рекомендуют начинать лечение только по врачебным назначениям, если он не прошел самопроизвольно, а перешел в другое качество и сопровождается негативными симптомами. Это могут быть присоединившаяся слабость, болевые ощущения за грудиной, одышка и повторный подъем температуры.
Есть и другая точка зрения: при рассмотрении общей схемы лечения непременно указывается, чем лечить кашель при коронавирусе в домашних условиях. В большинстве случаев рекомендации дифференцируются в зависимости от вида кашля:
- при сухом нужны аптечные лекарства и народные средства, оказывающие смягчающее действие на слизистую;
- при надсадном – рецепты с противовоспалительным эффектом и прописанные врачом медикаменты (в основном подавляющие активность кашлевого центра);
- более сложные проявления предполагают комплексное, а не местное лечение (симптоматика уходит, если устраняется причина ее возникновения).
У взрослого человека при COVID-19 непродуктивный кашель лечат стандартными средствами, не стимулируя отделение мокроты
Основное внимание уделяют восстановлению пораженных слизистых. Необходимым условием успеха является постельный режим, чистый, проветренный воздух в комнате, полное исключение раздражающих факторов (курения, острой и соленой пищи, сильных запахов, кухонного чада)
Лекарственные препараты
Для лечения применяются ненаркотические противокашлевые препараты – Синекод, Глауцин, Тусупрекс (можно найти торговый аналог под названием Окселадин). Ни в коем случае не стоит использовать привычные лекарства, разжижающие мокроту или переводящие кашель в продуктивный.

Чем при коронавирусе лечат кашель, зависит от его вида и интенсивности. В списке рекомендованных препаратов есть только лекарства для симптоматического лечения:
- Оказывающие периферическое действие, уменьшающие чувствительность рецепторов, расширяющие просвет мышечного слоя бронхов (Либексин и аналоги).
- Обволакивающие слизистую – растительные сиропы Пертуссин, Алтей. Но они усиливают секрецию мокроты, потому эти препараты нельзя использовать одновременно с противокашлевыми средствами.
- Бронхолитин – препарат на растительной основе, обладает противокашлевым и бронхосептическим эффектом. Это единственное из стандартно рекомендуемых средств, которое можно применять при коронавирусе.
Народные средства
Основные рекомендации от народных целителей:
- домашние сиропы на натуральной основе – из гречишного меда и лимонного сока со щепоткой кайенского перца;
- из лука и меда, протомленных на водяной бане.
Хорошее средство – теплый травяной чай с ложкой меда и лимоном. Мед и лимон можно заменить малиновым или смородиновым вареньем. Простые и действенные способы приглушить сухой кашель – минералка с лимоном, анисовые семена с медом и солью, домашние леденцы из жженого сахара, которые просто рассасывают по нескольку раз в день.
Лечение ринита при коронавирусе
Так как специфического лекарственного средства по отношению к коронавирусной инфекции не разработано, используют симптоматическую терапию. То есть назначают средство, устраняющее признак. Если появился ринит, назначают следующий комплекс препаратов:
- сосудосуживающие капли не более 7 суток подряд, в случае обильной заложенности носа с отсутствием нормального дыхания (Називин, Назик, Ксилометазолин);
- физраствор или солевые растворы для устранения излишков слизи (Аквамарис, Аквалор);
- антибактериальные капли, используемые 5-10 дней, не более (Тобрекс, Вигамокс);
- антибактериальные мази на внутреннюю часть уголка носа перед сном (Бактробан, Левомеколь, Эритромициновая мазь);
- противовирусный препарат.
Специфического противовирусного лекарства против covid-19 нет. Пациентам рекомендуется употреблять комбинацию препаратов для лечения ретровирусных инфекций, чтобы снизить риск осложнений, быстрее вывести патогенный микроорганизм. Например, Лопинавир и Ритонавир, Тенофавир и Эмтрицитабан. Обязательно употребление большого количества воды для устранения обезвоживания и завершения интоксикации. Комплексное лечение – залог быстрого выздоровления.
Народные методы
Чтобы ускорить выздоровление, усилить функцию иммунитета, восстановить силы при заболевании, рекомендуются народные приемы. Они помогают пациенту побороть болезнь, но не вызывают тяжелые побочные реакции и дальнейшие негативные последствия. Используют следующие методы:
- вдыхание паров приготовленного содового раствора;
- эфирные масла на слизистую оболочку носовых ходов, чтобы предупредить пересыхание при использовании сосудосуживающих средств (делают примочки ватными дисками или палочками);
- закапывание травяных отваров, обладающих противовоспалительным, регенеративным, антисептическим действием (ромашка, календула, череда, мать-и-мачеха);
- вдыхание запаха чеснока, лука, их употребление в пищу.
Важно понимать, что народные методы не смогут устранить covid-19. Это лишь дополнительный метод терапии при использовании лекарственных средств
Врачи рекомендуют употреблять большое количество фруктов, овощей, чтобы восполнять недостаток витаминов, особенно при развитии сильной диареи. Это помогает усилить функцию иммунитета, регенерацию поврежденных клеток и тканей в период болезни.
К какому врачу обратиться?
Для установления причины кровохарканья необходимо обратиться к терапевту или пульмонологу. В случае необходимости потребуется консультация смежных специалистов (фтизиатра, хирурга, кардиолога, онколога или инфекциониста).
При обращении в медицинское учреждение изначально производится осмотр больного, и выслушиваются его жалобы. Врач производит аускультацию (выслушивание с помощью фонендоскопа) и перкуссию (простукивание) легких.
После этого назначаются следующие виды лабораторных исследований:
- Анализ мокроты. Позволяет определить состав слизистого секрета и установить причину патологии.
- Клинический и биохимический анализ крови позволит установить степень остроты воспалительного процесса.
- Коагулограмма определит скорость свертываемости крови.
Кроме этого, происходит назначение следующих видов диагностических процедур:
- Рентгенография позволяет исключить новообразования в легочной ткани, а также помогает обнаружить аномальные изменения в развитии сердца (выявить пороки).
- Бронхоскопия. Информативный вид диагностики позволяющие установить изменения в стенках бронхов.
- Компьютерная томография назначается для подтверждения таких диагнозов как абсцесс, туберкулез или рак легочной ткани.
- ФГДС. Даёт информацию о состоянии пищеварительного тракта.
https://youtube.com/watch?v=phB7BmLPM58
Озноб
Чувство озноба достаточно распространено при коронавирусе. Это период болезни, когда пациента периодически бросает в жар, потом у него появляется ощущение холода.
Что делать, если симптомов нет?
Бездействовать все равно нельзя. Важна профилактика! Сегодня специалисты предупреждают, что потенциально опасными зонами заражения могут быть любые места скопления людей.
Поэтому сейчас, когда случаи заражения были зафиксированы в России, следует быть особенно бдительным и стараться избегать массовых мероприятий.
Не забывайте об элементарных методах профилактики:
- мойте руки как минимум 20 секунд,
- если применяете медицинскую маску, меняйте ее каждые 2 часа,
- отмените поездки за границу,
- не общайтесь с иностранцами,
- избегайте мест скопления людей, а также мероприятий, где могут быть иностранцы,
- избегайте рукопожатий,
- не прикасайтесь к лицу грязными руками.
Внимание!
Если у вас есть один или несколько симптомов, это пока еще не подтверждает факт заражения коронавирусом из Китая.
Подобные симптомы могут наблюдаться при проникновении других вирусов. Главное – отказ от самолечения в любой ситуации.
Нужна помощь квалифицированного специалиста и лабораторные исследования. Если вы плохо себя чувствуете, обратитесь к врачу в ближайшее время.
Анализ на коронавирус
Обычно проводится метод ПЦР. Необходимо сдать кровь на анализ. В Москве это можно сделать в специальных центрах:
Какой кашель при коронавирусе?
Многие ошибочно считают, что при заражении коронавирусной инфекцией появляется лишь сухой кашель. На самом деле кашель может возникнуть и влажный, причем он может быть как с температурой, так и без нее.
Если начнется распространение вируса, человек почувствует сильную одышку и слабость, разовьется пневмония (зачастую — двусторонняя). Протекание заболевания в тяжелой форме приводит к тому, что человек теряет способность самостоятельно дышать.
Расскажем подробно о каждом виде кашля при COVID-19.
Сухой кашель при коронавирусе
Обычно кашель практически не прекращается. Именно этот симптом считается главным признаком COVID-19, он проявляется на 3-5 день после инфицирования. Першение в горле ощущается практически сразу же после попадания болезнетворной молекулы в организм.
Такой кашель направлен на избавление организма от скопившейся мокроты. При этом откашляться полностью человек не может, из-за появления отека в горле голос становится осиплым и хриплым. Происходит сужение дыхательных путей, приводящее к затрудненному дыханию и одышке.
Особенность сухого кашля при коронавирусе — это его приступообразный характер. Приступы стихают ненадолго, а потом начинаются, но становятся еще сильнее. Рефлекс не проходит даже во время сна. Все это объясняется воспалением слизистой гортани.
Влажный кашель при коронавирусе
Влажный кашель при заражении COVID-19 может появиться в двух случаях:
- человек идет на поправку или болезнь протекает в легкой форме;
- начинает развиваться пневмония.
Обычно выделяется при кашле мокрота в виде слизи. Ее выделение необходимо для очищения дыхательных путей от вирусов и инфекций. Но при скапливании мокроты на стенках бронхов и трахей она раздражает их, тем самым вызывая кашель. Как только слизистый секрет отходит, самочувствие человека улучшается, однако не надолго.
Если влажный кашель является признаком воспаления легких, он начинается на 3-4 день болезни. При вирусной пневмонии слизь выделяется чистая, без гнойных и кровяных примесей. Если же пневмония вызвана бактериями, в слизи будет присутствовать небольшое количество гноя зеленого цвета. Прежде чем начать лечение пневмонии, нужно установить ее разновидность.
При появлении влажного кашля больному важно пить много чистой воды
С кровяной примесью
Кровь в мокроте может проявиться спустя неделю после инфицирования. Появление крови в слизи объясняется разрывом мелких кровяных сосудов. Если кровь присутствует в небольшом количестве, это не так страшно, но только в том случае, если вовремя обратиться к врачу. В случае окрашивания слизи в коричневый оттенок речь идет о развитии пневмококковой инфекции.
С температурой
Сухой кашель и повышенная температура тела — характерные признаки для COVID-19. Показатели температуры зависят от иммунитета человека и степени развития заболевания. Зачастую при повышенной температуре развиваются самые опасные симптомы коронавируса:
- сильный сухой кашель;
- приступы удушья;
- головная и мышечная боль;
- слабость;
- потеря аппетита;
- отсутствие вкуса и обоняния;
- сильный болевой синдром в области грудной клетки, который не дает возможности сделать глубокий вдох и выдох.
Кашель без температуры при коронавирусе
Если болезнь только начинает развиваться, сухой кашель проявляется при нормальной температуре, поэтому это не значит, что нет повода беспокоиться. Если организм достаточно сильный, чтобы бороться с коронавирусом, температура тела повысится незначительно — не выше 37, 5 градусов. Симптомы коронавируса без температуры такие же, как и с ней.
ВАЖНО! Основной признак COVID-19 — сухой кашель. У трети жителей Ухани, у которых был диагностирован Ковид 19, коронавирус был без температуры
Кровь в мокроте при кашле
Мокрота – это слизь, выделяемая дыхательными органами человека. Когда мы здоровы, ее образуется так мало, что мы ее совсем не замечаем. Во время воспалительного процесса ее объем увеличивается в разы, но при обычной простуде крови в мокроте быть не должно. Прежде чем бить тревогу, заметив кровянистые выделения, стоит определить вид кровотечения при кашле:
- если мокрота у больного состоит из слизи со следами крови и ее количество не превышает 50 мл в сутки, это истинное кровохарканье или гемоптоз;
- если суточное количество крови доходит до 100 мл и в мокроте присутствует больше крови, чем слизи, это уже малое легочное кровотечение;
- если из легких отделяется кровь в чистом виде или с примесью легочного секрета, пенится, а ее количество доходит до 500 мл в сутки, это среднее легочное кровотечение;
- если объем выделяемой крови становится больше, чем 500 мл в сутки, это большое легочное кровотечение, представляющее угрозу жизни.
При респираторных заболеваниях, даже сопровождающихся сильным воспалительным процессом, мокрота не должна содержать кровь. Это симптом серьезной патологии, и домашнее лечение здесь неуместно.
Вполне может быть, что человек повредил небольшой сосуд в бронхах во время сильного кашля. Единичное выделение крови не опасно для здоровья, но лучше своевременно обратиться к терапевту для уточнения диагноза. И уж тем более нужно обеспокоиться, если кровавые выделения из легких или бронхов появляются регулярно.
Течение болезни по дням
 Симптомы коронавируса по дням
Симптомы коронавируса по дням
Развитие заболевания в обоих случаях происходит по следующему алгоритму:
| Легкая форма | Тяжелая форма (коронавирусная пневмония) | |
| 1 сутки | Появление утомляемости, общей слабости, озноба и температуры до 38 градусов, реже – диспепсических расстройств | Резкое повышение температуры тела выше 38 градусов, выраженная слабость |
| 2-3 сутки | Нарастание выраженности симптомов, потеря вкуса и обоняния (у части больных) | |
| 4-6 сутки | Сохранение проявлений ковида | Происходит атака на органы дыхания, одышка, ощущение нехватки воздуха, вкупе с присутствующими ранее симптомами |
| 7-14 сутки | Постепенное уменьшение клинических проявлений коронавируса | |
| Более 2-3 недель | Сохранение постинфекционных симптомов: слабости, заложенности носа, отсутствия восприятия вкуса и запаха |
Симптомы коронавирусной инфекции у конкретного пациента могут отличаться. Например, часть больных вообще не чувствуют ни одного проявления инфекции, другие – сталкиваются с осложнениями со стороны почек или сердца, при наличии провоцирующих факторов, отягощенного анамнеза.
Причины появления мокроты с кровью
Если вы обнаружили у себя или у ребенка следы крови в мокроте, вряд ли у вас получится самостоятельно поставить диагноз. У этого явления насчитываются десятки и сотни причин, среди которых есть как смертельно опасные, так и безобидные. Их можно разделить на несколько групп:
- причины, не представляющие угрозы;
- врожденные заболевания;
- распространенные заболевания;
- редкие заболевания.
Начнем с первой категории, в которую входят не опасные для здоровья состояния. Кровянистые следы в мокроте могут наблюдаться при любых простудных заболеваниях, если они сопровождаются надрывным кашлем. Когда человек интенсивно кашляет, повреждаются небольшие сосуды бронхов, и мокрота меняет свой цвет. Она либо становится коричневатой, либо остается светлой, но с незначительными следами крови.
Это может случиться и на почве непосильной физической нагрузки. Особенно подвержены кровохарканью люди с низкой свертываемостью крови и те, кто принимает разжижающие кровь лекарства.
В этих случаях не требуется специального лечения, неприятные симптомы постепенно уходят сами.
Кровохарканье сопровождает некоторые врожденные патологии дыхательной системы. Это может быть:
- муковисцидоз;
- кисты в бронхах;
- гипоплазия сосудов легких;
- геморрагическая телеангиэктазия (болезнь Ослера-Рандю).
Когда такой кашель сопровождается высокой температурой, человек дышит тяжело и с хрипом, следует немедленно обратиться за медицинской помощью. Такое состояние может потребовать стационарного лечения.
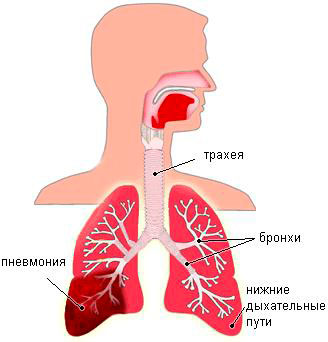
У больных туберкулезом мокрота также может быть с примесью крови. Она появляется не только во время кашля. Такой больной должен лечиться в противотуберкулезном диспансере.
При бронхоэктатической болезни развивается хронический кашель с гнойной и кровянистой примесью, больной чувствует сильную слабость, температура тела повышена.
Кашель при абсцессе легкого сопровождается выходом из дыхательных путей гнойной жидкости со следами крови и неприятным запахом.
Кровь при кашле может также появиться по причине заражения легких грибком или паразитами. Сначала эти состояния никак не проявляют себя, а через несколько месяцев или даже лет появляются симптомы, напоминающие пневмонию или бронхит. Подобные заболевания также не поддаются домашнему лечению. В тяжелых случаях может потребоваться хирургическое вмешательство.
Еще одна причина кровохарканья, которую трудно не заметить, – травма легкого. Это может быть огнестрельное ранение, ушиб груди, падение с высоты, перелом ребра или вдыхание едких химических веществ. Такого рода травмы также нельзя лечить самостоятельно, они могут привести к смерти.
Болезни сердечнососудистой системы тоже могут спровоцировать кровохарканье. Сюда относятся такие опасные патологии, как сердечный отек легкого, аневризма аорты, закупорка легочной артерии. Все эти состояния требуют быстрого оказания медицинской помощи.
Если же кровь в мокроте возникла после медицинской процедуры (биопсия легкого, бронхоскопия, трансбронхиальное обследование) – это нормальное явление, которое проходит в течение нескольких дней. Обильное выделение крови может быть легочным кровотечением и требует безотлагательного лечения.
К редким заболеваниям, вызывающим кровохарканье относятся:
- волчаночный пневмонит (красная волчанка)
- гранулематоз Вегенера;
- синдром Гудпасчера;
- у женщин: эндометриоз;
- лейкоз;
- саркоидоз;
- узелковый полиартрит;
- инфаркт легкого;
- аденома в бронхе;
- диффузный амилоидоз;
- буллезная эмфизема;
- гемосидероз.
Еще одна причина кашля с кровью, которая чаще встречается у маленьких детей, – вдыхание инородного тела. Тогда кровянистые выделения из горла сопровождаются затрудненным дыханием.
Слюна что это
Слюной называют прозрачную, бесцветную жидкость, которую выделяют несколько желез внутри рта
Слюна является важной составляющей здоровья организма. В основном, она состоит из воды
Однако слюнный секрет также содержит полезные вещества, необходимые для начального переваривания пищи и сохранения силы и крепости зубов.
Слюнная жидкость выделяется во время пережевывания. Чем интенсивнее мы жуем, тем больше слюны производят железы. В нормальном состоянии организм производит слюну в количестве от 1 до 2 литров в день. Наибольшее количество её обычно приходится на вторую половину дня. Менее всего жидкости выделяется ночью.
Некоторые болезни и медикаменты могут повлиять на объем выделяемой железами слюны. Если организм не производит её в достаточном количестве, вы будете ощущать сухость во рту. Иначе такое состояние называют ксеростомией.
Слюной называют прозрачную бесцветную жидкость которую выделяют несколько желез внутри рта
Недостаток влаги становится причиной того, что десны, язык и прочие ткани во рту опухают и приносят значительный дискомфорт пациенту. К тому же, разнообразные бактерии и микроорганизмы начинают активно размножаться. А благоденствующие в сухом рту микробы вызывают неприятный запах изо рта.
Если вы страдаете от ксеротомии, скорее всего, вы обнаружите, что у пищи стал менее выраженный вкус, чем тот, к которому вы привыкли. Ключевую роль в появлении указанного нарушения могут сыграть болезни, затрагивающие весь организм (системные заболевания), недостаток питательных веществ и прием некоторых препаратов.
Коронавирусная инфекция COVID-19 – это инфекционное заболевание, вызванное новым коронавирусом, который ранее у людей не обнаруживался. Воздействие данного вируса приводит к развитию респираторного гриппоподобного заболевания с такими симптомами как кашель, лихорадка и, в более тяжелых случаях, пневмония. Для защиты от инфекции следует часто мыть руки и не прикасаться руками к лицу.
Новый коронавирус – респираторный вирус (возбудитель ОРВИ). Он передается главным образом воздушно-капельным путем в результате вдыхания капель, выделяемых из дыхательных путей больного, например при кашле или чихании, а также капель слюны или выделений из носа.
Также он может распространяться, когда больной касается любой загрязненной поверхности, например дверной ручки. В этом случае заражение происходит при касании рта, носа или глаз грязными руками. При проветривании вирус в квартиру попасть не может.







