Как сейчас должны ставить диагноз covid-19, если есть симптомы и на кт
Содержание:
- «Высока вероятность того, что все-таки это был «ковид»
- По симптомам узнали коронавирус
- На одном этаже — люди с Covid-19 и вирусной пневмонией
- Как «шифруется» коронавирус?
- Как лечат КОВИД-19?
- Беременность и коронавирус в России: что делать будущей маме, куда обращаться
- Медсестры — в обычных халатах и масках
- Что делать в случае вспышки КОВИД-19 в вашем районе?
«Высока вероятность того, что все-таки это был «ковид»
Халит Хаертынов, главный внештатный специалист Минздрава Татарстана по инфекционным болезням, в беседе с «Реальным временем» стопроцентно эту гипотезу подтверждать не стал, но утверждает, что, скорее всего, она верна:
— По-видимому, это так. Однозначно утверждать я этого не могу, но обычно подъем заболеваемости ОРВИ отмечается в холодное время года. Такой рост для мая или июня нелогичен. Он объясним в сентябре — октябре и необъясним для теплых месяцев года. С учетом того, что рост заболеваемости был отмечен как раз в период эпидемии коронавируса, скорее всего, он был связан именно с этой инфекцией. Потому что когда летом отмечается подъем заболеваемости ОРВИ, то сразу возникают сомнения в том, что это какие-то классические болезни. Высока вероятность того, что все-таки это был «ковид».
Обычно подъем заболеваемости ОРВИ отмечается в холодное время года. Фото Олега Тихонова
По словам Халита Саубановича, обычное среднестатистическое лето скорее дает всплеск кишечных или природно-очаговых инфекций (например, геморрагическую лихорадку с почечным синдромом), нежели острых респираторных заболеваний. Кстати, июньская статистика по кишечным инфекциям с неустановленным возбудителем прямо-таки радует глаз: всего 140 зарегистрированных случаев. В июне 2019-го их было 549, а в 2018 году — 506. Благодарить за такое резкое улучшение, судя по всему, нужно закрытые точки общепита и общий «изоляционный фон» начала лета.
По симптомам узнали коронавирус
Утром в четверг, 9 апреля, я проснулась в совершенно разбитом состоянии. Даже субъективно чувствовала бешеную тахикардию, головную боль, одышку, тремор рук. Голос сел еще хуже, чем раньше. Дышать было очень тяжело и больно. Была кратковременная потеря сознания.
Анастасия Джмухадзе в день, когда ее увезли на скорой
Мой врач сказал перестать тянуть время и вызвать скорую. Врачи подтвердили очень высокий пульс, давление и достаточно высокий уровень глюкозы в крови, им не понравилась кардиограмма. Приняли решение госпитализировать с «ОРВИ и состоянием после обморока». Конечно, врач скорой после описания диагноза и назначенного участковым лечения сделал круглые глаза и еле сдержался от очень язвительных комментариев.
Меня привезли в Первую инфекционную больницу на Волоколамке. В приемном боксе врачи в противочумных костюмах еще раз опросили, посмотрели, послушали, взяли мазки на коронавирус и приняли решение отправить в стационар. Стационар находится на другой территории, меня туда отвезли в сопровождении, и вот я в 5-м отделении.
Врач после первого осмотра сказала, что по всем симптомам это коронавирус, но обязательно сделаем ряд анализов, КТ, а также повторные мазки на SARS-CoV-2. Что точность анализа низкая, особенно первого: не менее 30% ложноотрицательных результатов.
И это неудивительно: как я говорила, его берут в приемном боксе, и хотя надо брать натощак, чтобы человек не пил и не ел минимум 3–4 часа, желательно с утра, эти условия не соблюдают, когда привезли — тогда и сделали. Сам тест не обладает высокой чувствительностью и точностью, плюс неправильный забор — и вот мы получаем такую статистику. Сторонники теории заговора думают, что кто-то ее сознательно занижает, но в этом нет необходимости.
В приемном боксе
На одном этаже — люди с Covid-19 и вирусной пневмонией
5-е отделение — это детская нейроинфекция, у которой отобрали часть палат, переоборудовали их, поставив другие кровати. Теперь здесь лечатся пациенты с ОРВИ (а covid тоже ОРВИ) и вирусной пневмонией.

«У этой пневмонии очень характерная картина». Зачем объединять стационары и как работают тесты на Covid-19
В моей палате шесть мест. У нас у всех один и тот же код заболевания. Разделения на тех, у кого подтвержден анализом ковид, и тех, у кого вирусная пневмония без подтверждения, нет.
Подтвержденных стараются по возможности отселить в другие палаты. Но у нас по-прежнему общие пространства: туалетов два на пост, две раковины, один душ. Вода, кипяток, чай — в общих чайниках, за которые все мы беремся. Общие холодильники для передач, одна микроволновка.
Два частых вопроса после моего попадания сюда: как вы не боитесь заразиться коронавирусом, если вас не разделяют, и почему вообще, если вы все ходите и не на кислороде, лежите в больнице и занимаете места?
Здесь нет тех, кто просто чихнул или покашлял. Все попадают в состоянии и с симптомами, требующими медицинского сопровождения и контроля.
Держать просто так, без необходимости, не будут ни дня, потому что, действительно, поток большой, места нужны. Это не прихоть пациентов, а решение врачей.
Все здесь со схожими симптомами и клинической картиной, и даже если нет положительного анализа, по определенным признакам эти пневмонии приравниваются к ковиду. Мы все получаем (подтвержденные и нет) одинаковое лечение: ряд антибиотиков и ингаляции с препаратами (все дозировки, сочетания и продолжительность определяют только врачи каждому пациенту по его конкретной ситуации).
Ждать анализов слишком долго: в первую очередь делают тем, кто находится в тяжелом состоянии и средней тяжести, только потом «легким» — ходячим. Это не значит, что здесь пациенты, у которых все хорошо и чьи здоровье и жизнь в безопасности, просто есть те, кому хуже и нужнее. Анализы самих врачей и медсестер тоже готовятся очень долго, потому что сейчас они все считаются здоровыми.
Палата на 6 человек. Все с аналогичной симптоматикой
Как «шифруется» коронавирус?
Инфекционист объясняет, как коронавирус «зашифровывается» под остальные типы респираторных инфекций:
— Коронавирусная инфекция может протекать с поражением верхних дыхательных путей, но без пневмонии, а может — с пневмонией. Поэтому в тех случаях, когда пневмонии нет и возбудитель не выделяется лабораторным способом, медики ставят диагноз ОРВИ. То есть в случае протекания коронавирусной инфекции в виде ОРВИ при отсутствии выделения возбудителя это и будет шифроваться как ОРВИ.
РНК вируса, по словам Хаертынова, выделяется далеко не во всех случаях заболевания. Диагностика коронавируса проводится методом ПЦР и методом компьютерной томографии. Но тонкости есть и здесь.
— Есть два варианта шифрования коронавирусной инфекции — первый, когда вирус выделяется, и тогда ставится диагноз «коронавирусная инфекция, подтвержденная выделением вируса». Второй вариант — когда диагноз ставится, но он неподтвержденный, без выделения вируса. Это происходит, когда есть клинические проявления (например, снижение сатурации или одышка), есть изменения на компьютерной томограмме, характерные для этой инфекции. В этом случае мы ставим коронавирусную инфекцию неподтвержденную.
И в этом нет никаких противоречий: дело в том, что стопроцентно подтвержденный диагноз COVID-19 медики могут поставить только если есть результаты лабораторных исследований. Только по клинической картине диагноз ставится в случае, например, гриппа и некоторых формах аденовирусных инфекций. Все остальные респираторно-вирусные заболевания, вызванные двумя сотнями разных возбудителей (в число которых входит и коронавирус) однозначно диагностируются только в лаборатории.
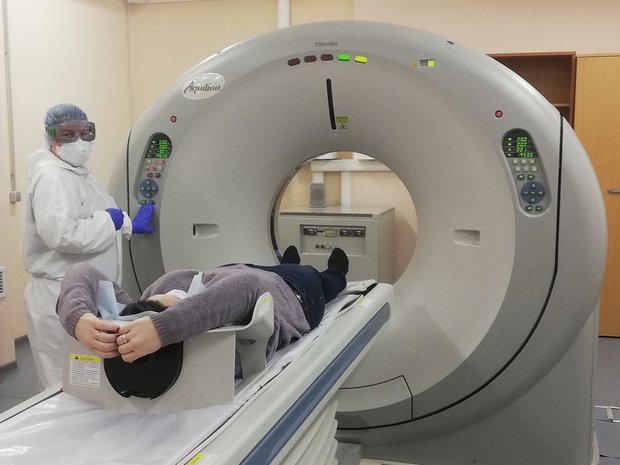 Диагностика коронавируса проводится методом ПЦР и методом компьютерной томографии. Фото gkb81.ru
Диагностика коронавируса проводится методом ПЦР и методом компьютерной томографии. Фото gkb81.ru
Как лечат КОВИД-19?
Пока что нет средств для лечения именно этой инфекции. Большинство больных должны оставаться дома до выздоровления, однако при тяжелом течении болезни или при наличии серьезных сопутствующих заболеваний вас могут госпитализировать.
Легкое течение болезни. Большинство больных находятся дома. Нетяжелые проявления инфекции (лихорадка, кашель) обычно проходят за две недели, однако у разных больных продолжительность болезни разная
В процессе выздоровления важно не выходить из дому, пока врач не разрешит вам вернуться к обычной жизни. Решение зависит от того, как долго вы болели и в ряде случаев от результатов анализа (отрицательный результат говорит о том, что вируса в вашем организме нет)
Тяжелое течение болезни. Если КОВИД-19 будет протекать у вас тяжело, то может понадобиться госпитализация (нередко — в реанимационное отделение). Скорее всего вы окажетесь в специальной палате (боксе), куда могут заходить лишь медицинские работники — в особых халатах, в перчатках, масках, защитных очках. Они будут следить за вашим дыханием и другими функциями организма, стараясь облегчить ваше состояние. Чтобы вам легче дышалось, может возникнуть необходимость в дополнительном кислороде. Если поражение легких окажется очень серьезным, то может возникнуть потребность в искусственной вентиляции легких (ИВЛ) — вы будете дышать с помощью аппарата.
Врачи изучают сейчас несколько лекарственных средств для лечения КОВИД-19. Если они окажутся действенными, то какие-то из них вам назначат.
Беременность и коронавирус в России: что делать будущей маме, куда обращаться
При беременности и подозрении на заражение коронавирусом COVID-19 в России нужно вызвать врача на дом. Для этого следует обратиться в поликлинику по месту жительства, если известно о контакте с больным, то обязательно надо об этом сообщить в регистратуру. При отсутствии подозрения на пневмонию лечение будет проходить дома.
Во всех сомнительных случаях женщине потребуется диагностика инфекции (тест ПЦР и томография), по результатам будет определено, нужна ли госпитализация. Терапия в стационаре обязательна при одышке, температуре выше 37,8 градусов и наличии хотя бы одного из симптомов: сухой кашель, насморк, боль в горле, хрипы в легких, а также изменения в легких по типу атипичной вирусной пневмонии.
Если заразилась, придется ли делать прерывание
При заражении коронавирусом COVID-19 в период 1 триместра беременности прерывание не проводится, если течение инфекции легкое или под влиянием лечения состояние быстро улучшается. Рекомендации о проведении медикаментозного аборта дают женщинам с тяжелым течением и отсутствием эффекта от проводимой терапии.
В таком случае врачи объясняют риск аномалий развития плода из-за высокой температуры тела, ухудшения функций плаценты, а также неблагоприятного влияния на плод подавляющего большинства противовирусных препаратов.
Если беременная отказывается от прерывания, то потребуется выявление хромосомных болезней у плода, несовместимых с жизнью. Для этого до 14 недель берут образцы тканей ворсинок эмбриона или до 16 недель околоплодные воды. Все эти манипуляции могут быть проведены только с согласия будущей матери.
Диагностика: КТ, тест и другие способы
Компьютерная томография считается наиболее точным методом для быстрого выявления осложнений коронавирусной инфекции, ее проведение в правильном режиме не создает угрозу для развития плода.
Для снижения риска для ребенка на живот помещают специальный фартук, не пропускающий рентгеновское излучение. При отказе женщины могут быть использованы менее точные, но более безопасные методы диагностики – магнитно-резонансная томография, УЗИ грудной клетки.
В план обследования при подозрении на коронавирус обязательно входят:
- ЭХО-КГ (ультразвуковое сканирование сердца), ЭКГ;
- мазки на коронавирус из носа, рта;
- пульсоксиметрия (уровень кислорода в крови);
- анализ крови общий, биохимия, на свертывание, С-реактивный белок, ферритин.
Постоянное наблюдение требуется и за работой сердца плода – кардиотокография, определение частоты сердечных сокращений прослушиванием. После родов на исследование берется материнская и пуповинная кровь, грудное молоко, а гистология (анализ клеточного состава) проводится в образцах плаценты и оболочек плода.
Лечение
В легких случаях особого лечения не требуется, женщине рекомендуется:
- обильное теплое питье;
- полупостельный режим;
- Парацетамол при высокой температуре тела;
- закапывание интерферона (Гриппферон, Генферон) в нос.
Носовые ходы нужно увлажнять при помощи распыления изотонического раствора, а при сильной заложенности носа используют более концентрированный солевой раствор. При боли в горле проводят полоскания с Фурацилином, Мирамистином, содой. Со второго триместра назначают ингаляции с АЦЦ, Лазолваном, при спазме бронхов добавляют в план лечения Сальбутамол. Все препараты обязательно применяют только по рекомендации врача.
При состоянии средней тяжести рассматривается назначение Калетра и гепарина (Фрагмин), если есть признаки присоединения бактериальной инфекции, то применяют антибиотики. Их могут назначать с 2-3 дня после госпитализации, так как у большинства обнаруживается вирусно-бактериальная пневмония.
Если к пневмонии присоединяется дыхательная недостаточность, то это означает тяжелое течение инфекции. Беременной могут быть назначены для спасения жизни токсичные препараты (например, Плаквенил или Актемра). Их ведение крайне опасно для ребенка, поэтому после выздоровления беременность прерывают.
При снижении уровня кислорода в крови необходима его подача через маску или носовой катетер. Если это не дает нужного эффекта, то беременной ставят трубку в трахею и подключают к аппарату искусственной вентиляции легких.
Медсестры — в обычных халатах и масках
Здесь, как и везде, заразиться коронавирусом можно. Но здесь два раза в день все моют, на этаже четыре бесконтактных санитайзера, масочный режим (нельзя в коридор без масок и без необходимости, только на процедуры, в туалет, за водой).
Есть шапочки, перчатки, бахилы, дезсредства, все это в коридоре в свободном доступе, можно протирать и передачи, и свои вещи. И маски есть, хоть и не в изобилии, стараемся «растягивать» одну на день. Наш пост (половина отделения) — 26 взрослых и 13 детей, представьте, сколько было бы нужно, если бы каждый использовал маску только один раз для выхода в коридор.
У врачей и медсестер нет никакого «шлюза» и перехода в «красную», «грязную» зону.
Лечащий врач в полном костюме, очках, перчатках, а медсестры просто в обычных костюмах и масках. Дежурный врач тоже в обычном халате и маске.
Никаких крутых респираторов и космических нарядов. Маски берут те же, что и мы.

«Я болею коронавирусом». Врач — о том, как протекает болезнь
Естественно, заболевают и они, и их семьи. Многие уже на больничных или сами в больнице. Медсестры сейчас уже работают сутки через сутки, а такая нагрузка, конечно, тоже не укрепляет иммунитет. И риск заражения возрастает.
К вопросу о жалобах «меня не забрали в больницу»: можно и вдвое больше коек наставить, но кто всех будет лечить и обслуживать? Вообще, мне кажется, сейчас самое время с бОльшим пониманием отнестись к медикам. Нагрузки бешеные, и жаловаться, почему больно сделали укол или не прибежали из-за температуры 37,2, неразумно. Даже наше «легкое», ходячее, отделение — это приступы удушья, скачки давления, несбиваемая температура, кашель до рвоты, обмороки и много прочих «развлечений».
Фото: freepik.com, Анастасия Джмухадзе / Facebook
Что делать в случае вспышки КОВИД-19 в вашем районе?
Лучшее, что можно сделать, чтобы не заболеть — это часто мыть руки (см. выше), избегать встреч с больными и сидеть дома, если вы заболели сами. Необходимо следовать правилам, которые устанавливает местная администрация в отношении общественного поведения. Следите за новостями: если там, где вы находитесь, массовой заболеваемости КОВИД-19 нет, ситуация может быстро измениться к худшему.
На время эпидемий часто закрывают школы и предприятия, отменяют любые общественные мероприятия, местные и федеральные власти предписывают жителям оставаться дома. Желательно к этому подготовиться: начать работать из дома, наладить средства связи с родными, с соседями и друзьями. Таким способом вы сможете быть в курсе происходящего.
От района к району устанавливаемые на время эпидемии правила могут различаться. Если власти предписывают не собираться в группы, оставаться в своих домах, надо постараться выполнять эти предписания со всей тщательностью. Даже если для вас самих КОВИД-19 не слишком опасен, вы можете стать причиной заражения других людей. Разобщение людей — лучший способ остановить распространение вируса.
Если вы находились в тесном общении с больным КОВИД-19, но у вас нет проявлений болезни, вы можете проконсультироваться по телефонам «горячих линий» с официальными представителями противоэпидемических служб:
- Единый консультационный центр Роспотребнадзора 8-800-555-49-43 (круглосуточно)
- Управление Роспотребнадзора по Саратовской области 8-800-100-18-58 (время работы с 10 до 17 часов местного времени, перерыв с 12 до 12.45)
- Отдел эпидемиологического надзора и санитарной охраны территории (8452) 20-83-08; 22-81-56
- ФБУЗ «Центр гигиены и эпидемиологии в Саратовской области» (8452) 33-38-75
- ГУЗ «Саратовский областной центр медицинской профилактики» (8452) 41-13-37 (в рабочее время)
- Центр медицины катастроф 8 (8452)79-93-12, 8 (8452) 79-93-13 (работает круглосуточно)