Сколько лежат в больнице с пневмонией
Содержание:
- А если это вирусная пневмония при гриппе?
- Виды болезни и причины ее возникновения
- Проверка состояния больного после терапии
- Срок госпитализации
- Когда необходима госпитализация
- Как в это время жила семья
- Диагностика и лечение пневмонии в стационаре
- Поражения дыхательных путей
- Методы борьбы с воспалением легких после госпитализации
- Восстановление здоровья
- Может ли пневмония возникнуть отдельно от ОРВИ и гриппа
- «Вы друг друга заразите, а потом вместе выздоровеете»
- Госпитальный режим
- Характеристики коронавирусной инфекции SARS CoV-2
- Как делается ИВЛ?
- Один пациент с коронавирусом заражает от 2 до 7 человек
А если это вирусная пневмония при гриппе?
Совсем скоро к коронавирусу присоединится грипп. И лучше на ранних этапах заболевания все-таки определить, какой именно вирус атакует ваш организм. «Потому что от гриппа есть специфическое лечение. Доказана эффективность таких действующих веществ, как озельтамивир и занамивир», — говорит Евгений Щербина.
Как рассказывала «Вестям» Ольга Голубовская, препараты, содержащие их, максимально эффективны в первые 48 часов после начала заболевания. Их своевременный прием защищает от развития пневмонии при гриппе. А она, по словам Евгения Щербины, может развиться уже в первые дни заболевания. «Тогда как при коронавирусе время наступления выраженной пневмонии — это обычно вторая неделя от начала болезни», — говорит эксперт. «Критическое время для пневмонии при Covid-19 — вторая неделя», — подтверждает и Юрий Межибовский.
На глаз отличить «корону» от гриппа невозможно. «Для коронавируса, как и для гриппа, и любого вирусного заболевания, характерен общий интоксикационный синдром — недомогание, слабость, боль в суставах и мышцах, ломота во всем теле, повышение температуры. Она может варьироваться от субфебрильной до фебрильной выше 38,5–39,5 градуса и выше. Может быть кашель — сухой, малопродуктивный», — рассказывает Евгений Симонец.
«А такой отличительный симптом коронавируса, как потеря обоняния и вкуса, в первые дни может не появиться, — уточняет Евгений Щербина. — Кроме того, на снимках компьютерной томографии вирусные пневмонии выглядят примерно одинаково».
В такой ситуации, по словам эксперта, помогут антигеновые экспресс-тесты, которые показывают, у вас грипп или Covid-19. Такие комбинированные тесты пока предлагают частные клиники. Для домашнего применения можно купить тест на грипп (определяет антиген гриппа А и В). Он стоит в пределах 300–350 грн. «Не забываем о том, что такие тесты могут давать погрешность. Поэтому не занимаемся самолечением. Окончательное решение — за врачом», — напоминает Евгений Щербина.
Виды болезни и причины ее возникновения
Существует 2 вида болезни:
- внебольничная — началась за стенами заведения;
- внутрибольничная — наступила путем заражения в больнице.
Для каждого вида имеется свой способ лечения и антибактериальные препараты.
Недуг может быть вызван следующими факторами:
- биологическими (микроорганизмы, вирусы, грибы);
- химическими факторами (хлор, аммиак);
- физическими воздействиями.
Часто эти воздействия протекают параллельно, поэтому после проведения рентгенографии, специальных исследований, вылечить недуг можно только отправив человека в реанимацию или в карантин. Также следует учесть, что на ослабленный организм легче влияют патогенные микроорганизмы, поэтому главной причиной возникновения проблемы является низкий иммунитет.
У взрослых иммунитет сравнительно крепче, чем у детей, поэтому именно дети особенно подвержены риску. Причиной возникновения пневмонии может стать не до конца вылеченный бронхит или переохлаждение.
Проверка состояния больного после терапии
Для полноценного выводов о состоянии здоровья пациента требуются повторные анализы, снимок и опрос больного. Оценивается самочувствие, показатели крови и мочи. Важным является осмотр рентгенографии грудины. В легких могут присутствовать мелкие инфильтраты, что является нормальным состоянием после тяжелой болезни в дыхательной системе.
Если текущие показатели не улучшились, лечащий врач старается пересмотреть проведенную терапию и назначить новую. Эта процедура важна при лечении маленьких детей и людей с иммунодефицитом. Негативным результатом неправильного подхода может стать инфаркт легких.

Дополнительное лечение потребуется при появлении проблем с бронхами:
- бронхоэктаз;
- обструкция бронхов.
Также терапия меняется для устранения тяжелых последствий:
- абсцесса;
- плеврального выпота;
- эмпиемы.
Важно исключить источник бактерий, периодически поступающих в легкие. Такими могут быть переносчики инфекции, загрязнение окружающей среды, пищи, воды. Убрать потребуется провоцирующие факторы
На организм оказывают неблагоприятное действие обострение хронических заболеваний: сахарного диабета, активность спящих вирусов, воспаление в пищеварительном тракте
Убрать потребуется провоцирующие факторы. На организм оказывают неблагоприятное действие обострение хронических заболеваний: сахарного диабета, активность спящих вирусов, воспаление в пищеварительном тракте.
На легкие оказывают негативное влияние вредные привычки и отсутствие здорового образа жизни. Так неподвижный образ ежедневной работы ведет к образованию отечностей тканей. Неудобная длительная поза приводит к передавливанию внутренних органов. Бактерии легко проникают внутрь организма, если не используются защитные средства при работе с почвой или в запыленных помещениях.
https://youtube.com/watch?v=bsOebFu3h_8
Срок госпитализации
Пневмония – довольно серьезное заболевание, и чаще всего его лечат в условиях медицинского учреждения. Некоторые пациенты задают вопрос: выпишут ли при остаточных явлениях пневмонии? Срок нахождения в стационаре зависит от степени заболевания и от того, насколько эффективным является выбранное лечение.
Часто для успешной терапии этого недуга бывает достаточно 3-4 дней. Но бывают случаи, когда пациента еще оставляют в больнице для наблюдения за его состоянием. При осложненных формах срок пребывания в стационаре может составлять до 10 дней. Если же заболевание проходит в легкой форме, то больного через несколько дней выписывают домой, где он должен самостоятельно продолжать лечение. При повышенной температуре тела больной должен соблюдать постельный режим. Также, находясь дома, больной должен следовать всем рекомендациям врачей.
Когда необходима госпитализация
Воспаление легких в подавляющем большинстве имеет бактериальную природу, но может провоцироваться вирусами и даже микроскопическими грибками. Им болеют все люди вне зависимости от гендерной принадлежности и пола.
Многое зависит от индивидуальных особенностей и силы иммунитета, например, повышенную склонность к развитию возбудителей и отягощению состояния имеют маленькие дети, а также пожилые люди. У первых еще не до конца сформирована иммунная система, а у вторых она уже достаточно слаба.

Решение о госпитализации принимает врач на основании состояния больного или результатов диагностики
Врач проводит обследование (аускультация, физикальный осмотр, анализы и рентген грудной клетки) и ставит диагноз. Он же и определяет целесообразность госпитализации и выдает направление в стационар пульмонологического отделения.
При тяжелых состояниях пациента могут направить в другие отделения
Для ясности обратите внимание на таблицу
Таблица. Особенности госпитализации при воспалении легких:
| Где лечат | Комментарий |
|
|
Очаговые и в определенных случаях легкие формы долевых пневмоний могут лечиться под наблюдением терапевта или пульмонолога в местной поликлинике. |
|
|
Как правило, врачи в редких случаях допускают подобное и только в отделении терапии. Чаще всего после прохождения острой фазы на заключительных этапах лечения. |
|
|
При несложных формах, но при наличии хронических заболеваний, ослабленности организма. Обычная практика для лечения пенсионеров и ВИЧ-инфицированных, для последних в некоторых клиниках могут быть созданы узко специфические отделения. |
|
|
Тяжелые формы воспаления легких, а также больные с туберкулезом, раком легких (на время дообследования, но как правило, основное лечение в онкологическом отд.) |
|
|
При тяжелых формах с дыхательной недостаточностью, при наличии заражения крови, токсического шока, ИВЛ. |
|
|
Если возникают осложнения в виде гнойных процессов плевры, буллезной эмфиземы, пневмоторакса больного могут перевести в данное отделение. |
|
|
В редких случая пациент может быть госпитализирован при наличии отравления рвотными массами при аспирационном воспалении легких, что более характерно для алкоголиков. |
Длительность лечения
Как правило, заболевание длится около двух недель. Обычное время пребывания в стационаре примерно 10 дней (при среднем течении), две и более недель, если больной чувствует себя крайне плохо. С легкой формой пневмонии люди лечатся дома, под строгим наблюдением пульмонолога или терапевта.
На продолжительность болезни влияет несколько факторов:
- происхождение возбудителя и его вид;
- особенности протекания патогенеза (степень тяжести болезни);
- ответ организма на предлагаемую терапию;
- наличие других заболеваний;
- возраст;
- общее состояние здоровья человека.
Условия госпитализации
Тяжесть протекающего воспалительного процесса определяет лечащий врач, для этого разработана специальная инструкция по шкале CURB65. Ее суть заключается в балльной системе – чем их больше, тем сложнее состояние пациента.
Для каждого критерия есть определенная характеристика:
- состояние сознания человека (определяется то, как больной отвечает на очевидные вопросы);
- уровень артериального давления, чем ниже – тем опаснее;
- увеличение концентрации мочевины в крови (критично, когда более 7 ммоль/л);
- возраст – маленькие дети (до 3 лет) и пожилые люди (старше 65 лет) госпитализируются в обязательном порядке;
Показания к госпитализации:
- очень высокая не купируемая температура тела;
- сильная интоксикация;
- крупозная или двусторонняя пневмония;
- отхаркивается мокрота с кровью и гноем;
- острая дыхательная недостаточность;
- помутнение сознания или очень слабое состояние человека;
- обезвоживание;
- имеются серьезные хронические заболевания
Для маленьких детей характерно наступление быстрой интоксикации, потому что у них маленькая масса тела. Раньше регистрировалось много смертей в раннем возрасте, но на данный момент ситуация существенно улучшилась – на 1000 больных всего несколько летальных исходов.
Если случай очень тяжелый, тогда человека направляют в реанимацию или отделение интенсивной терапии, где за пациентом постоянно наблюдают врачи и медсестры. Нередко в подобных ситуациях больного подключают к аппарату ИВЛ. В маленьких городах и селах, где нет пульмонологии человека определяют в отделение общей терапии или на карете скорой помощи доставляют в ближайшую региональную клинику.
Как в это время жила семья
Коронавирус подтвердился и у обоих детей Андрея, у супруги результат анализа был отрицательным. Сначала они все были дома на карантине, никуда не выходили, к ним с проверками приезжала милиция, продукты покупали и оставляли около двери соседи по площадке.
 Близкие и друзья поддерживали Андрея, соседи покупали его семье продукты и оставляли около двери, пока те были на карантине
Близкие и друзья поддерживали Андрея, соседи покупали его семье продукты и оставляли около двери, пока те были на карантине
В один из дней у старшей дочери Андрея поднялась температура, появилась одышка и ее положили в детскую инфекционную больницу.
Младший сын оставался с супругой дома, пока тесты на коронавирус не показали отрицательный результат. 24 апреля карантин с квартиры сняли.
— Жене закрыли больничный, ребенку дали справку, но там не написали, что у него был коронавирус, а указали, что он контакт 1-го уровня.
Вернувшись домой из больницы, Андрей написал сообщение в вайбер-чате своего дома и рассказал соседям, что у него был коронавирус. Думал, что люди могут негативно отреагировать, но все стали его благодарить за информацию и желать скорейшего выздоровления.
— Я часто вижу в «Одноклассниках» посты о том, что коронавирус — это всемирный заговор, что это простой грипп и это кому-то выгодно, люди ставят лайки этим постам. Но меня это удивляет. Мне 44 года, у меня нет хронических заболеваний, но я понял, что коронавирус может ударить по каждому. Сейчас мне хочется донести как можно до большего числа людей, что это не такое уж и легкое заболевание, что за собой надо следить, чтобы заподозрить болезнь вовремя: несложно три раза в день померить себе температуру и хотя бы таким образом контролировать свое состояние здоровья.
Диагностика и лечение пневмонии в стационаре
Едва пациент поступает в отделение, врач сразу же назначает исследования, цель которых — подтверждение (либо опровержение) развития пневмонии.
Диагностические мероприятия
Изначально доктор простукивает и прослушивает границы полей легких, отмечая уплотнения, возникающие в процессе воспаления (метод перкуссии). Проверяют изменения органов дыхания на рентгеновских снимках (2,3 проекции).
Помимо того, больного просят сдать анализы:
- Общее исследование крови (для выявления количества лейкоцитов).
- Биохимия крови (определяется уровень C реактивных белков, АСТ, АЛТ, а также глюкозы).
- Анализ для выявления в крови видов патогенных микроорганизмов.
- Анализ на изучение состава мокроты.
- Исследование мочи.
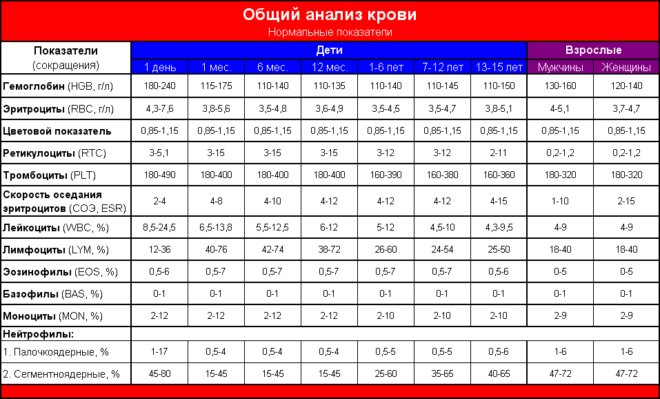 Общий анализ крови для диагностики пневмонии
Общий анализ крови для диагностики пневмонии
В случаях выраженной легочной недостаточности, функции дыхания проверяют методами спирографии, спирометрии, различными тестами определения диффузионной способности легких.
Лечение антибиотиками
При подтверждении диагноза пневмония или выявлении типа возбудителя сразу же назначается госпитальный режим лечения и противомикробная терапия. Для уничтожения патогенных микроорганизмов в легких врачи используют антибиотики в таблетках либо инъекционно.

Комплексная терапия
Для улучшения дренажных функций органов дыхания назначаются муколитики с целью разжижения, отделения, выведения мокроты: Лазолван, Карбоцистеин, Амброксол, Бромгексин (небулайзеротерапия либо таблетки).
| Препарат | Фото | Цена |
|---|---|---|
| Лазолван | от 173 руб. | |
| Карбоцистеин | уточняйте | |
| Амброксол | от 47 руб. | |
| Бромгексин | от 20 руб. |
Помимо того, лечение тяжелых форм пневмонии дополняется следующими мерами:
- Бронходилататоры аэрозоли применяются с целью облегчения дыхания при пневмонии: Беродуал, Вентолин, Эуфиллин (Теофиллин).
- При высокой температуре (за 38,5) используются жаропонижающие противовоспалительные препараты: Ибупрофен, Парацетамол.
- Проведением дезинтоксикации: внутривенно вливаются физрастворы через капельницы с целью очищения организма от патогенных агентов.
- Применением кортикостероидов с целью снижения гиперреактивности слизистых органов дыхания.
- С целью повышения иммунной защиты применяются инъекции с витаминами, иммуноглобулином.
- В случае белковой недостаточности для лечения используется Альбумин.
- Процедуры физиотерапии помогают улучшить отхождение мокроты и усилить вентиляцию воздушных просветов легких.
| Препарат | Фото | Цена |
|---|---|---|
| Беродуал | от 274 руб. | |
| Вентолин | от 148 руб. | |
| Эуфиллин | от 11 руб. | |
| Ибупрофен | от 19 руб. | |
| Парацетамол | от 2 руб. |
Поражения дыхательных путей
Когда человек заболевает пневмонией, в воспалительный процесс иногда вовлекаются также и другие органы, связанные с дыхательной системой. Это могут быть бронхи и плевральная оболочка. Насколько они будут поражены, зависит от того, как тяжело протекает воспалительный процесс в легких и где именно расположен очаг воспаления. Самой тяжелой медики считают крупозную пневмонию, которая захватывает все легкие, листки плевры и большую часть бронхов.
Чтобы устранить воспалительный процесс в легких, назначается антибактериальная терапия. Процесс лечения легко контролировать с помощью рентгена. А вот бронхит как остаточное явление пневмонии на снимке можно не заметить. Это случается тогда, когда врач не имеет надлежащего опыта или рентгеновское оборудование низкого качества.
Иногда воспаления плевры и разных участков бронхов проходят самостоятельно, а иногда недуг затягивается на длительное время. Причиной этому может быть досрочное прекращение антибактериальной терапии. Такое явление может привести к тому, что ткани бронхиального дерева или плевры замещаются соединительными тканями. Такая патология вызывает снижение дыхательной функции. Полностью удалить ее почти невозможно.
О том, что антибактериальная терапия закончена, а воспалительный процесс продолжается, говорят следующие факты:
- непрекращающийся кашель;
- не нормализуется температура тела;
- присутствие боли в разных местах грудной клетки.
Можно увидеть остаточные явления после пневмонии на рентгене. Чтобы их не допустить, лечение антибактериальными препаратами должно продолжаться от 10 до 14 дней и никак не меньше. Кроме противовоспалительных средств, больной также должен принимать и отхаркивающие лекарства.

Методы борьбы с воспалением легких после госпитализации
Пневмонию нужно сразу начинать лечить медикаментами. Больному показан постельный режим, диетическое питание. Периодически рекомендуется вставать и разминаться, чтобы не образовались пролежни. Застой в легких в моменты обострения лишь усугубит ситуацию.
Повышенная температура тела приводит к обезвоживанию организма. Потому больному назначают обильное питье, жаропонижающие процедуры. Подходят напитки из кислых фруктов и ягод. Исключаются вредные привычки, особенно курение. Оно становится причиной образования тяжелых хронических заболеваний дыхательной системы.
После госпитализации оценивается состояние поступившего пациента путем анализа результатов проведенных исследований:
- Крови и мочи.
- Материала мокроты, полученной при кашле.
- Рентгенологический снимок.
- Дополнительными могут быть: компьютерная томография грудины, МРТ-диагностика, УЗИ легких.
- Проводятся анализы на выявление типа возбудителя (пневмококки, микоплазмы) и его устойчивости к антибиотикам. Если уже выбранные лекарства не эффективны, меняют препараты.
Каждому человеку, страдающему дыхательными заболеваниями, рекомендован метод лечения кислородом. Ингаляции проводят ежедневно. Эта мера помогает восстановить обменные процессы в организме, что способствует поддержанию иммунитета и сокращению срока терапии.

Реаниматологи прибегают к помощи искусственной вентиляции легких в особо-тяжелых случаях. Пациенту требуется постоянный уход и наблюдение. Часто привлекают близких родственников для облегчения состояния больного. При сухом кашле назначают дополнительные отхаркивающие вещества, чтобы начался процесс вывода бактериальной среды естественным путем. Если такой процесс так и не начался, скопление жидкости в легких убирают принудительно с помощью специальных отсасывающих приспособлений.
Восстановление здоровья
Необходимо исключить все факторы, способные ухудшить состояние пациента, переболевшего пневмонией:
- вредные привычки;
- тяжелые физические нагрузки;
- вредные условия работы.



Для избавления от дисбактериоза нужно при антибиотикотерапии (и по окончании лечения пневмонии в стационаре) обязательно принимать Бифидорм, Линекс или другие рекомендованные пульмонологом препараты, восстанавливающие полезную микрофлору.
Самым эффективным средством реабилитации после лечения тяжелых случаев пневмонии считается пребывание на курорте, особенно если в легких было двустороннее воспаление.
Может ли пневмония возникнуть отдельно от ОРВИ и гриппа
— Может. Это инфекционное заболевание,которое передается от человека к человеку. У каждого в организме есть сложный и многоступенчатый механизм защиты,который не позволяет вирусам и бактериям проникать в глубокие дыхательные пути: микробы оседают при аэродинамической фильтрации,на слизистых,в гортани,в разветвлениях бронхов — так сказать,«на поворотах».
В бронхах есть еще и реснитчатый эпителий,который находится в постоянном движении в сторону выхода в ротовую полость. Там выделяется слизь,которая выносит микробы обратно. Плюс работает иммунитет.
Пневмония — это не только осложнение вирусных заболеваний. Именно при ее изучении,например,обнаружили легионеллу,которая любит жить в кондиционерах. В 1976 году заболели более 200 ветеранов вооруженных сил,приехавших на съезд Американского легиона в Филадельфию. Несколько десятков потом скончались от этого неизвестного ранее заболевания. Там как раз был кондиционированный воздух.
Сыграла свою роль массивность дозы и высокая вирулентность — заразность,проще говоря. Это как раз то,что мы наблюдаем сейчас при коронавирусе. Он сам по себе высококонтагиозен,активен,поэтому организм,особенно если он ослаблен,не может от него защититься. Хотя известно,что около 20% заразившихся переносят COVID-19 бессимптомно.

Районная больница.
Дмитрий Лямзин.
«Вы друг друга заразите, а потом вместе выздоровеете»
В палате с Иосифом лежали еще три человека, один из них совсем не имел признаков коронавируса или любого другого респираторного заболевания. Иосиф рассказывает:
— Сначала у меня это вызывало возмущение, потому что если инфекционное отделение, то все должны быть изолированы. Мы переживали, что среди нас есть вообще не больные люди, а мы сейчас друг друга перезаражаем. Надо отдать медикам и их профессиональному цинизму должное, на прямой вопрос они так и ответили: «Да, вы все друг друга перезаражаете, все вместе выздоровеете и мы разом вас отпустим».
За два дня до госпитализации Иосиф делал рентген легких — они были чистые. В больнице легкие проверили снова, сделали КТ, и оказалось, что за это время успела развиться двусторонняя пневмония. Кроме этого, долго держалась температура, кашель, ломило суставы, но в целом, говорит Иосиф, болезнь протекала комфортно, как ОРВИ.

«Мы ориентируемся не на тесты, а на клиническую картину». Сергей Царенко — о лечении COVID в стационаре
Каждый день в палату приходили три группы медработников: в первой — лечащий врач, во второй — терапевт, в третьей — пульмонолог. Лечили двумя видами антибиотиков — в уколах и капельницах, регулярно делали КТ, сам он принимал препараты, которыми обычно лечат ОРВИ.
Выписали Иосифа 12 дней спустя, когда ушли все симптомы. При этом он до сих пор не знает окончательный результат анализов на Covid-19.
— Вы можете узнать только о положительном результате, и то если вам об этом сообщили. Об отрицательном результате вы узнать не можете, документы об этом получить нельзя. На момент выписки у меня было сдано только в самом стационаре четыре группы анализов, то есть кровь плюс мазки. Известен был результат только по первому, сданному на следующий день после госпитализации. Во всех остальных распечатках значилось «сдан в лабораторию». Всех в палате выписывали так, без результатов анализов.
Госпитальный режим
Родственников всегда волнует вопрос о том, сколько длится самый опасный период. Медики выделяют первые 3-4 дня с момента начала лечения. На фоне лихорадки и интоксикации больному назначается постельный режим. Молодым температуру тела ниже 39°С не сбивают.
Для профилактики застоя в легких и пролежней пациенту рекомендуется вставать с постели хотя бы на 20 минут. Как только температура снижается, можно подниматься и делать короткие прогулки.
Стандартом лечения пневмонии является обильное питье. Особенно полезны витаминные морсы, соки, травяные чаи, минеральная негазированная вода. Диета предусматривает легкие супы, парные рыбные и мясные блюда, овощи и фрукты.
Для тяжелых пациентов в стационаре готовят кислородные ингаляции. При острой дыхательной недостаточности проводят искусственную вентиляцию легких.
Характеристики коронавирусной инфекции SARS CoV-2
COVID-19 — это инфекционное заболевание, вызванное недавно обнаруженным вирусом SARS-CoV-2. Всемирная организация здравоохранения сообщает, что у большинства инфицированных развиваются респираторные симптомы от легкой до умеренной формы, которые проходят без необходимости специального лечения.
Однако у пожилых людей и людей с другими проблемами со здоровьем, такими как сердечно-сосудистые, диабет и хронические респираторные патологии, выше вероятность развития тяжелых симптомов и осложнений.

Вирус распространяется преимущественно воздушно-капельным путем — через слюну, выделения из носа, когда инфицированный человек кашляет, чихает или даже разговаривает. Лучший способ предотвратить и замедлить распространение вируса — это частое мытье рук, использование масок в общественных местах и изоляция инфицированных людей. Симптомы заражения вирусом проявляются в течение 4-14 дней.
У некоторых людей, инфицированных SARS-CoV-2, могут развиться осложнения. Это происходит, когда иммунная система наполняет кровоток воспалительными белками, то есть цитокинами. Они могут атаковать ткани, повредить легкие, сердце и почки.
Следовательно, вы можете страдать от острой дыхательной недостаточности в результате COVID-19, как и от бактериальной или вирусной пневмонии. Увеличение числа заболевших пневмонией стало первым признаком появления нового коронавируса в Китае.

Как делается ИВЛ?
В горло (трахею) под контролем ларингоскопа вводится пластиковая эндотрахеальная трубка, размер которой зависит от физических параметров пациента. На ее конце расположена манжетка, которая после введения раздувается и герметизирует дыхательные пути, чтобы не было затекания слюны и другой жидкости. После этого к эндотрахеальной трубке подключают респираторный контур, через который аппарат подает увлажненную воздушно-кислородную смесь. Это позволяет значительно увеличить концентрацию кислорода и снять нагрузку с пациента в осуществлении процесса дыхания.
Процедура некомфортная, поэтому пациент вводится в медикаментозный сон при помощи седативных лекарственных средств. Это не наркоз и не кома, больше похоже на сон.
Человек может находиться в таком состоянии от нескольких дней до нескольких недель в зависимости от тяжести пневмонии и общего состояния здоровья. В этот период еда поступает пациенту через зонд. Можно вводить питание и внутривенно, однако доказано, что при пневмонии лучше кормить через естественные пути — желудочно-кишечный тракт. Используется специализированное сбалансированное питание, разработанное для реанимационных отделений. Но если родные принесут бульон и другую домашнюю еду, ее также введут через зонд.
Глаза пациента закрыты стерильными салфетками. Так мы защищаем их от пересыхания. Иногда руки пациента фиксируются к кровати мягкими манжетами, чтобы в случае неожиданного пробуждения он не выдернул трубки и не навредил себе.
Каждые два часа пациента поворачивают на правый, левый бок, спину, чтобы не образовались пролежни, а также на живот — для лучшего газообмена в легких.
Врачи постоянно видят содержание кислорода в крови на мониторе и могут корректировать работу аппарата ИВЛ. Вначале он полностью замещает дыхание пациента, а затем помогает дышать. Когда мы видим, что наступает улучшение, начинаем будить пациента и учить его дышать самостоятельно. К критериям улучшения относятся исчезновение симптомов заболевания, которое вызвало необходимость в ИВЛ. В случае с тяжелыми пневмониями это снижение температуры, признаков общего воспаления, улучшение лабораторных показателей, данных рентгенографии легких (хотя при вирусных пневмониях улучшение картины на рентген-снимках может сразу не наступать).
Время, когда пациент начинает приходить в себя, самое важное для контакта. Многие люди не помнят, что с ними произошло
Просыпаясь в реанимации, не понимают, где они находятся, что с ними происходит. Вокруг чужие лица. Сейчас эти лица еще и скрыты под масками и очками. И медицинскому персоналу надо мягко все объяснить, поговорить с человеком. Некоторые пациенты в дальнейшем могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию.
Научить заново дышать пациента, который перенес острый респираторный дистресс-синдром, непросто. На это уходят дни, недели. Особенно трудно перевести на самостоятельное дыхание пожилых людей и пациентов с сопутствующей тяжелой хронической патологией. Это сложная командная работа с обязательным участием реабилитолога.
Один пациент с коронавирусом заражает от 2 до 7 человек
— Какова заразность COVID по вашим личным наблюдениям? Один человек заражает троих или больше?
— Есть международные публикации, которые утверждают, что один человек может заразить от 2 до 7 человек одновременно. А личные наблюдения тут не показательны. Один человек пришел в офис — и заразил 40 человек. А другой проехал в метро — и никого не заразил. Или заразил, но мы этого не знаем.
— Я понимаю, что сужу сейчас как обыватель, но если один человек заражает троих, то почему весь мир полег с этим COVID? Скорость заражения чуть выше, чем у гриппа и гораздо ниже, чем, например, у кори.
— Но корь все-таки контролируемая инфекция, и большинство населения по счастью привито, поэтому она не распространяется, как грипп, против которого фактически нет иммунитета, поэтому мы можем раз в год спокойно им болеть.
«Пациент с тобой разговаривает, а легких у него уже нет». Врач из Филатовской — о больных коронавирусом и сменах без перерыва
По сути, COVID — это та же вирусная инфекция, которая обладает гораздо более критическими осложнениями. Если бы не это, то мы бы и внимания не обратили. Ну ОРВИ и ОРВИ — сколько их появляется, никто не считает. И болеют ими примерно одинаково. А тут — по-новому. Поэтому весь мир всполошился и пытается распространение этой эпидемии остановить. Казалось бы, зачем? Пусть население переболеет и приобретут иммунитет.
Но при том количестве пневмоний, которое дает это конкретное ОРВИ, опасность заключается в том, что их будет очень много в один момент. Число коек не рассчитано на такой взрывной рост. Задача не в том, чтобы никто не заболел, а в том, чтобы в городе на 5 тысяч реанимационных коек не пришлось 10 тысяч человек.
— Чтобы экспонента не шла круто вверх, ее надо пригасить.
— Да, как бы свалить шпиль.
— И что, получается?
— Не знаю, выходили ли вы вчера на улицу? Я езжу на работу каждый день и вижу, что период самоизоляции для Москвы, похоже, закончился, потому что со вчерашнего дня тут все те же самые пробки, что и всегда. Вроде бы дали разрешение выходить на работу тем, кому это очень нужно. Поскольку четких критериев нет, то нужно всем.
По-прежнему закрыты кое-какие магазины и рестораны, но все остальные, кто не может удаленно работать, потихонечку выползли. Что, честно говоря, настораживает. Это значит, что мы сейчас получим всплеск, а справимся мы с ним или нет, время покажет.
Беседовала Мария Божович
Фото: Фейсбук/Больница 52
Фонд «Правмир» открыл сбор на покупку средств индивидуальной защиты для врачей на местах, которые сегодня работают в эпицентре эпидемии: в больницах, поликлиниках, лабораториях.














