Узи легких и плевры (лекция на диагностере)
Содержание:
- Как распознать фиброз легких при коронавирусе: симптомы
- Стадии патологического процесса при коронавирусе
- Как проявляется поражение легких при коронавирусе
- Показания для проведения
- На какой день болезни назначают КТ
- Видна ли на пневмония на результатах флюорографии?
- Чем отличается КТ от рентгена при коронавирусе
- Рентген грудной клетки
- Какие есть противопоказания?
- Заболевания, при которых назначают УЗИ
- Рентген и COVID-19
- Так рентген или флюорография?
- Причины возникновения фиброза легких
- Могут ли назначить МРТ при подозрении на пневмонию?
- Как восстановить легкие после коронавируса
- Как выглядит воспаление на снимках
- Расшифровка ультразвукового исследования легких
- Чем отличается МРТ от КТ
- Обязательно ли делать КТ при коронавирусе
- Как делают КТ легких при коронавирусе
- Обязательно ли делать КТ при COVID-19
- Когда назначают КТ?
- Какое воспаление легких без рентгена установить нельзя?
- Рентген, КТ или УЗИ?
- Каково отличие вирусной пневмонии от коронавируса
Как распознать фиброз легких при коронавирусе: симптомы
Главный признак фиброза легких — одышка. Сначала она появляется только во время физических нагрузок. В дальнейшем симптоматика нарастает, человек начинает задыхаться при малейшей активности. Пациент становится практически инвалидом, он не способен не только самостоятельно себя обслуживать, но даже говорить — ему сложно завершить длинную фразу. Основные симптомы поражения легких:
- в 75 % случаев — сухой кашель;
- нехватка дыхания;
- гнойные мокроты;
- боли в области грудной клетки.
Реже у переболевших наблюдается уплотнение и деформация ногтей, снижение массы тела и общая слабость. При лабораторных исследованиях диагностируется дефицит кислорода в крови.
Стадии патологического процесса при коронавирусе
Ранняя: 0–4 дня. Симптом «матового стекла», локальные ретикулярные изменения на фоне «матового стекла» или их отсутствие, ограниченное число пораженных сегментов (преимущественно нижниедоли).
Прогрессирования: 5–8 дней. Увеличение распространенности вышеописанных симптомов, появление очагов консолидации.
Пиковая: 10–13дней. Нарастание количества и размеров участков консолидации в легких, перилобулярные уплотнения, иногда присоединяется плевральный выпот.
Разрешения: >14 дней. Частичное или полное разрешение (рассасывание) инфильтративных изменений в легких.
После того, как состояние пациента улучшится, субплевральные фокусы уплотнения по типу «матового стекла» могут полностью рассосаться, а некоторые уплотненные пораженные участки консолидации оставляют после себя линейные фиброзные тяжи со спайками или субплевральные фиброзные уплотнения периферического интерстиция. Пациенты с несколькими дольковыми поражениями, особенно с обширными пораженными участками, должны оставаться под наблюдением на предмет обострения заболевания. Оценка тяжести состояния пациента проводится путем совокупной оценки выраженности симптоматики, общеклинических данных, рентгенологической картины.
Корреляция тяжести общего состояния пациента от характера и выраженности рентгенологических признаков (по данным компьютерной томографии).
Легкая. Не более 3-х очагов уплотнения по типу «матового стекла», <3 см по максимальному диаметру.
Средняя (тяжелая). Более 3-х очагов или участков уплотнения по типу «матового стекла» <5 см по максимальному диаметру. Уплотнения легочной ткани по типу «матового стекла» в сочетании с очагами консолидации.
Тяжелая. Диффузное уплотнение легочной ткани по типу «матового стекла» и консолидации в сочетании с ретикулярными изменениями
Тяжесть поражения легких на КТ коррелирует с тяжестью заболевания, поэтому целесообразно проводить оценку вовлеченности легочной ткани. Суть метода заключается в подсчете процентов вовлечения в патологический процесс каждой из пяти долей легких. Вовлечено:
- < 5%,
- 5–25%,
- 26–49%,
- 50–75%,
- >75%.
Следует помнить, что вирусная пневмония, вызванная COVID-19, не имеет специфических патогномоничных признаков на КТ-изображениях. Поэтому дифференциальную диагностику (с учетом анамнестических, клинических, лабора торных данных) необходимо проводить с:
- пневмониями: бактериальной, вирусной (включая грипп А и B, H1N1, SARS, MERS, цитомегаловирус, аденовирус и т.д.), атипичной (хламидийная, микоплазменная),
- склеродермией,
- инфильтрациями на фоне химиотерапии злокачественных новообразований пневмонитами (постлучевыми, гиперчувствительными и т.д.),
- интерстициальными пневмониями,
- интерстициальным отеком легких,
- аденокарциномой.
Как проявляется поражение легких при коронавирусе
Часто симптомы поражения легких наблюдаются только через 7-12 дней после появления первых признаков болезни. Человек думает, что переносит COVID-19 в легкой форме, но вскоре состояние ухудшается и появляются такие симптомы, как:
- высокая температура;
- одышка;
- слабость;
- боль в груди (усиливается при кашле);
- потливость.
Воспаление легких, вызванное коронавирусом, невозможно отличить от обычной пневмонии без сдачи анализов, но чаще всего больные жалуются на очень сильную боль в груди и затрудненное дыхание. Каждый вздох приносит боль.
Развивается дыхательная недостаточность. Это заметно по синюшности носогубной зоны. Из-за недостаточного снабжения мозга кислородом постоянно хочется спать, возникают обморочные состояния. Все эти симптомы указывают на то, что нужно срочно делать рентген, который позволит оценить степень поражения легких.
Показания для проведения
УЗИ грудной клетки основано на применении ультразвука для визуализации внутренних органов. Она позволяет выявить широкий спектр патологий различных систем организма. В настоящее время ультразвуковое исследование является одним из наиболее популярных из всех диагностических инструментальных вариантов обследования.
 Это обусловлено:
Это обусловлено:
- невысокой стоимостью такого исследования,
- достаточным уровнем достоверности,
- полной безопасностью для пациента,
- отсутствием противопоказаний к проведению данного обследования.
Что касается именно УЗИ легких, то здесь применение ультразвука несколько ограничено тем, что данный орган является полым и заполнен воздухом. Кроме этого, легкие окружены более плотными по своей структуре ребрами. В результате исследователю иногда бывает достаточно сложно оценить полученные результаты и выставить достоверный диагноз.
Чаще всего данная методика применяется при подозрениях на следующие заболевания:
- пневмонии,
- опухоли легких,
- метастазы в легочные ткани, а также региональные лимфатические узлы,
- гидроторакс,
- инородное тело,
- плевриты,
- инфаркт легкого.
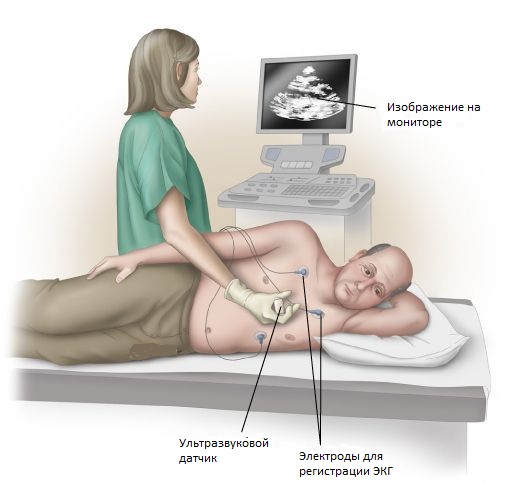
Схема проведения УЗИ легких
При этом многие специалисты отмечают недостаточную информативность данной методики. Связано это, прежде всего, с тем, что у специалиста из-за ребер значительно ограничены возможности обзора легочной ткани при помощи ультразвука. Кроме этого посредством данного исследования может не получиться диагностировать некоторые опухолевые процессы, расположенные в глубинных отделах легочной ткани.
Заподозрить указанные заболевания можно по определенным симптомам. Обычно УЗИ грудной клетки назначается пациенту при проявлении у него следующих патологических признаков:
- Наличие постоянных или периодических болевых ощущений в грудной клетке.
- Кашель, чья выраженность сохраняется и не имеет тенденции к уменьшению на протяжении нескольких недель.
- Затруднения дыхания неясной этиологии.
- После травм грудной клетки.
- При определении наличия хрипов во время аускультации.
- Выделение мокроты без предшествующего развития острого респираторного заболевания.
Помимо этого, УЗИ органов грудной клетки зачастую проводится в тех случаях, когда были выявлены метастазы в другой области, но первоначальный источник их появления не выявлен.
Так как ультразвуковое исследование безвредно и не имеет противопоказаний, а также побочных эффектов, то его зачастую делают с диагностической целью детям. Иногда это позволяет выявить опасные заболевания на ранних стадиях их развития.
На какой день болезни назначают КТ
Когда речь заходит о том, делать ли КТ при коронавирусе в легкой форме, врачи отмечают, что это допустимо, но только не в профилактических целях и не в первые дни обнаруженного инфицирования. Смысл в этой процедуре появляется не ранее, чем на 6-11 день болезни.
В стационаре ее обычно проводят примерно на 19 день, в зависимости от положительной или отрицательной динамики состояния пациента. В домашней терапии могут назначить КТ, но только при определенных условиях:
- в анамнезе есть серьезные хронические или системные заболевания – сахарный диабет, сосудистые или аутоиммунные патологии;
- домашнее лечение не помогло, и состояние пациента ухудшается, решается вопрос о госпитализации;
- в целях диагностики, если тест отрицательный, но картина упорно напоминает ковидную;
- нет ПЦР-тестов и тестов на антигены (в отдаленных регионах), но субклиническая картина оценивается как подозрение на коронавирус средней тяжести.
Однако вопрос, нужно ли делать КТ при коронавирусе в легкой форме без температуры, даже не обсуждается. При отсутствии клинических симптомов и наличии тестов в свободном доступе она не нужна.
Видна ли на пневмония на результатах флюорографии?
Да, снимок флюорографии способен показать пневмонию. Однако, довольно сложно определить чем именно вызваны такие изменения в легких, ведь помимо пневмонии похожие симптомы могут быть и при туберкулезе либо онкологических заболеваниях. Здесь уже необходим действительно опытный специалист. Среди основных симптомов пневмонии, заметных на снимке, можно отметить:
• Наличие сегментарных уплотнений; • Наличие очагов воспаления легочной ткани; • Увеличенные лимфоузлы; • Наличие жидкости в альвеолах.
Как правило, при воспалении легких эти симптомы проявляются комплексно. Поэтому точный диагноз на основе снимка флюорографии может поставить лишь специалист с опытом.
Однако, некоторые, особо редкие формы пневмонии могут быть и не видны на снимке ФЛГ. Это связано с низкой разрешающей способностью. Из-за этого на снимке могут не отобразиться очень тонкие линейные тени либо не точно отрисоваться уровень жидкости. Поэтому даже опытный специалист не сможет распознать мелкоочаговую пневмонию либо атипичную форму, протекающую с минимальными изменениями легочных тканей. В таком случае необходимо проходить рентген.
Но стоит помнить, что маленьким детям и беременным рентген назначают лишь в крайних случаях, иначе излучения могут негативно повлиять на клетки организма.
Чем отличается КТ от рентгена при коронавирусе
Главное отличие рентгена от КТ — в плоскости сканирования. R-грамма показывает легкие в одной проекции как на фото. Компьютерная томография дает объемное 3D изображение отличного качества.
Современные КТ аппараты выполняет более 250 срезов, обеспечивая высокую степень детализации при минимальной лучевой нагрузке.
Точность КТ-диагностики превышает 96%, сама процедура проста и безболезненна. Занимает около получаса. Эффективность рентгена при коронавирусе — менее 80%. С его помощью невозможно увидеть «матовое стекло» и отследить динамику изменений.
Опираясь на рентген, врачи не подтвердят диагноз, а лишь потратят драгоценное время.
При выборе метода диагностики при коронавирусе может стать вопрос — что безопаснее, рентген или КТ. Компьютерная томография дает большую дозу излучения (3–10 мЗв), чем рентгенодиагностика, но ее возможности в обнаружении изменений в легких гораздо шире, а результаты точнее.
Рентген грудной клетки
Поскольку заболевание проявляется как пневмония, радиологическая визуализация играет фундаментальную роль в диагностическом процессе, лечении и последующем наблюдении.
Стандартное рентгенографическое исследование (рентген) органов грудной клетки имеет низкую чувствительность при выявлении ранних изменений в легких и на начальных стадиях заболевания. На этом этапе он может быть полностью отрицательным.
На более поздних стадиях инфекции рентгенологическое исследование грудной клетки обычно выявляет двусторонние мультифокальные альвеолярные помутнения, которые имеют тенденцию слиться до полного помутнения легкого. Может быть плевральный выпот.
Пример: Как выглядят легкие на рентгене при заражении коронавирусом
На снимке представлена дыхательная система мужчины 44 лет, умершего от COVID-19. Отчетливо видно, как заболевание прогрессирует
Снимок легких женщины 54 лет, заразившейся коронавирусной инфекцией, которая привела к воспалению легких тяжелого течения
Какие есть противопоказания?
Единственное противопоказание — беременность. При нем не рекомендуется проводить КТ, рентген. Беременным могут провести эти исследования только если затронуты жизненно важные показатели состояния здоровья. Для онкопациентов, пожилых людей и маленьких детей рентгенологические исследования также не приветствуются. «И в этих, как и в других случаях врач должен принять решение, целесообразно ли дать нагрузку на пациента, есть ли в этом смысл», — поясняет Сергей Аникеев.
Для справки. Рентгенография, флюорография, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — это аппаратные методы диагностики. Основы применения флюорографии и рентгенографии были заложены сразу же после открытия рентгеновских лучей Вильгельмом Рентгеном в 1895 году. КТ и МРТ являются более современными методами диагностики. Применение компьютерной томографии в 1972 году предложили инженер Годфри Хаунсфилд и физик Аллан Кормак. Годом основания МРТ считается 1973-й, когда профессор химии Пол Лотербур опубликовал в журнале Nature статью об этой методике.
Заболевания, при которых назначают УЗИ
- Гидроторакс
- Плеврит
- Эмпиема
- Спайки в легких
- Пневмония
- Опухоли плевры
- Рак легкого
- Метастазы в органы грудной клетки
- Абсцесс легкого
- Инфаркт легкого
- Рак лимфоузлов
- Бронхит
- Обструктивный бронхит
- Туберкулез
Полученные по УЗИ данные дают предварительную картину заболевания, которой при некоторых патологиях достаточно для постановки диагноза. В сомнительных случаях пациента направляют на КТ или рентгенографию. В педиатрической практике ультразвукового исследования, как правило, хватает для установления причины патологии и назначения лечения.
УЗИ легких — метод диагностики, способный выявить почти все патологические поражения этого органа
Рентген и COVID-19
Рентгенография – весьма распространенный в медицине метод диагностики. В основу его положено свойство тканей и органов человека неравномерно поглощать рентгеновское излучение. Флюорография – одна из разновидностей рентгенографии, чаще всего она используется при изучении органов грудной клетки.
Флюорографию проходит большинство пациентов с респираторными инфекциями. Это наиболее простой метод определения пневмонии. К сожалению, флюорография при коронавирусе не слишком эффективна. На основании только этого метода врачи не могут диагностировать заболевание.
На ранних стадиях коронавируса флюорография показывает здоровые легкие, а при тяжелой форме недуга картина напоминает обычную пневмонию или респираторный дистресс-синдром. Этот метод не показывает специфические особенности COVID-19, что не позволяет поставить пациенту точный диагноз. Можно сказать, что коронавирус не виден на флюорографии.
Что же можно рассмотреть при коронавирусе на флюорографии? При тяжелой форме заболевания на снимках хорошо заметны многочисленные двухсторонние уплотнения. Каждое из них – это участок легких, заполненный кровью и слизью. Иногда при COVID-19 можно рассмотреть скопления жидкости в плевре – пространстве между легкими и грудной клеткой.
Флюорография считается устаревшим методом диагностики. Больше всего нареканий вызывает ее эффективность. Данный метод не рекомендуют использовать международные медицинские организации, ведущие страны мира уже давно отказались от него. На смену флюорографии постепенно приходит компьютерная томография.
Так рентген или флюорография?
При всем негативном влиянии рентгена на человеческий организм, только с его помощью можно точно определить пневмонию.
Прохождение ФЛГ даст лишь предположение на наличие в легких конкретных изменений. В то время как с помощью рентгенограммы можно точно определить форму заболевания, контролировать размеры очагов воспаления и их выраженность. После анализа рентгеновского снимка можно скорректировать курс лечения, выбрать более специализированные антибиотики, в следствии чего эффективность лечения повысится в разы. Не стоит забывать, что пневмония — довольно острое и угрожающее жизни заболевание. Поэтому мы рекомендуем использовать рентген.
Флюорографию же рекомендуется использовать лишь в профилактических целях. Например, как часть ежегодной обязательной медкомиссии для работников предприятий пищевой промышленности либо педагогов.
Причины возникновения фиброза легких

Точные причины фиброза легких ученым неизвестны. Они лишь выделяют ряд факторов, провоцирующих или усугубляющих эту патологию.
Фиброз не является обязательным последствием коронавируса, но есть факторы, при которых вероятность развития этой патологии возрастает:
- курение;
- постоянное вдыхание пыли — бытовой, каменной, угольной, древесной, металлической;
- сахарный диабет — он наблюдается у 10 % людей с фиброзом легких;
- неблагоприятная экология;
- вирусные пневмонии;
- сосудистые патологии.
Склерозирование легочных тканей часто наблюдается при распространении воспаления на 50 % органа или более, выраженной дыхательной недостаточности, применении ИВЛ и вторичном инфицировании.
Могут ли назначить МРТ при подозрении на пневмонию?
Магнитно-резонансная томография при диагностике легочных заболеваний малоинформативна. Сравнительные исследования показывают, что метод МРТ гораздо хуже работает при просвечивании газонаполненных органов, таких как легкие, желудок и кишечник.
Designed by freepik
Дело в том, что электромагнитные волны вызывают отклик протонов водорода, поэтому хорошо взаимодействуют с анатомическими структурами, наполненными жидкостью. Как уже было сказано, это сосуды, головной мозг, суставы и т.п.
МРТ легких при подозрении на пневмонию может дать некоторый объем информации, но её будет недостаточно, чтобы точно диагностировать заболевание.
Небольшая ремарка: да, врачи
с МРТ-диагностикой на ковидных больных, но речь идет, как правило, о неврологических состояниях, связанных с поражением мозга. Если взглянуть на
, то среди методов лучевой диагностики COVID-19 показаны только рентгенография и КТ.
Поэтому при подозрении на коронавирусную пневмонию, туберкулез, ХОБЛ и прочие заболеваниях легких вас скорее всего отправят делать КТ. Она хорошо определяет «синдром матового стекла», очаговые поражения легких и прочие аномалии
Как восстановить легкие после коронавируса
Для того, чтобы восстановить легкие после перенесенного коронавируса COVID-19, используют дыхательную гимнастику, лечебную физкультуру, ингаляции и другие методики физиотерапии, медикаменты.
Дыхательная гимнастика
Дыхательная гимнастика
Упражнения на дыхание начинают как можно раньше, чаще всего еще в стационаре. На первых порах используют две дыхательные техники – глубокое и медленное дыхание животом, его задача включить в цикл вдохов и выдохов диафрагмальную мышцу. Для этого вдыхают животом из положения лежа на спине, выпячивая брюшную стенку, а на вдохе живот должен опускаться, как можно глубже.
Второе упражнение лучше делать полусидя, когда грудная клетка находится на высоких подушках. На вдохе нужно постараться, как можно больше раскрыть грудь, отводя плечи назад, а на выдохе их переводят вперед и сжимают грудную клетку. Каждое из упражнений выполняют по 5-7 раз в зависимости от самочувствия, но каждый день нужно сделать не менее 3-4 циклов активного дыхания.
Эти упражнения дополняют надуванием воздушных шариков или детских игрушек, пусканием пузырей через трубочку в стакан воды.
Упражнение «Надувание воздушного шарика»
Затем, уже в домашних условиях, начинают практиковать задержку дыхания вначале на вдохе, а потом на выдохе, постепенно увеличивая ее продолжительность. Используют и упражнения на попеременное дыхание одной, потом другой ноздрей. Полезны дыхательные методики полного йоговского дыхания, упражнения пранаямы (с контролем циклов вдоха-выдоха).
Лечебная физкультура
Для разработки мышц грудной клетки и улучшения кровообращения в легких выполняют:
- круговые движения плечами вперед и назад;
- подъем плеч к ушам с резким сбросом на выдохе;
- повороты туловища в положении стоя вправо и влево (на повороте выдох, при возвращении в исходное положение вдох);
- подъем рук за голову (согнуть в локтях) и резкое опускание с выдохом вниз;
- круговые движения туловищем.
Все движения делают в комфортном темпе и начинают с небольшого числа повторений (3-7 раз) с плавным повышением нагрузки.
Ингаляции
Для ингаляций обязательно использовать небулайзер, так как обычные паровые процедуры испаряют только крупные капли, не попадающие в легкие. В зависимости от степени тяжести и вида остаточных явлений после перенесенной пневмонии для процедур готовят растворы с:
- антисептиками (Хлорофиллипт, Мирамистин);
- разжижающими мокроту (АЦЦ, Сода-буфер);
- морской водой (Маример, Сиалор Аква);
- бронхорасширяющими (Вентолин, Беродуал);
- откашливающими (Лазолван, Амбробене).
Физиотерапия
При необходимости рассасывания очаговых уплотнений в легких после коронавируса могут быть использованы методы физиотерапии:
- массаж грудной клетки;
- УВЧ;
- синусоидально-модулированные токи;
- электрофорез с ферментами (Трипсин, Химотрипсин).
Медикаментозная терапия при фиброзе легких
Для повышения эластичности легочной ткани при фиброзе легких могут быть использованы препараты:
- гамма-интерферон (Ингарон),
- Лонгидаза,
- Пульмозим,
- Варгатеф.
Их назначает только врач и применение проводят под контролем состояния легких. В комплексе восстановительной терапии используют витамины В6 и Е.
Как выглядит воспаление на снимках
Даже по снимку четкое определение диагноза может быть сложным делом, достаточно вспомнить, что фотография являет собой темное изображение с отсвечивающими органами, на котором легкие выглядят как однородные, испещренные рисунком линий серые пятна на переднем плане.
Когда врач ежедневно просматривает десятки подобных картинок, то его глаз может просто не заметить, не воспринять небольшое затемнение или уплотнение, поэтому каждый пациент должен уметь анализировать снимок. Конечно, это не значит, что необходимо скрупулезно высматривать патологии даже после установления диагноза, но внимательно рассмотреть рентген или флюорографию лишним не будет.
Расшифровка ультразвукового исследования легких
При отсутствии каких-либо отклонений и заболеваний, в норме УЗИ легких имеет следующие характеристики:
- слой миотичной ткани;
- легочная ткань органа;
- гипоэхогенный слой подкожной клетчатки;
- гипогенный слой рыхлой клетчатки;
- эхогенная линия внешней/внутренней фасции грудной клетки;
- толщина линии между мягкой и воздушной легочной ткани составляет 1 мм.
Такой метод, как УЗИ может выявить заболевания и патологии органа. Данное исследование позволяет дифференцировать следующие болезни:
- Пневмония: отмечается очаг воспаления грудной клетки, отсутствуют ровные линии. Запущенная стадия характеризуется наличием гноя в бляшках пораженных тканей;
- Опухоль органа с помощью УЗИ выявляется в 95% случаев;
- Опухолевидные узлы характеризуются утолщением тканей легкого; в метастазированных очагах виден кровоток;
- Абсцесс безвоздушного фрагмента легкого обуславливает присутствие жидкости и воздуха в виде пузырьков в области пораженной ткани. Во время исследования кровеносные сосуды не визуализируются;
- При туберкулезе характерно увеличение лимфатических узлов до приобретения овальной формы, внутри которых расположена жидкость.
Проблематика исследования
В ходе ультразвукового метода обследования может выявиться невозможность дифференцировать полную клинику органа. Костная строма легких в некоторых случаях не пропускает лучи ультразвука датчика аппарата; воздух внутри полости большого объема может спровоцировать постановку неверного диагноза доктором.
Для того чтобы избежать проблем во время обследования и получить точную и четкую визуализацию легких, доктора лечебно-профилактических центров проводят данный метод исследования с помощью нескольких датчиков УЗ-аппарата. Это помогает избежать неверной дифференциации возможных отклонений и патологий.
Одним из основных отрицательных факторов обследования ультразвуком является постоянная смена положения пациента. В некоторых случаях это может доставлять определенные неудобства. Однако само обследование длится не более 7-10 мин, поэтому дискомфорт будет минимальным.
Чем отличается МРТ от КТ
МРТ и КТ – разные методы диагностики. Общим для них является только принцип томографии – послойное исследование различных участков тела пациента с последующим их изображением.
Компьютерный томограф для получения изображений использует рентгеновские лучи. Сканирование возможно под разными углами, благодаря чему можно получить трехмерные изображения исследуемого участка тела
Магнитно-резонансный томограф также создает трехмерные изображения, но без использования ионизирующего облучения. Вместо этого аппарат посылает электромагнитные импульсы и получает резонансный ответ от атомов водорода, содержащихся в организме человека. Эти сигналы и трансформируются компьютером в объемное изображение.
В различных органах и тканях организма содержится разное количество атомов водорода, поэтому и сила резонанса будет отличаться. Благодаря таким свойствам исследования с помощью МРТ покажут информацию не только о физическом строении тканей и органов, но и об их химической структуре и функциях.
Обязательно ли делать КТ при коронавирусе
Есть ситуации, когда без процедуры не обойтись, но чаще всего по состоянию пациента начиная с 6 и по 11 день болезни ее можно легко определить и по клиническим признакам. Детям вообще стараются не назначать такое исследование, обходиться более доступными и безопасными методами диагностики. В постоянно обновляемых рекомендациях МОЗ России говорится, что КТ нужна только в трех случаях:
- если есть одышка;
- нужно подтвердить или опровергнуть наличие другого заболевания со сходными симптомами;
- подтвердить осложнения.
При легком течении этих потребностей не возникает.
Такого же мнения придерживаются и в Соединенных Штатах – без одышки и других угрожающих симптомов нет никакой необходимости проводить КТ. ВОЗ рекомендует не делать компьютерную томографию, если есть результат тестирования на ПЦР, а угрожающая симптоматика отсутствует.
Согласны ли вы с тем, что из-за коронавируса мы уже не будем жить как раньше?
Да, изменится многое 76.5%
Нет, скоро все станет как раньше 23.5%
Проголосовало: 1519
Читайте далее:
Как долго болеют коронавирусом до выздоровления
Симптомы тяжелой формы коронавируса по дням
На какой день тест на коронавирус становится отрицательным
Мне нравится1Не нравится
Фильтр:
Все
Ждет ответа
СортировкаПросмотрыОтветовГолоса
Можно ли носить контактные линзы при коронавирусе?
Дмитрий 1 месяц
7321 просм.
1 ответ.
голос.
Можно ли заразиться через открытую рану?
Мария 1 месяц
6163 просм.
4 ответ.
1 голос.
Переносят ли комары коронавирус?
Фёдор Исаев 1 месяц
6055 просм.
6 ответ.
-4 голос.
Как делают КТ легких при коронавирусе
Чтобы пройти компьютерную томографию, пациент снимает с себя все металлические предметы и ложится на диагностический стол. Пока излучатель кружится вокруг грудной клетки, нужно лежать неподвижно, иначе картинка будет неточной. После серии снимков грудной клетки на разных уровнях компьютер обрабатывает информацию, совмещает ее и получается трехмерная картинка органа. На томограмме врач может рассмотреть любой интересующий участок.
При коронавирусной пневмонии больному проводят два вида КТ:
- Обычную, без применения контрастного вещества. Используют, чтобы обнаружить признаки воспаления легких;
- С контрастированием легких, когда пациенту вводят препараты, увеличивающие четкость изображения. Это исследование назначают, если есть подозрение на невоспалительное заболевание легких.
У 56% больных с симптомами коронавируса в первые 3 дня на КТ легких не обнаруживают характерных признаков. Поэтому при стабильном состоянии исследование лучше пройти на 5-7 день болезни.
Сколько раз делают КТ при коронавирусе?
Компьютерную томографию при коронавирусе проводят как для диагностики болезни, так и для оценки состояния пациента. Больным с воспалением легких проводят повторную томографию через 2-3 дня после начала терапии, если она не оказывает лечебного действия. Исследование можно повторить через 5-7 дней, если больной не идет на поправку. КТ-контроль показан также при выписке пациента.
Как правило, врачи рекомендуют делать не более 5 КТ в течение года, поэтому при коронавирусе исследование можно пройти подряд 2 раза с интервалом в 2-3 недели.
Обязательно ли делать КТ при COVID-19
Когда назначают КТ?
Как уже понятно, у компьютерной томографии примерно тот же принцип действия, что и у обычного рентгеновского аппарата. При этом основное его преимущество — автоматизированность. То есть аппарат КТ меньше зависит от действий оператора, а снимки получаются более детализированными и четкими.
Чаще всего КТ назначают:
-
При обследовании переломов;
-
Выявления опухолей;
-
Для мониторинга лечения раковых заболеваний;
-
При внутреннем кровотечении.
Прочие различия кроются в ограничениях и противопоказаниях.
Абсолютные противопоказания для МРТ:
-
Металлические имплантаты и искусственные суставы;
-
Кардиостимуляторы;
-
Цветные татуировки (возможна металлическая краска);
-
Аппараты Илизарова;
-
Металлические частицы и осколки в организме.
Противопоказание для обеих процедур – это беременность (тератогенный эффект рентгеновского излучения и электромагнитного поля).
При этом метод МРТ считается абсолютно безопасным для здоровых людей без имплантатов, а КТ не рекомендуется делать чаще одного раза в год из-за рентгеновского излучения
Какое воспаление легких без рентгена установить нельзя?
ФЛГ нечетко показывает тонкие элементы (например, стенки небольшой полости, уровень жидкости и т.д.), а также инфильтраты малого размера (до 0,5 см в диаметре). Таким образом, можно пропустить любое воспаление, протекающее с небольшими изменениями в тканях:
- Мелкоочаговую пневмонию.
- Плеврит с небольшим кол-вом жидкости в плевральном кармане.
- Группу атипичных пневмоний с запаздывающими рентгенологическими симптомами.
О третьем типе воспалений стоит поговорить отдельно. Наиболее «активные» его представители – пневмоцистная и микоплазменная пневмонии (их возбудители – микроорганизмы микоплазма и пневмоциста). В
озникают такие воспаления легких, в основном, у лиц с ослабленным иммунитетом. Пневмоцистная пневмония может сопутствовать ВИЧ-инфекции; иногда ею болеют дети, родившиеся раньше срока. Микоплазменная встречается и того чаще: в любых учебных заведениях, от садика до университета. ФЛГ в этих случаях покажет только усиление легочного рисунка, а другие рентгенологические симптомы проявятся не раньше чем через неделю от начала болезни.
Так что же делать, если клинические симптомы воспаления лёгких налицо, а ФЛГ его не показывает? Расспрашивать, выведывать, узнавать! Важно все: условия жизни, место работы или учебы, наличие вредных привычек, список хронических заболеваний и т.д. При обоснованных подозрениях на иммунодефицит и пневмоцистную пневмонию выбирают между КТ (компьютерной томографией) и рентгенографией – выбирают, конечно же, согласно принципу «польза больше, чем потенциальный вред»
При обоснованных подозрениях на иммунодефицит и пневмоцистную пневмонию выбирают между КТ (компьютерной томографией) и рентгенографией – выбирают, конечно же, согласно принципу «польза больше, чем потенциальный вред».
В остальных случаях диагноз может подтвердиться на повторной ФЛГ или рентгенографии (на фоне симптоматической терапии): если болезнь будет развиваться, рентгенологические проявления станут более явными. К примеру, очаги пневмонии начнут сливаться в более крупные образования либо мелких инфильтратов станет больше.
Вывод:
Итак, начальные сведения о рентгенологических обследованиях вы получили. В случае болезни это поможет вам разобраться в назначениях врача и задать ему все необходимые вопросы. Но ни в коем случае не пытайтесь самостоятельно анализировать результаты ФЛГ и принимать решения на этом основании!
Помните, что для постановки диагноза необходимы не только специальные знания, но и опыт работы, чтобы проверить их на практике!
Одним из основных и простейших методов диагностики различных заболеваний легких является флюорография. Исследование позволяет фиксировать патологические изменения в структуре главного дыхательного органа, выявлять туберкулез, рак легких, а также увидеть пневмонию.
Это наиболее быстрый и недорогой способ диагностики, на котором видно пневмонию и другие проблемы с легкими.
Рентген, КТ или УЗИ?
По словам радиолога Александра Соловьева, «тень» бактериальной пневмонии легко увидеть на рентгене. А вот «вуаль» вирусной на этом аппарате разглядеть можно только в случае «цветущей пневмонии», то есть когда поражение легких — масштабное. «Зародыши», минимальные признаки повреждения легких, рентгенологи способны рассмотреть только на компьютерной томографии. По словам Евгения Симонца и Евгения Щербины, как правило, они появляются на четвертый-пятый день от начала заболевания.
В любом случае делать КТ в самые первые дни болезни не стоит: аппарат ничего не покажет, только зря получите радиационную нагрузку
«Важно также понимать, что решение о необходимых лучевых методах диагностики — индивидуально и принимает его лечащий врач», — акцентирует Евгений Симонец
Также в последнее время активно заговорили об УЗИ легких при коронавирусе. Например, известный инфекционист Ольга Голубовская на своей странице в соцсети написала, что, согласно новому исследованию, для диагностики пневмонии Covid-19 в отделениях оказания медпомощи лучше проводить УЗИ легких, чем рентген грудной клетки. Кроме того, некоторые частные клиники и центры начали предлагать услугу «УЗИ легких при коронавирусе».
«Действительно, коллеги в Европе успешно используют этот метод диагностики пневмонии, — рассказывает Александр Соловьев. — Но на УЗИ можно рассмотреть только 70% ткани и плевры. Если на этих видимых участках будут очаги пневмонии, их увидят. Но есть шанс, что пневмонию можно пропустить. Такой метод, конечно, лучше, чем вообще ничего. Но все-таки оптимальный вариант — это компьютерная томография. УЗИ и рентген — на случай, если нет возможности ее провести».
«Для полной оценки состояния легочной ткани при Covid-19 рекомендовано выполнение КТ органов грудной клетки без контраста», — уточняет Евгений Симонец.
Александр Соловьев обращает внимание: несмотря на то, что на КТ видна разница между бактериальной и вирусной пневмониями, окончательный диагноз врач-рентгенолог не может поставить. «В своем заключении он может только констатировать, что это пневмония
А вот вирусная она или бактериальная, может только предполагать. Окончательный диагноз ставит только лечащий врач на основе сбора анамнеза и результатов анализов», — говорит Александр Соловьев.
«Если для диагностики оптимальный вариант КТ,то для дальнейшего динамического наблюдения можно использовать рентген и УЗИ легких, чтобы лишний раз человек не подвергался лучевой нагрузке», — говорит Юрий Межибовский.
Каково отличие вирусной пневмонии от коронавируса
Диагностика заболеваний на ранней стадии крайне важна, так как опасность поражения легких, вызванного вирусом нового типа SARS-CoV-2, намного выше, чем от уже известных патогенных агентов, вызывающих грипп, аденовирус, парагрипп и других. К тому же поражение нижних сегментов дыхательной системы при COVID-19 наступает практически молниеносно. У пациентов возникает дыхательная недостаточность, которая приводит к гипоксии всего организма, а дальше последствия развиваются непредсказуемо.
Вирусная пневмония
Это воспалительный процесс инфекционной этиологии. В альвеолах легких накапливается экссудат, нарушается кислородный обмен в организме, что приводит к гипоксии.
Симптомы:
- слабость, недомогание;
- температура выше 38°С;
- боль за грудиной, усиливающаяся при нагрузке;
- сухой кашель в течение 3 дней, а затем накопление мокроты с гнойным составляющим в легких;
- затрудненное дыхание, одышка;
- бледность кожного покрова.
Симптоматика утяжеляется, так как на 2-3 день после внедрения вируса (гриппа, парагриппа и других), присоединяется бактериальная инфекция. Но, поскольку для уничтожения патогенной флоры лекарства уже разработаны, летальность сравнительно низкая. Пневмония больше опасна осложнениями — на ее фоне могут развиваться энцефалит, менингит, острый пиелонефрит, который приводит к почечной недостаточности.
Коронавирусная пневмония
Ее разрушающее действие на все структуры организма еще не доказано, поскольку достаточного количества исследований не проводилось. Симптомы такие же, как при вирусной или бактериальной пневмонии, но поражение легочной системы протекает намного быстрее, и при этом температура не всегда повышается. Гнойно-серозный экссудат в легких накапливается и при значениях 37,2-37,5°С. Нередки случаи, когда еще вчера пациент себя чувствовал нормально, а затем резко появились боль за грудиной, одышка и невозможность вдохнуть полной грудью — признаки дыхательной недостаточности.
Если при заболевании, вызванном знакомыми вирусами, легкие поражаются сегментарно, то COVID-19 вызывает двустороннее интерстициальное воспаление легких. Поражаются стенки альвеол, ткань паренхимы, возникает внутриальвеолярная экссудация, которая приводит к разрастанию фиброзной ткани.
Пневмония развивается не у всех. Коронавирус наиболее опасен:
- для людей старше 65 лет;
- тем, у кого в анамнезе хронические заболевания: сердечно-сосудистые, почечные, дыхательной или эндокринной системы;
- при лишнем весе.







