Лейкоциты при коронавирусе
Содержание:
- Кому следует пройти тест
- Обследованный пациент болен
- Норма C-реактивного белка в крови
- Особенности реабилитации
- Информативность анализа на антитела
- Что нужно делать?
- Обследование методом ПЦР
- Антитела к COVID-19 исчезают слишком быстро
- Степени тяжести и анализы
- Коронавирус и свертываемость
- Что покажет анализ крови
- Часто задаваемые вопросы
- Особенности С-реактивного белка в пожилом возрасте
- Как происходит иммунная реакция?
- Ожидаемые отклонения
- Лабораторные признаки коронавируса
- Покажет ли общий анализ крови коронавирус?
- Общеклиническое исследование
- Навигатор по сайту
- Какой анализ крови показывает коронавирус
- Этапы заражения коронавирусом
- О методиках анализа
- Кому показан анализ
- ПЦР метод в диагностике COVID-2019
Кому следует пройти тест
Всем повально сдавать анализы на коронавирус, как показала практика, не нужно. К тому же вдобавок при посещении лаборатории, где собирается большое количество людей, среди которых, скорее всего, будут и больные, самому можно заразиться коронавирусом. При отсутствии характерной симптоматики заболевания и контактов с инфицированными людьми не стоит лишний раз рисковать своим здоровьем.
Также если по возвращении человека из зоны повышенного риска, у него отсутствуют признаки патологии, то анализы на SARS-COV-2 не делаются. В большинстве стран, вовлеченных в эпидемию, в том числе и России подобные тесты выполняются только по направлению, выписанному специалистом и при наличии медицинских показаний. К последним относятся признаки COVID-19 – повышение температуры, затрудненное дыхание, кашель и т.д.
Еще одним поводом для обязательного прохождения диагностики на наличие SARS-COV-2 является недавнее возвращение из-за границы, стран с высоким риском инфицирования, а также наличие заболевших лиц в близком контактном кругу. Опять же, если у человека появилась симптоматика, присущая заражению описанным возбудителем, то идти в поликлинику однозначно нельзя.
Необходимо вызвать на дом врача, и уже после выяснения эпидемиологического анамнеза, а также подтверждения возникших подозрений, пациента госпитализируют в инфекционное отделение и бесплатно проведут все необходимые исследования для выявления коронавируса.
Справка! Пройти тест в государственных учреждениях на наличие SARS-COV-2 по собственному желанию не получится.
Обследованный пациент болен
На коронавирусную инфекцию указывают результаты: IgM равен или более 2 и IgG менее 10. Они означают, что человек на данный момент болен, даже несмотря на отсутствие характерных для всех острых респираторных патологий симптомов. Обследованный может ощущать себя абсолютно здоровым, но при этом способен выделять в окружающее пространство со слюной инфекционных возбудителей и заражать других людей. В том числе тех, которые живут с ним в одной квартире.
После получения данных IgM равен или более 2 и IgG менее 10 нужно самоизолироваться, не дожидаясь пока придет официальное постановление санитарного врача о необходимости карантина. Пациент будет отмечен в едином регистре заболевших с выпиской больничного листа на 2 недели. Если симптомов сейчас у него нет, это не означает, что они не появятся в ближайшие дни. В этом случае на дом придет врач для забора мазка из ротоглотки с целью подтверждения диагноза и назначения противовирусного лечения. После его завершения анализ на наличие иммуноглобулинов будет проведен повторно для оценки качества иммунитета.
Норма C-реактивного белка в крови
Измерения производятся в подсчете миллиграммов вещества на литр крови. В целом, пониженный уровень C-реактивного белка лучше, чем повышенный, поскольку он однозначно указывает на проблемы со здоровьем.
Так или иначе норма C-реактивного белка вне зависимости от возраста и пола не должна превышать 5 мг/л. Исключение составляют только младенцы в первые месяцы жизни, у которых концентрация СРБ в крови может доходить до 15 мг/л
Показатели выше 10 мг/л указывают на воспалительный процесс в острой фазе. Особо высокие значения говорят уже не просто об инфекции, а об очень серьезном заболевании:
- Остеомиелит или инфекция костей;
- Обострение ревматоидного артрита;
- Острая кишечная инфекция;
- Туберкулёз;
- Волчанка и прочие аутоиммунные заболевания соединительных тканей;
- Рак (в особенности лимфома);
- Бактериальная пневмония.
Анализ на C-реактивный белок может давать ложный результат. Его могут исказить, например, прием противозачаточных. Однако иные маркеры воспаления все равно будут присутствовать
Также влиять на результаты анализа могут:
- Беременность. У женщин, начиная с первого триместра, из-за гормональной перестройки показатели могут доходить до 20 мг/л;
- Курение. У курильщиков с большим стажем концентрация СРБ вообще зашкаливает за 25 мг/л;
- Прием статинов (симвастатина). Он напротив ведет к снижению уровня C-реактивного белка.
Особенности реабилитации
Коронавирусная инфекция ослабляет иммунитет, что может привести к обострению хронических заболеваний. Sars-CoV-2 представляет наибольшую опасность не сам по себе, а в сочетании с сопутствующими патологическими процессами. Кроме того, имеют значение препараты, которыми лечили пациента.
По наблюдениям медиков, коронавирус может спровоцировать развитие диабета, почти у 35% госпитализированных больных регистрируется гипергликемия. Иногда сахар постепенно приходит в норму, но часто так начинается сахарный диабет
Случается, что при лечении коронавируса отменяются лекарства, которые человек принимает от хронического заболевания. Чаще всего так происходит при ревматоидном артрите и сахарном диабете. Следовательно, данные болезни могут выйти из-под контроля и перейти в фазу обострения. Чтобы этого не допустить или остановить в случае уже свершившегося факта, необходимо посетить профильного специалиста.
Если больной принимал противомалярийные средства (Хлорохин, Гидроксихлорохин), несколько антибиотиков и противовирусные лекарства, то есть вероятность нарушения работы почек. Если говорить конкретно, то проверить следует скорость клубочковой фильтрации СКФ и сдать биохимический анализ крови.
Внимание! Биохимию крови надо сдавать не сразу после выздоровления, а через 2 месяца как минимум. Многие врачи считают, что именно столько времени занимает ответная реакция организма, поэтому результаты могут быть необъективными.. Covid-19 приводит к нарушению работы всей системы, обеспечивающей транспорт кислорода
Изменениям подвергаются как слизистые внешних органов дыхания (нос, рот), так и легочная ткань, ответственная за утилизацию продуктов аэробного и анаэробного окисления
Covid-19 приводит к нарушению работы всей системы, обеспечивающей транспорт кислорода. Изменениям подвергаются как слизистые внешних органов дыхания (нос, рот), так и легочная ткань, ответственная за утилизацию продуктов аэробного и анаэробного окисления.
Процесс окисления, при котором расходуется кислород, отличается продолжительностью и требует, как правило, определенного срока для восстановления и компенсации потерянных функций.
Анализы рекомендуется сдать даже тем, кто перенес коронавирус в бессимптомной или легкой форме.
Восстановительные мероприятия обычно занимают порядка 1-2 месяцев, точный срок зависит от имеющихся последствий и изменений в организме конкретного пациента. В тяжелых случаях может понадобиться год и более, причем все это время человек должен находиться под наблюдением врачей.
Характер процедур реабилитации определяется степенью тяжести перенесенного заболевания. Если оно прошло легко или без симптомов, то с легкими, мозгом и почками проблем не возникнет.
Биохимия – это развернутый анализ, включающий целый ряд показателей
Медики предупреждают, что после коронавируса может нарушиться работа головного мозга из-за повреждения серозной оболочки. Это проявится стойкой субфебрильной температурой 37.1-37.9°, которая не падает достаточно долго, и головными болями. Подтвердить или опровергнуть подобное предположение поможет врач-невролог.
Информативность анализа на антитела
Что нужно делать?
Какой анализ сдать на коронавирус? При подозрении на коронавирусную инфекцию, необходимо в телефонном режиме сообщить семейному врачу или на горячую линию и оставаться дома, для того, чтобы исключить возможное инфицирование других людей.
Заподозрить COVID-19 можно при появлении симптомов ОРВИ через некоторое время после посещения стран с неблагоприятной эпидемиологической обстановкой или близкого общения с людьми, вернувшимися оттуда.
С целью определения тяжести состояния и уточнения диагноза необходимо сдать:
- Общий анализ крови. В нем можно обнаружить признаки воспаления: ускорение СОЭ, лимфоцитоз, лейкопению.
- Биохимический анализ крови. Необходим при тяжелом течении, а также лицам с сопутствующими патологиями (болезни почек, печени, сердца, поджелудочной) для того чтобы на ранних стадиях выявить поражение внутренних органов.
- Определение вируса с помощью ПЦР и иммуноферментного анализа (наиболее точный анализ, показывающий наличие патогенных частиц в организме и вирусную нагрузку).
- Выявление антигена в клетках слизистой оболочки носа с помощью иммуноферментного анализа.
- Определение в динамике титра специфических антител (для уточнения диагноза данное исследование необходимо проходить неоднократно, становится информативным со второй недели болезни).
Для быстрого определения наличия коронавируса в организме используются экспресс-тесты, результаты которых можно узнать в течение нескольких часов. Материалом для исследования может служить кровь, слизистое отделяемое из носоглотки и другие жидкости (полученная при плевральной пункции, ликвор, моча и т. д.).
При подозрении на развитие вирусной пневмонии больным проводится рентгенография органов грудной клетки, измеряется уровень насыщения крови кислородом (сатурация). Какие анализы сдать дополнительно — решает лечащий врач на основании клинических симптомов заболевания и наличия сопутствующих патологий.

Где сдать анализ на коронавирус COVID-19?
Лица, прилетевшие из стран с неблагоприятной обстановкой и имеющие симптомы ОРВИ, подлежат обязательной госпитализации в инфекционный стационар, где им и будет проведено полноценное комплексное обследование.

Тем, кто прибыл из-за границы и чувствует себя здоровым, а также лицам, которые контактировали с инфицированным следует вызвать врача и работников лаборатории на дом. Специалисты возьмут мазки, кровь и проведут все необходимые диагностические тесты на дому.
В группу риска по коронавирусной инфекции входят часто путешествующие по долгу службы, пожилые люди, лица с ослабленными иммунитетом (больные ВИЧ, проходящие лучевую и химиотерапию, принимающие иммуносупрессоры и кортикостероиды), пациенты с тяжелыми хроническими патологиями (диабет, бронхиальная астма, сердечная недостаточность). Также повышенный риск инфицирования наблюдается у медицинских работников, военных, пограничников.
Защититься от инфекции можно следующими способами:
- Укрепление иммунитета (полноценное правильное питание, употребление достаточного количества жидкости, соблюдение режима отдыха).
- Частое мытье рук мылом (не менее 30 секунд), обработка рук, мобильного телефона и других поверхностей раствором антисептика.
- Ограничение времени пребывания в людных местах, контакта с больными ОРВИ.
При появлении первых признаков респираторной инфекции следует обратиться к врачу с целью консультации и тщательно следовать предоставленным рекомендациям.
Реклама партнеров
Обследование методом ПЦР
Методом полимеразной цепной реакции возможно исследовать не только мазок, взятый из ротоглотки, но и кровь. ПЦР-тестирование отличает повышенная чувствительность и избирательность, что позволяет выявить даже единичных инфекционных возбудителей. Проведением полимеразной цепной реакции удается не только обнаружить коронавирусы, но и установить их принадлежность к определенному штамму.
Как выполняется ПЦР-диагностика:
- для выделения РНК вирусов из биоматериала удаляют форменные элементы крови, пропуская его через сорбент;
- затем выполняют многократное клонирование обнаруженной вирусной РНК;
- подвергают полученный материал электрофорезу, интерпретируя его составляющие по характерному свечению.
Из одного фрагмента вируса удается получить множество копий. На принципе ПЦР созданы современные тест-системы для обнаружения зараженных людей в течение нескольких часов.
Результат анализа крови методом полимеразной цепной реакции может быть только отрицательным или положительным. В первом случае человек здоров, во втором — инфицирован коронавирусами. Данные меняются только после гибели всех патогенов в организме, что происходит спустя 2-4 недели. Чаще всего требуется выполнение не менее трех контрольных исследований от инфицирования человека до полного выздоровления.
Антитела к COVID-19 исчезают слишком быстро
Есть еще одно исследование, которое показывает, что антитела против COVID-19 не остаются в организме так долго, как нам хотелось бы. Исследователи Британского Королевского колледжа проанализировали иммунный ответ более 90 пациентов и медработников Национальной службы здравоохранения. Они обнаружили, что уровни антител, которые могут нейтрализовать коронавирус, достигли пика примерно через 3 недели после появления симптомов инфекции.
Анализы крови показали, что у 60% пациентов выработалось много антител в ответ на заражение на пике борьбы с вирусом, но только у 17% был столь же высокий ответ через 3 месяца после инфицирования. За это время уровни антител упали в 23 раза. У некоторых испытуемых их даже нельзя было обнаружить.
У людей вырабатывается разумный иммунный ответ на коронавирус и вырабатываются антитела, но они исчезают через короткое время. У некоторых это происходит быстрее, а у кого-то занимает дольше времени.
Это исследование показывает, что иммунная система борется с коронавирусом разными способами. Но если антитела являются основной линией защиты, это означает, что мы можем повторно заразиться коронавирусом SARS-CoV-2, как и гриппом.
Степени тяжести и анализы
Какие анализ крови сдают, их частота и объем зависят от степени тяжести болезни.
При легком течении и ведении пациента на дому выполняется:
- Клинический анализ крови (ОАК).
- Биохимический анализ крови и анализ мочи не требуются.
В случае, когда больной госпитализируется с течением средней тяжести, в тяжелом или крайне тяжелом состоянии, оценивают следующие показатели:
- Клинический (общий) анализ крови с уровнем эритроцитов, гемоглобина, гематокрита, лейкоцитов (лейкоформулы), тромбоцитов.
-
Биохимический анализ крови при ковиде (электролиты, сахар, креатинин, мочевина, АлАТ, АсАТ, билирубин, альбумин, лактат, тропонин, ферритин) не дает каких-то специфических изменений. Но позволяет судить о:
- расстройстве функционирования внутренних органов,
- оценить декомпенсацию хронических заболеваний,
- заподозрить развитие осложнений,
- правильно подобрать лечение и отследить побочные действия препаратов.
-
— становится основным биохимическим маркером. С его уровнем связаны объем и тяжесть воспаления легких:
- при уровне < 10 — легкое течение ковида,
- СРБ > 10 мг/л — среднетяжелое течение,
- значение > 100 мг/л — тяжелая вирусно-бактериальная пневмония.
- Гормоны крови прокальцитонин (рост его говорит о присоединении бактериальной инфекции) и натрий-уретический пептид (растет при дисфункции сердца).
- Коагулограмма (АЧТВ, протромбиновое время, фибриноген, протромбиновое отношение), D- димер.
При стационарном лечении ОАК выполняется пациентам:
- Со среднетяжелым течением инфекции 1 раз в 2-3 дня (вместе с биохимией).
- У тяжелых и крайне тяжелых больных выполнение и расшифровка анализа проводятся ежедневно или по показаниям.
Коронавирус и свертываемость
В начале марта ученые опубликовали результаты экспериментов, проведенных в больницах города Ухань. Их участниками стал 191 взрослый пациент с диагностированным Covid-19. Из них выздоровели 137, умерли 54 человека за период от 29.12.2019 по 31.01.2020 г.
Читатели журнала Ланцет узнали о рисках летальности, которые можно определить сразу после поступления больного в стационар. К ним относятся пожилой возраст, признаки заражения крови (сепсиса), и проблемы со свертываемостью крови.
Дополнительными факторами риска названы стойкое повышение давления, сахарный диабет и продолжительное применение неинвазивной вентиляции легких. Выводы были сделаны на основании наблюдений за течением болезни, наличием симптомов, временем выделения вируса и итогов обследования.
Что покажет анализ крови
Результат анализа крови, сделанного методом ПЦР-диагностики, может быть либо положительным, либо отрицательным. Если он положительный, то вероятность заражения весьма высока и приближается к стопроцентной. Данный случай берется под наблюдение, при наличии симптомов проводится лечение.
Отрицательный результат еще не означает отсутствия инфекции в организме, если был контакт с зараженным человеком или имеются подозрения на такой контакт. Возможно, вирус еще не попал в системный кровоток, или не закончился инкубационный период. Нельзя исключать и диагностические ошибки при заборе или исследовании крови. Поэтому при первом отрицательном тесте его делают повторно через определенное время.
Факт! Тест могут повторять и при положительном результате первичного тестирования. Такое дублирование связано со спецификой ПЦР-тестов.
Для подтверждения выздоровления от Covid-19 тест делают дважды. Если оба они отрицательные, то человек считается здоровым.
Часто задаваемые вопросы
Как определяют эффективность лечения по уровню С-реактивного белка? СРБ «живет» примерно 6 часов, и при улучшении состояния пациента его концентрация быстро падает. По анализам крови эту тенденцию легко отслеживать.
Как быстро появляется С-реактивный белок в крови после заражения? Его содержание в крови увеличивается сразу после инфицирования – в первые 6-12 часов, максимум – на 2-й день. При воспалениях он может вырасти в десятки и даже сотни раз, благодаря чему тест на СРБ весьма информативен.
Кроме того, данный параметр позволяет определить вирусную и бактериальную природу воспалительного процесса по цифровому показателю степени концентрации. На фоне адекватной терапии он быстро уменьшается уже на 2-й день.
Особенности С-реактивного белка в пожилом возрасте
Уровень СРБ у пожилых людей может повышаться из-за возрастных изменений и на фоне сопутствующих болезней. Одна из причин – деменция, при которой С-реактивного белка становится очень много.
Старческое слабоумие наиболее часто развивается при генерализованном – общем – воспалении, связанном с атеросклерозом сосудов, высокой концентрацией триглицеридов (жиров) и липопротеинов низкой плотности.
Кроме того, при нарушении биологических процессов, обусловленных сменой дня и ночи (циркадных ритмов), и недостатке ночного сна в крови повышается содержание веществ, вызывающих воспаление. Растет при этом и уровень С-реактивного белка.
Повышение СРБ характерно для гипертонии на фоне сужения сосудов из-за холестериновых отложений, а также ожирения. Инсульт нередко является осложнением атеросклероза, который сопровождается воспалением сосудистой стенки, поэтому сразу после приступа происходит резкий выброс С-реактивного белка в кровь.
Одной из причин повышения СРБ может быть пародонтоз – воспаление десен. Причем чем выше его уровень, тем тяжелее степень пародонтоза.
Увеличенные концентрации СРБ сопровождают воспалительные патологии кишечника, связанные с нерациональным питанием и нездоровым образом жизни, а также болезнь Крона и язвенный колит.
Как происходит иммунная реакция?
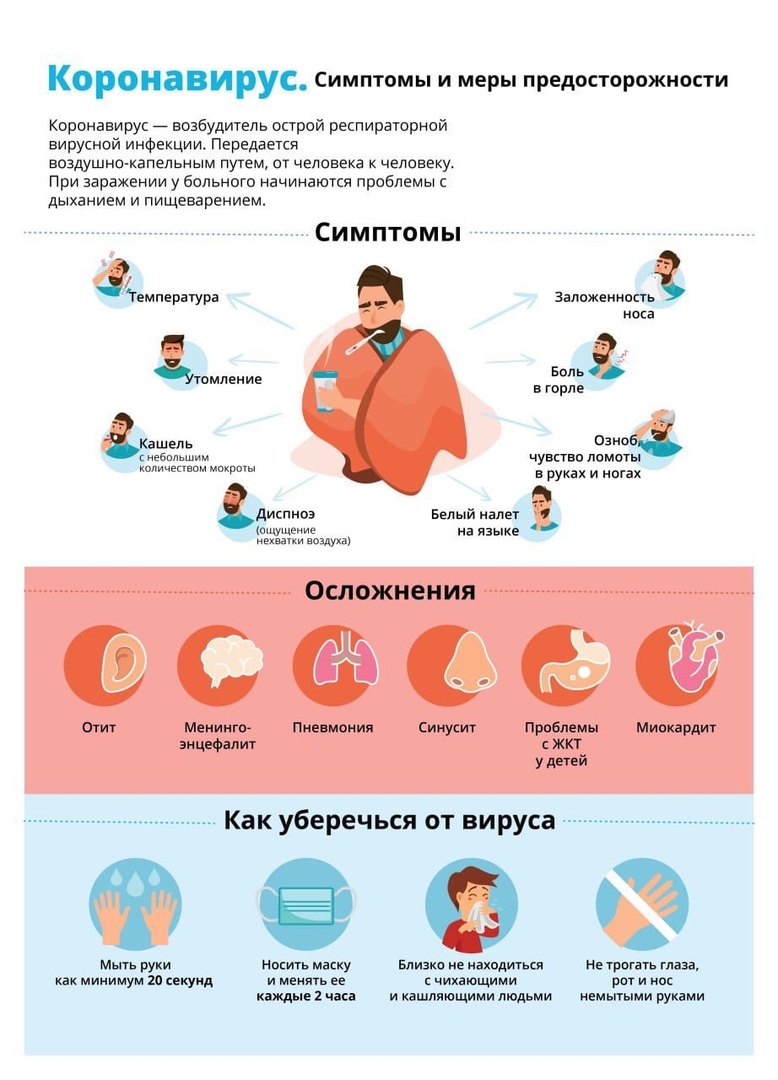
Поскольку клетки больного человека под воздействием вирусов разрушаются и отмирают, в организме запускается иммунная реакция. Благодаря ей появляются симптомы, которые начинает ощущать заразившийся. При коронавирусе – это в первую очередь головная боль, кашель, озноб, лихорадка, боль в горле и иногда насморк. Такие признаки относятся к самым распространенным и возникают при обычной простуде либо во время сезона гриппа. Вот почему очень сложно распознать заражение данным видом вируса.
Справка! Чтобы понять, что симптоматика указывает на именно уханский коронавирус, следует пройти специализированный лабораторный тест, где будет выполнено исследование крови и слизи.
Если до заражения человек был здоров, то его иммунная система в конце концов распознает инородные частицы и начнет их атаковать. Механизмы защиты организма очень сложны и многообразны, благодаря чему им удается уничтожать большую часть различных болезнетворных агентов.
У заразившегося повышается температура тела, что позволяет иммунной системе более качественно выполнять свою функцию, создавая максимально враждебную среду для внедрившихся вирусов. Кроме того, образуется мокрота, что препятствует патогенным микроорганизмам прикрепляться к клеткам.
Параллельно организм получает возможность избавляться от мертвых клеток – вирусов и отработанных лейкоцитов (клеток, ответственных за иммунную защиту). В это время человек ощущает усталость, слабость, так как сейчас в приоритете для тела – борьба с вирусами, а не привычная рутинная деятельность. В данный период нередко появляются болевые ощущения в костях, поскольку находящемуся в них костному мозгу приходится вырабатывать больше иммунных клеток.
Ожидаемые отклонения
- Изменения в виде лейкопении (падении лейкоцитов < 4* 10^9/л) присутствуют у трети больных.
- Лимфопения (лимфоциты <19%) отмечается у 83% пациентов. Она связана с иммунодефицитом, развивающимся при тяжелой вирусной инфекции.
- Характерно умеренное падение тромбоцитов (100-170 *10^9/л). Оно обусловлено иммунной реакцией организма против вирусных антигенов, связывающихся с поверхностью тромбоцитов. Это может приводить к повышенной кровоточивости, образованию кожных кровоизлияний в виде синяков, кровотечениям. У умерших от COVID на фоне тяжелого или крайне тяжелого течения болезни отмечался более выраженный дефицит тромбоцитов (ДВС-синдроме).
-
Гематокрит (отношение клеток крови к количеству плазмы) может расти с учетом потерь жидкости при лихорадке, одышке, рвоте и поносе. При инфузионной терапии или регидратации показатель должен поддерживаться не ниже, чем 0,35/л. Норма гематокрита:
- мужчины – 40-48% (0,4-0,48);
- женщины – 36-42% (0,36-0,42).
Лабораторные признаки коронавируса
Почти всем известно, что любое инфекционное заболевание сопровождается увеличением уровня лейкоцитов. Так ли это в случае коронавируса, или есть какие-то исключения? Нет, лабораторные показатели иммунных клеток претерпевают такие же изменения как при обычных вирусных инфекциях.
Общее количество лейкоцитов в крови при коронавирусе не повышается относительно нормы, а иногда может быть даже несколько ниже ее. То же касается и СОЭ (скорости оседания эритроцитов). При этом следует рассмотреть детально лейкограмму (абсолютное и относительное соотношение разновидности иммунных клеток между собой).
Это исследование входит в общий анализ крови и обязательно выполняется практически во всех случаях обращения людей с указанной выше симптоматикой. Лейкоциты могут быть 5 видов, и каждый выполняет определенные функции, поэтому изменение численности любого из них непосредственно связано с особенностями попавших болезнетворных агентов.
При коронавирусе повышаются лимфоциты и моноциты, поскольку именно они отвечают за фагоцитоз (поглощение) вирусов. А вот нейтрофилы понижаются, так как на моменте развития клинической симптоматики они уже успели выполнить свою функцию и погибнуть, а достаточное количество из молодых клеток еще не созрело. При этом чтобы подтвердить наличие коронавируса, лейкограммы будет недостаточно – потребуется специальный тест.
Покажет ли общий анализ крови коронавирус?
Повальное заражение во многих странах становится причиной нарастающей паники, и большинство людей начинают бояться любого симптома, похожего на ОРВИ, поскольку они во многом идентичны COVID-19. Первые месяцы распространения инфекции с диагностикой было очень сложно – тесты для определения коронавируса еще не были разработаны.
 Симптомы коронавируса и пути заражения
Симптомы коронавируса и пути заражения
Конечно, общий анализ крови или как его зачастую называют клинический, покажет изменения, но понять, какой именно возбудитель стал причиной заболевания, будет не доступно. Этот вид исследования, если провести количественную оценку показателей лейкоцитов (лейкограмму) – иммунных кровяных клеток, поможет определить природу инфекции – вирусная или бактериальная.
При попадании в организм вирусов изменения в крови будут выглядеть как увеличение содержания лимфоцитов и моноцитов, и уменьшение нейтрофилов. Но на этом информативность клинического анализа заканчивается, а учитывая многообразие вирусов и степень опасности последнего выявленного, безусловно, этого исследования недостаточно.
Общеклиническое исследование
Во время общего лабораторного исследования крови подсчитываются красные и белые кровяные тельца. Ведь изменение их соотношения, повышение или понижение уровней прямо указывает на сбои в работе организма, вызванные коронавирусной инфекцией. Наиболее информативен высокий уровень лейкоцитов, которые вырабатываются в большом количестве при повреждении тканей.
При коронавирусе значение имеет и СОЭ — скорость оседания эритроцитов. При явном или скрытом течении патологического процесса в кровеносном русле происходит накопление его промежуточных и конечных продуктов, сцепляющихся с эритроцитами.
Эти тельца становятся значительно тяжелее, поэтому быстрее опускаются на дно пробирки. Но скорость оседания эритроцитов — не специфический диагностический признак коронавируса, как и высокий уровень лейкоцитов. Такие значения характерны и для других заболеваний:
- инфекционно-воспалительных;
- воспалительных;
- дегенеративно-дистрофических.
При многих вышеперечисленных патологиях уменьшается и уровень гемоглобина, основная функция которого — связывание с кислородом для его переноса в ткани и органы. Так что, в некоторых случаях выполняется дифференциальная диагностика.
Расшифровка результатов
При постоянном лабораторном мониторинге можно заметить, как меняется общий анализ крови при коронавирусе. На его развитие указывают пониженные уровни лимфоцитов и эозинофилов на фоне высокого содержания в системном кровотоке лейкоцитов. Подобная картина отмечается более чем у 80% зараженных людей.
О тяжелом течении патологии свидетельствует низкий параметр лейкоцитов. Он показывает, что инфекционные возбудители настолько размножились, что иммунная система не способна своевременно их обнаруживать и обезвреживать.
| Информативный показатель при коронавирусе | Нормы общего анализа крови |
| Скорость оседания эритроцитов (СОЭ) | 2-16 |
| Гемоглобин | 122-150 |
| Лейкоциты | 2-16 |
Крайне тяжелый вариант заболевания — схождение коронавирусов к легким с развитием выраженного воспалительного процесса. Иммунная система еще пытается бороться с ними, поэтому в патологических очагах повышается концентрация иммуноглобулинов (антител).
Изучая лейкоцитарную формулу в общем анализе крови при коронавирусе, врач обнаруживает повышенный уровень нейтрофилов — характерный признак цитокинового шторма. Так называется чрезмерно бурная реакция организма с отеком легких, острой дыхательной недостаточностью. На опасное для жизни состояние указывает быстрое повышение уровня ферритина.
Навигатор по сайту
- Анализы крови на гормоны
- Анализы крови, какие бывают
- Анализы на биохимию
- Анализы на витамины
- Анализы, диагностика кокковых инфекций
- АЦЦП анализ на ревматоидный артрит
- Беременность
- Болезни, какие анализы
- Быстрый анализ крови на туберкулез
- Виды генетического анализа
- Вирусные гепатиты
- Группы крови и наследственность
- Диагностика паразитарных инвазий
- Иммунологические анализы
- Как диагностировать цирроз печени
- Как предупредить атеросклероз, анализ на холестерин
- Как проверить сосуды на тромбы
- Какие анализы на сахарный диабет
- Какие анализы покажут рак
- Какие анализы покажут хеликобактер пилори
- Какие анализы при ожирении
- Общий анализ крови
- ОРВИ, ОРЗ или грипп
- Почему анализ крови на аллергию лучше кожной пробы
- ПЦР точный и быстрый анализ на инфекцию
Какой анализ крови показывает коронавирус

Покажет ли анализ крови КОВИД у людей — вопрос, беспокоящий многих, у кого возникли симптомы ОРВИ или тех, кто боится заболеть.
Клинический анализ крови с подсчетом лейкоцитарной формулы и уровня тромбоцитов берется у всех пациентов с подозрением на COVID.
При коронавирусной инфекции в результате обследования будут обнаруживаться:
- Лейкоцитоз (повышение общего количества лейкоцитов более 9 Г/л).
- Уменьшение количества нейтрофилов.
- Увеличение числа лимфоцитов более 40%; увеличение числа моноцитов.
- Ускорение скорости оседания эритроцитов.
В случае присоединения вторичной бактериальной инфекции в анализе крови диагностируется сдвиг лейкоцитарной формулы влево — увеличение числа палочкоядерных лейкоцитов более 10%, также возможно появление молодых форм (миелоцитов, метамиелоцитов).
При тяжелом течении у пациентов может наблюдаться снижение общего количества лейкоцитов — лейкопения, что в сочетании с ростом относительного числа лимфоцитов является прогностически неблагоприятным признаком.
Биохимический анализ крови
Покажет ли биохимический анализ крови КОВИД если болеешь — вопрос спорный. Данное исследование назначается всем пациентам с тяжем течением респираторных инфекций с целью оценки функции внутренних органов (печени, почек, сердца). Это необходимо для определения тяжести течения заболевания, а также подбора оптимальной терапии.
Обязательно определяются уровень креатинина и мочевины, позволяющие оценить функцию почек. По содержанию АлАт, АсАт и билирубина можно судить о работе почек.
Этапы заражения коронавирусом

Больничная палата, врач и пациент
Заболевание, вызванное коронавирусом, или коронавирусная инфекция Covid-19, имеет, как минимум, четыре таких очерченных этапа:
Первый этап — это симптомы безобидной простуды, ничего особого нет, длится 7 — 9 дней
В условиях пандемии важно сразу при первых симптомах простуды самоизолироваться и вызвать врача на дом и начать лечение.
В период с 9-го по 14-й день болезни может сформироваться вирусно-бактериальная пневмония. В этот период в дыхательных путях происходит колонизация бактерий и микроорганизмов.
На этом этапе болезнь еще можно выявить в ранней стадии и начать лечение.
Если же ситуация не контролируется медиками, и болезнь прогрессирует, могут наступить более серьезные осложнения:
Возможно появление острого респираторного дистресс-синдрома, когда инфицированный человек не может самостоятельно дышать
В таком случае пациента подключают к аппарату искусственной вентиляции легких.
О методиках анализа
Кому показан анализ
Тест на С-реактивный белок в обязательном порядке делается при поступлении больного в стационар и диагностировании Covid-19 как минимум средней тяжести. Далее анализ повторяют по мере необходимости.
 СРБ – это белок острой фазы воспаления БОФ: он обеспечивает первичную реакцию организма на повреждение тканей
СРБ – это белок острой фазы воспаления БОФ: он обеспечивает первичную реакцию организма на повреждение тканей
Результаты интерпретируются в соответствии со следующими значениями:
| СРБ, мг/л | Расшифровка |
| <10 | Осложнение в виде воспаления легких маловероятно |
| >10 | Угроза развития пневмонии, нужно начинать противовоспалительную терапию |
| >100 | Пневмония присутствует с вероятностью 90%, причем ее течение, как правило, тяжелое |
Внимание! Если на фоне приема антибиотиков существенного снижения уровня СРБ не наблюдается, то крайне высок риск летального исхода.
Выработка С-реактивного белка начинает расти в первые 5 часов после заражения и достигает своего пика ко 2-3 дню болезни.
Более детальная расшифровка результатов анализа выглядит так (мг/л):
- отрицательно –
- слабоположительно – 3-6;
- положительно – 6-12;
- резко положительно – >12.
ПЦР метод в диагностике COVID-2019

- Лабораторная диагностика COVID-2019 согласно методическим рекомендациям Роспотребнадзора выполняется на основе метода ПЦР, (полимеразня цепная реакция).
- Это фундаментальный метод в молекулярной диагностике.
- ПЦР анализ позволяет диагностировать такие заболевания, как ВИЧ, вирусные гепатиты, инфекции, передающиеся половым путем, туберкулез, боррелиоз, энцефалит и многие другие. Метод используют в археологии, криминалистике, генетике.
- В России и в других странах разработано и продолжает разрабатывается много вариантов тестирования на коронавирус с быстрыми результатами.
- ПЦР — тест – выявляет РНК вируса и дает самый точный результат с первого дня заболевания, еще до того, как проявляются симптомы.
- Биологическим веществом для ПЦР анализа может являться слизь из носоглотки или ротоглотки, мокрота, трахеиальный/назофарингиальный аспират, биопсийный материал легких, кровь, сыворотка или моча.







